Состояние эндокринной системы при беременности
Большим анатомическим и функциональным изменениям при беременности подвергаются органы внутренней секреции. Необходимо помнить, что во время беременности в эндокринную систему включаются еще две железы: плацента и желтое тело. Особенно большие анатомические и гистологические изменения происходят в гипофизе.
Функциональная связь гипофиза с женской половой сферой чрезвычайно велика. Гипофиз женщины больше гипофиза мужчин (за счет увеличенной передней доли). Во время беременности увеличение этой доли гипофиза достигает значительных размеров. В ней различают два вида клеток по интенсивности их окрашивания: хромофильные и хромофобные. Хромофильные клетки, в свою очередь, делятся на ацидофильные и базофильные, смотря по способности к окрашиванию содержащихся в них зерен.
В передней доле гипофиза вырабатываются тропные гормоны, числом около 15 (А. Э. Мандельштам, 1959). В передней доле вырабатываются гормоны, стимулирующие деятельность яичников — гонадотропные гормоны (или гонадотропины), щитовидной железы — тиреотропный гормон, паращитовидных желез — паратиреотропный гормон, поджелудочной железы — панкреатотропный гормон, надпочечников — адренокортикотропный гормон, молочных желез — лактогенный, лютеотропный гормон или пролактин, гормон роста и некоторые другие.
И. А. Эскин доказал экспериментально зависимость выделения гонадотропных гормонов от тонуса вегетативной нервной системы: симпатическая нервная система тормозит, а парасимпатическая стимулирует выделение гонадотропных гормонов в кровь.
Увеличение передней доли гипофиза при беременности сопровождается, как сказано, нередко явлениями акромегалии, как это бывает при аденомах передней доли мозгового придатка: утолщаются кости лица, пальцев, рук и ног. С прекращением беременности эти симптомы акромегалии проходят сами собой.
Задняя доля гипофиза (нейрогипофиз) не увеличивается во время беременности; она содержит три вида клеток: клетки эпендимы, клетки нейроглии и крупные веретенообразные клетки, получившие название питуицитов.
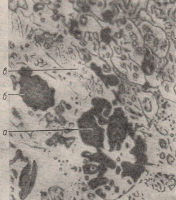
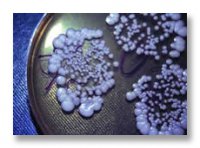
Рисунок: Разрез через переднюю долю человеческого гипофиза, окрашенный анилиновой синькой и кислым фуксином (Бюти).
а – ацидофильные клетки, темно-окрашенные и собранные в кучки; б – базофильные клетки (окраска средней интенсивности); в – хромоформные клетки (светлая окраска). Увеличение в 400 раз.
Питуицитам, как наиболее характерным клеткам нейрогипофиза, приписывается функция образования гормонов — вазопрессина и окситоцина. Задняя доля гипофиза, как и передняя, находится под контролем центральной нервной системы, и раздражения к ней идут от гипоталамической области через надглазничное ядро.
Как сказано выше, в задней доле гипофиза вырабатывается миотонический гормон — окситоцин, вызывающий сокращения органов с гладкой мускулатурой, гормон, повышающий кровяное давление — вазопрессин и антидиуретический гормон.
В межуточной доле вырабатывается меланофорный гормон гипофиза.
Гипофиз представляет собою тот орган, через который центральная нервная система осуществляет свое воздействие на некоторые функции женских половых органов. Такие процессы, как овуляция и менструальный цикл, зависят от гормональной функции гипофиза. Однако секреция гонадотропного гормона гипофиза регулируется гипоталамусом, а функции последнего находятся под регулирующим влиянием коры головного мозга. Таким образом, при посредстве гонадотропных гормонов осуществляется регуляция функции женских половых желез со стороны центральной нервной системы.
Изменения щитовидной железы при беременности значительны. Заметное увеличение железы во время беременности отмечается в 35—40%, однако при этом она не увеличивается в весе; клиническое же увеличение щитовидной железы связано лишь с усиленным кровенаполнением ее. Значительно увеличиваются фолликулы, а также содержание коллоида. Такие изменения являются результатом воздействия прогестерона (Р. П. Стоффер, И. А. Конеке, В. Е. Чески, С. А. Хельвиг; Sfoffer R. P., Koeneke I. A., Chesky V. Е., Hellwig С. А., 1957).
Как известно, щитовидная железа состоит из отдельных фолликулов с незначительным количеством стромы. В зависимости от секреторной деятельности стенки фолликулов могут быть различной толщины, причем эпителий меняет свой вид, переходя при активном состоянии железы из низкого кубического в высокий или цилиндрический. Полости фолликулов заполнены коллоидной массой. По мнению большинства авторов (М. В. Иконен и С. К. Кунина, Е. С. Павлова), в начале беременности имеется некоторое повышение функции щитовидной железы, а во второй половине — гипофункция ее. Содержание йода в щитовидной железе при беременности падает до 1/30 нормального количества, что также свидетельствует о гипофункции железы. Повышенная вязкость и свертываемость крови подтверждает гипофункцию щитовидной железы при беременности (Г. А. Бакшт). Из щитовидной железы было выделено три йодсодержащих вещества.
Вопрос о том, что представляет собой гормон щитовидной железы, недостаточно выяснен. Доказано, что это не тиреотоксин и не тиреоглобулин. Новейшие исследования показали, что гормон щитовидной железы является йодированным альбумином. Клетки фолликулярного эпителия железы выделяют в полость фолликула тиреоглобулин, где он превращается в гормон йодоальбумин, который и поступает в циркулирующую кровь. Влияние тиреоидного гормона на обмен веществ, рост и морфологию ткани, на нервную систему, на сердце и кровообращение, а также на защитные реакции организма, велико (Н. Б. Медведева).
Паращитовидные железы состоят из эпителиальных клеток. Из этих желез получены препараты паратиреоидного гормона. Заметных анатомо-гистологических изменений паращитовидных желез при беременности не установлено, но физиологические сдвиги имеются значительные. Как известно, гипофункция паращитовидных желез сопровождается латентной тетанией с наличием гипокальцинемии; истинная тетания встречается редко. Нарушением кальциевого обмена в зависимости от дисфункции паращитовидных желез при беременности можно объяснить судороги, спазмы пилорической части желудка, астматические явления.
Большим изменениям подвергаются при беременности надпочечники. В корковом веществе их наблюдается усиленное размножение клеток и повышенное выделение стероидных гормонов. Как известно, кора надпочечников вырабатывает две группы гормонов: минералокортикоиды и глюкокортикоиды. Первые регулируют минеральный обмен (натрия и калия). Из глюкокортикоидов известны два — кортикостерон и гидрокортизон; последний выделяется в большем количестве, чем кортикостерон. Глюкокортикоиды регулируют углеводный и белковый обмен веществ. Наряду с минерало - и глюкокортикоидами в корковом слое надпочечников образуются и половые гормоны — андрогены, эстрогены и прогестерон. Количество двух последних при беременности значительно увеличивается.
Функция коры надпочечников осуществляется в тесной связи с адренокортикотропным гормоном гипофиза и находится под воздействием центральной нервной системы.
В меньшей степени изменяется при беременности мозговое вещество. Существует несомненная связь между пигментацией кожи беременных и функцией коркового слоя надпочечников. С этой функцией связаны гиперлипоидемия и гиперхолестеринемия беременных. В мозговом слое при отсутствии заметных морфологических изменений происходят значительные секреторные сдвиги.
Ранее предполагалось, что продукция адреналина во время беременности усиливается. Это положение в настоящее время требует уточнения. Адреналин стабилизируется в крови и тканях глютатионом и аскорбиновой кислотой. При раздражении преганглионарных волокон чревного нерва, проникающих в мозговой слой надпочечника, выделяется ацетилхолин, который стимулирует клетки мозгового слоя к секреции адреналина. Усиленное выделение адреналина из мозгового слоя может быть также вызвано раздражением чревного нерва или впрыскиванием ацетилхолина с предварительным введением физостигмина. Кроме известного действия адреналина на капилляры (сосудосуживающий эффект, повышение кровяного давления), адреналин вызывает также энергичные сокращения девственной матки; но особенно резкий сократительный эффект на адреналин дает беременная, а также пуэрперальная матка.
В конце беременности и в родах в крови появляется вещество, близкое к адреналину и названное «симпатином» (Кеннон). Симпатии относят к веществам нейрогуморальной регуляции; совместное его действие с ацетилхолином играет роль, как одна из причин, вызывающих наступление родовой деятельности (А. П. Николаев, 1940).
Большой интерес представляет изучение содержания в моче и крови стероидных гормонов коры надпочечников при беременности. Этому вопросу посвящено немало работ, однако результаты их разноречивы.
Н. С. Эйбер (1958) провел исследования у 77 женщин при нормально и патологически протекающей беременности.
При переношенной беременности среднее содержание 17-кетостероидов в моче возрастает до 19,45 мг в сутки (1,7 мг%), а в период предродовых схваток достигает наиболее высокого уровня (1,96 мг%).
При угрожающих выкидышах ранних сроков беременности уровень 17-кетостероидов остается в пределах нормы, средних и поздних сроков — значительно увеличивается, достигая в поздние сроки беременности 19,24 мг в сутки (1,68 мг%).
По А. Т. Уварову (1958), в крови беременных женщин в возрасте от 20 до 25 лет в первые три месяца беременности повышается содержание всех трех фракций кортикостероидов, тогда как в крови женщин в возрасте от 29 до 39 лет повышается содержание только фракций водорастворимых и водонерастворимых кортикостероидов. Таким образом, содержание различных фракций кортикостероидов в крови в различные сроки беременности изменяется независимо друг от друга. Это свидетельствует о том, что кора надпочечников синтезирует и выводит в кровь в большом количестве те гормоны, потребность организма в которых повышается.
Лабади П. (Labadie Р., 1957), с целью выяснения вопроса о чрезмерном выделении гормонов надпочечниками во время беременности, производил определение содержания кортикоидов в моче беременных. По полученным им данным имелась гиперпродукция 17-дезоксикортикоида и недостаточность 17-оксикортикоида. Подобное нарушение равновесия связано с наличием во время беременности желтого тела и плаценты, принимающей участие в синтезе кортикоидов. При цепной реакции, связывающей прогестероновую функцию плаценты с гиперфункцией надпочечников матери, происходит преимущественное образование 17-дезоксикортикоида типа В и А и альдостерона.
Яичники. Во время беременности происходят значительные изменения в яичниках женщины. Эти изменения изучались Д. И. Тимофеевым, В. П. Хватовым, Майером, Зейцем, Вагнером и др. (Meyer R., 1930, Seitz Z., 1918; Wagner, 1936, 1937),
В яичниках беременных находили нормальные фолликулы, не превышающие в диаметре 0,4 см. Овуляция во время беременности прекращается. Однако продукция эстрогенов продолжается, и биологическая активность яичников во время беременности, по-видимому, остается значительной. Экспериментальные работы А. А. Добровольского (1955) показали, что трансплантация кастратам яичников беременных животных вызывает течку в 39% при пользовании трансплантатами первой половины беременности и в 78% — второй половины.
В яичниках беременных имеются также примордиальные фолликулы и граафовы пузырьки в различных стадиях атрезии; текальные клетки образуют вокруг погибшего эпителия довольно широкие зоны, окруженные в свою очередь волокнами thecae externae. Строма яичника всюду сохраняет обычное строение (Б. П. Хватов, 1938).
Желтые тела у женщин подвергаются регрессивным изменениям уже на 3-м месяце беременности. Регрессивный метаморфоз желтых тел происходит под влиянием циркулирующих в крови гонадотропных гормонов.
Б. П. Хватов (1938) изучал величину ядер лютеиновых и текальных клеток желтых тел у беременных женщин в сроки 3, 6, и 10 недель и вывел вариационные кривые.
В первом случае желтое тело имело хорошо развитую кайму лютеиновых клеток. У беременных с 2—21/2- и 3-месячной беременностью желтое тело еще хорошо сохраняло свою структуру, но некоторые лютеиновые клетки имели дегенеративно-измененные ядра. Текальные клетки хорошо выделялись. Вариационные кривые показали величину ядер лютеиновых и текальных клеток в разные сроки беременности, причем выяснилось, что ядра лютеиновых клеток рано подвергаются деструктивным процессам, ведущим к их уменьшению. Еще быстрее происходит уменьшение и дегенерация ядер текальных клеток. С разрастанием соединительной ткани в желтом теле значительно уменьшается и количество текальных клеток. Желтые тела с признаками обратного развития диаметром в 1 —1½ см встречаются в поздние сроки беременности и Б. П. Хватов в 2 случаях нашел их через 8 и 10 часов после родов. Эти данные указывают на то, что желтое тело сохраняется в течение всей беременности, но дегенеративные изменения в нем начинаются уже на 3-м месяце (1947); гистологически желтое тело беременности отличается от менструального только большими размерами, отсутствием кровоизлияния в центре, гипертрофией соединительнотканных элементов и наличием коллоида и липоидов.
В поджелудочной железе во время беременности также происходят физиологические изменения, что сказывается в изменении углеводного обмена и в ацидотическом состоянии у некоторых беременных.
Плацента является новым эндокринным органом во время беременности. В ней, кроме гормонов, накапливаются также другие вещества, в том числе окситоцические. Новейшими работами было доказано, что после кастрации во время беременности продукция эстрогенных и гонадотропных гормонов в организме женщины продолжается до момента родов. Что касается гормона желтого тела, то наличие его в тканях плаценты признается не всеми. Поэтому можно думать, что в случаях кастрации во время беременности предупреждению преждевременных сокращений матки и сохранению беременности способствует хориальный гонадотропин, а не прогестерон. Количественное содержание гормонов плаценты значительно, в особенности эстрогенных и гонадотропина. Количество гонадотропина с увеличением срока беременности убывает, причем это уменьшение идет параллельно с уменьшением хориального эпителия, что подтверждает образование этого гормона ворсинами (хориальный гонадотропин). Количество же эстрогенных гормонов в конце беременности увеличивается, особенно за счет биологически активных фракций.
Наличие окситоцических веществ в плаценте было обнаружено в 30-х годах. Одним из таких веществ является ацетилхолин. Роль его еще окончательно не выяснена. Были попытки определить количество плацентарного ацетилхолина. Так, по Н. В. Мартыновой (1940), это количество равно 40—45 мг в плаценте, по А. И. Петченко (1945), оно составляет до 60 мг на 1 кг плаценты. Количество ацетилхолина в ткани плаценты у первородящих выше, чем у повторнородящих.
|
Похожие новости
Физиология молочной железыПересадка яичников кастрированным самкам задерживала атрофию молочных желез?Нарушение менструального циклаМенструальным циклом называются циклические изменения в организме женщины, повторяющиеся с правильными интервалами (21—30 дней) и внешне проявляющиеся регулярными маточными кровотечениями (менструациями — menses, menarche). Менструальный цикл включает период времени с первого дня менструации до первогоОпределение гонадотропной функции гипофизаПередняя доля гипофиза продуцирует гонадотропные гормоны — фолликулостимулирующий гормон (ФСГ), лютеотропный гормон (ЛТГ) и лютеинизирующий гормон (ЛГ), которые оказывают влияние на функцию яичника. Поэтому исследование функции гипофиза имеет большое значение для выяснения патогенеза нарушений менструального цикла.Гонадотропные гормоны выделяют из мочи пОпределение содержания хорионического гонадотропинаХорионический гонадотропин вырабатывается плацентой (хорионом) — ланггансовыми клетками и клетками трофобласта. Хорионический гонадотропин в основном обладает эффектом лютеинизирующего гормона, значительно меньше — фолликулостимулирующего. Многие авторы полагают, что хорионический гонадотропин обладает и лютеотропным эффектом, что обеспечивает функцию желтого тела беременности. Хорионический гонадотропин оказывает дейОпределение содержания прогестеронаУ небеременной женщины гормон желтого тела — прогестерон — продуцируется тека-клетками желтого тела яичников, а во время беременности — синцитиальными клетками хориальных ворсинок плаценты. Имеется связь желтого тела с изменениями во время менструального цикла, причем прогестерон оказывает свое влияние на эндометрий, вызывая разрастание секреторных желез (секреторная фаза цикла) тольОпределение содержания эстрогеновЭстрогены продуцируются яичниками (внутренней оболочкой покрышки), а во время беременности — и хориальными элементами плаценты. Эстрогены вырабатываются также в гранулезо-клеточных опухолях яичников. По первичному строению эстрогены являются производными холестерина. Химическая структура эстрогенов основывается на циклопентанопергидрофенантреновом ядре, общем для всех стероидов.Андрогены и гонадотропные гормоныК стероидным гормонам относят также андрогены. Роль андрогенов в организме женщины еще полностью не выяснена, однако доказано их действие на белковый обмен. Необходимое соотношение женских половых гормонов и андрогенов обеспечивает физиологические регуляторные механизмы. Андрогены тормозят образование фолликулостимулирующего гормона и тем самым оказывают угнетающее действие на развитие и созревание фолликула, андрогены непосредсЭстрогенные гормоныЯичники—половые железы — являются местом образования половых гормонов — эстрогенов (от греч. oestrus—течка) и прогестерона. Эстрогенные гормоны вырабатываются клетками внутренней оболочки покрышки фолликула (tunica interna theca folliculi), прогестерон &mdashГормональная функция яичниковГормональная функция яичников заключается в выделении следующих гормонов: эстрогенов, прогестерона и андрогенов. Эстрогены выделяются клетками внутренней оболочки покрышки фолликула и зернистого слоя. Из натуральных эстрогенов получены эстрадиол, эстрон и эстриол. Эстрадиол — самый активный гормон яичника, эстрон — в 25 раз, а эстриол в 200 разНейро-гуморальная регуляция менструального циклаВ регуляции менструального цикла участвует пять звеньев: кора большого мозга, подбугорная область, гипофиз, яичники, матка. Действие половых гормонов максимально проявляется на матке и яичниках. Функция половой системы регулируется корой большого мозга. Однако локализация центра, регулирующего функцию половой системы, не установлена. Доказано, что удаление коры большого мозга у жи |
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.