РЕКЛАМА
Медицинская Республика
НАЙТИ НА САЙТЕ
НОВОСТЬ ДНЯ
"Максимальное снижение заболеваемости ОРИ может быть достигнуто при использовании вакцинации и средств неспецифической иммунопрофилактики”. Заплатников А.Л.
ПОПУЛЯРНЫЕ НОВОСТИ
РЕКЛАМА
Глава 4. Профилактика ряда хронических неинфекционных заболеваний
Опубликовано : 20-04-2014, 05:53 | Опубликовал: Nalk | Категория: Здоровый образ жизни и профилактика заболеваний
Гиппократ не объяснил многие
вещи, но он ничего не объяснил
неверно
Клавдий Гален
вещи, но он ничего не объяснил
неверно
Клавдий Гален
4.1. Профилактика изменений веса (Оранская А.Н.)
Профилактика ожирения
Ожирение – ненормальное или чрезмерное скопление жира в организме, которое может привести к нарушению здоровья. Это хроническое заболевание обмена веществ, проявляющееся избыточным развитием жировой ткани, прогрессирующее при естественном течении, имеющее различный «круг» осложнений и рецидивирующее течение.
Очевидно, что о наличии ожирения может свидетельствовать чрезмерная масса тела. Между тем, критерии оптимальной массы тела не столь очевидны.
Предпринимались различные попытки связать массу тела и ее прирост у индивидуума. В эпидемиологических исследованиях с факторами риска развития неинфекционных заболеваний оказалось связано лишь одно соотношение роста и веса. Данное соотношение называют индексом массы тела (ИМТ).
ИМТ характеризует массу тела, приходящуюся на единицу его поверхности. ИМТ рассчитывается как отношение веса в килограммах на рост в метрах, возведенный в квадрат:
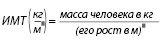
ИМТ является наиболее используемым показателем для классификаций ожирения и оценки прогностического риска развития целого ряда хронических неинфекционных заболеваний. ИМТ может использоваться как в эпидемиологических исследованиях, так и для оценки индивидуального риска.
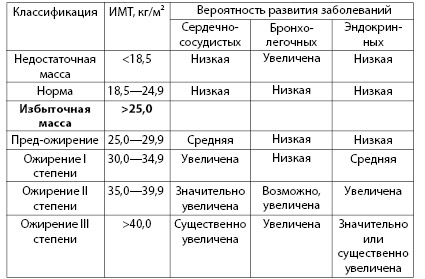
Согласно международным рекомендациям, в зависимости от ИМТ выделяют три степени ожирения (таблица 4.1). Чем выше индекс
Согласно международным рекомендациям, в зависимости от ИМТ выделяют три степени ожирения (таблица 4.1). Чем выше индекс
массы тела, тем больше степень ожирения и соответственно выше риск развития хронических неинфекционных заболеваний (таблица 4.2).
Таблица 4.1. Классификация массы тела у взрослых и частота возникновения хронических неинфекционных заболеваний у взрослых
Согласно определению ВОЗ, масса тела считается избыточной, если ИМТ превышает 25 кг/м2. ИМТ больший или равный 30 кг/м2 соответствует ожирению. Эти предельные точки были выделены исходя из популяционной оценки связи риска развития сердечно-сосудистых заболеваний с ИМТ.
Следует отметить, что в таблице 4.1 приведены значения ИМТ для взрослых. У детей и подростков в зависимости от возраста нормативные значения ИМТ меняются. Референс-значения ИМТ для детей и подростков в возрасте 5-19 лет можно найти на сайте ВОЗ http://www.who.int/growthref/en.
Необходимо отметить, что в популяционных исследованиях вероятность развития сердечно-сосудистых заболеваний возрастает с ИМТ превышающего 21 кг/м2. Однако это увеличение незначительное, а при ИМТ превышающем 30 кг/м2 вероятность развития сердечно-сосудистых заболеваний у взрослых существенно возрастает.
Следует помнить, что ИМТ может меняться в зависимости от конституциональных особенностей индивидуума. В частности, он повышается при занятии профессиональными видами спорта. Поэтому диагноз «ожирение» не ставится только на основании критерия ИМТ.
Наиболее изучена связь артериальной гипертензии и ожирения. Большое количество исследований показало наличие сильно выраженной
положительной корреляции между величинами систолического и диастолического давления и массой тела. Доказано, что артериальная гипертония в сочетании с ожирением в 100% случаев предшествует развитию нарушений коронарного кровообращения.
По данным у 70% мужчин и 61% женщин повышение артериального давления сопряжено с ожирением. В среднем на каждые 4,5 кг (10 фунтов) избыточного веса систолическое артериальное давление увеличивается на 4,5 мм.рт.ст. Установлена строгая взаимосвязь между ИМТ и повышением артериального давления независимо от количества потребляемой соли с пищей.
Вероятность развития бронхо-легочных заболеваний высокая у лиц с недостаточной массой тела. С другой стороны, развитие ожирения повышает риск развития бронхо-легочных заболеваний. По оценкам одних исследователей данный риск возрастает с ИМТ, превышающего 30 кг/м2, других – 40 кг/м2.
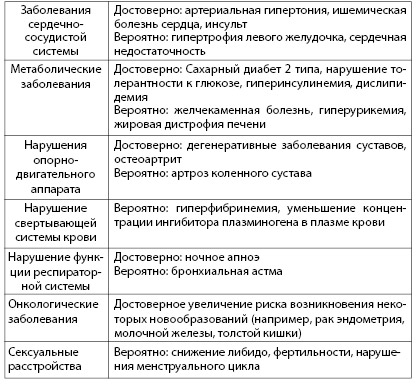
Ожирение увеличивает вероятность развития эндокринной патологии, в первую очередь, сахарного диабета 2 типа. Сочетание ожирения, сахарного диабета и сердечно-сосудистой патологии иногда называют «метаболическим синдромом» или «синдромом Х», «Смертельным квартетом». Связь ожирения с другими хроническими неинфекционными заболеваниями представлена в таблице 4.2.
Таблица 4.2. Хронические неинфекционные заболевания, связанные с ожирением
Вероятность развития бронхо-легочных заболеваний высокая у лиц с недостаточной массой тела. С другой стороны, развитие ожирения повышает риск развития бронхо-легочных заболеваний. По оценкам одних исследователей данный риск возрастает с ИМТ, превышающего 30 кг/м2, других – 40 кг/м2.
Ожирение увеличивает вероятность развития эндокринной патологии, в первую очередь, сахарного диабета 2 типа. Сочетание ожирения, сахарного диабета и сердечно-сосудистой патологии иногда называют «метаболическим синдромом» или «синдромом Х», «Смертельным квартетом». Связь ожирения с другими хроническими неинфекционными заболеваниями представлена в таблице 4.2.
Таблица 4.2. Хронические неинфекционные заболевания, связанные с ожирением
Отметим, что увеличение ИМТ выше нормы на 1 кг/м2 сопровождается увеличением медицинских затрат на 7% у женщин и на 16% у мужчин. Дополнительные затраты связаны с лечением артериальной гипертонии, сахарного диабета и др. заболеваний.
Критерии ожирения у взрослых, не связанные с ИМТ
ИМТ является удобным критерием наличия избыточной массы тела или ожирения. Однако ИМТ не учитывает особенности телосложения.
Между тем, как показывают результаты международных исследований, при наличии избыточной массы тела жировая ткань может преимущественно откладываться на талии или на бедрах. Соответственно выделяют два типа ожирения:
• адроидное (висцеральное, абдоминальное, центральное, «тип яблоко») – преимущественное отложение жировой ткани на талии;
• гиноидное (общее, нижнее, «тип груша») – преимущественное отложение жировой ткани на бедрах.
Андроидное ожирение чаще встречается у мужчин, гиноидное – у женщин. При одинаковых значениях ИМТ андроидное ожирение сопряжено с бóльшим риском развития сердечно-сосудистых заболеваний, чем гиноидное.
Вид ожирения – адроидное или гиноидное, – можно определить на основании определения окружности талии. Нормальное значение окружности не должно превышать 80 см у женщин и 94 см у мужчин. Увеличение окружности талии более 88 см у женщин и более 102 см у мужчин сопровождается повышением риска развития заболеваний сердечно-сосудистой системы.
Измерение объема талии дает информацию об индивидуальном риске развития сердечно-сосудистых заболеваний, однако данный критерий не учитывает особенности конституции. Чтобы избежать данного недостатка, рассчитывают отношение окружностей талии и бедер (ОТБ):
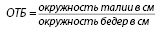
Показано, что повышение ОТБ более 0,85 у женщин и 1,0 у мужчин связано с нарушением метаболических процессов в организме и повышенным риском развития сердечно-сосудистых заболеваний. Повышение
ОТБ выше указанных граничных значений свидетельствует об андроидном типе ожирения.
При одном и том же значении ИМТ≥30 кг/м2 значения ОТБ, не выходящие за границы нормы, сопряжены с более низким риском сердечно-сосудистых заболеваний, чем значения ОТБ, превышающие норму.
Есть исследования, показывающие, что у детей и подростков при развитии ожирения происходит изменение окружности талии и бедер и их отношения, однако эти изменения менее выражены, чем у взрослых.
Необходимо отметить, что предпринимались попытки найти другие способы диагностики наличия избыточной массы тела. Самым известным соотношением является:
вес ≤ рост - 100
Данная формула не имеет никакого значения для программ укрепления здоровья, т.к.:
• не совпадают размерности величин в левой и правой части неравенства (вес измеряется в килограммах, рост – в сантиметрах, коэффициент 100 не имеет размерности);
• не ясна логика выбора коэффициента 100 (также можно было бы взять коэффициенты 99, 101 и т.д.)
• ни одно эпидемиологическое исследование не показало, что соотношение рост-константа как-либо связано с риском развития хронических неинфекционных заболеваний.
Отложения жира в различных частях тела, т.е. тип ожирения можно определить не только с помощью расчета ОТБ, но и путем измерения толщины кожной складки (пликометрии). Однако данный способ более трудоемкий, кроме того, не изучена прогностическая информативность толщины кожной складки как фактора риска развития хронических неинфекционных заболеваний.
Есть исследования, показывающие, что у детей определение толщины кожных складок более информативно, чем у взрослых. С риском сердечно-сосудистых заболеваний связана толщина кожной складки на животе, а также отношение толщин кожных складок плечо (в районе трицепса)/лопатка.
Менее трудоемкий способ оценки распределения жира в организме – импендансный метод. Он основан на измерении электрического сопротивления конечностей и туловища. При этом электрическое сопротивление жировой, костной и мышечной тканей различно. Результаты измерений автоматически обрабатываются компьютером.
Точность импендансного метода зависит от числа электродов, которые использует прибор для изменения сопротивления (чем больше, тем точнее) и от компьютерной программы расчета содержания жира. К сожалению, результаты измерения могут зависеть от влажности кожных покровов, степени соприкосновения электродов с кожей и других факторов, которые плохо поддаются учету. Поэтому ряд исследователей предлагает не использовать импедансный методы для определения содержания жира.
Нормальное содержание жировой ткани в организме – 17-20% веса. Нормальное содержание мышечной ткани в организме ≥ 50% веса.
Импендансный метод оказывается более эффективным, чем расчет ИМТ для лиц, занимающихся интенсивными физическими нагрузками. Это связано с тем, что при одинаковом объеме масса мышечной ткани превосходит массу жировой ткани. Поэтому у физически развитых лиц по критерию ИМТ может быть ошибочно диагностировано наличие избыточной массы тела.
Импендансный метод имеет ограниченное применение в программах укрепления здоровья. Для определения процентного соотношения жировой, костной и мышечной тканей организма нужно специальное оборудования. Даже при автоматизации импедансного метода, для расчетов требуется больше времени, чем для вычисления ИМТ или же ОТБ. Кроме того, на популяционном уровне не изучена связь результатов импедансного метода с риском развития хронических неинфекционных заболеваний.
Магниторезонансная томография на сегодняшний момент является референс-методом определения содержания жировой ткани в организме. Однако в силу высокой стоимости метода исследования он применяется только при наличии дополнительных показаний или в научных исследованиях.
Факторы риска развития ожирения
По механизму развития существует два основных вида ожирения:
• эндокринное, связанное с заболеваниями эндокринных желез (гипотиреоз, нарушение функции яичников, болезнь и синдром Иценко-Кушинга и др.);
• алиментарное, связанное с нарушением питания, гиподинамией и др..
В настоящее время преобладает алиментарное ожирение*. Распространенность ожирения среди взрослого населения в странах Европы и в РФ составляет порядка 30%. По данным ВОЗ, Россия занимает 8 место в мире по распространенности ожирения среди взрослых.
Причиной алиментарного ожирения является положительный баланс энергии. Вся энергия, избыточно поступающая в организм, откладывается в виде жира в соответствии с соотношением:
Избыточная масса тела ≈ Поступающая энергия - Расходуемая энергия
Необходимо отметить, что предпринимались попытки найти другие способы диагностики наличия избыточной массы тела. Самым известным соотношением является:
вес ≤ рост - 100
Данная формула не имеет никакого значения для программ укрепления здоровья, т.к.:
• не совпадают размерности величин в левой и правой части неравенства (вес измеряется в килограммах, рост – в сантиметрах, коэффициент 100 не имеет размерности);
• не ясна логика выбора коэффициента 100 (также можно было бы взять коэффициенты 99, 101 и т.д.)
• ни одно эпидемиологическое исследование не показало, что соотношение рост-константа как-либо связано с риском развития хронических неинфекционных заболеваний.
Отложения жира в различных частях тела, т.е. тип ожирения можно определить не только с помощью расчета ОТБ, но и путем измерения толщины кожной складки (пликометрии). Однако данный способ более трудоемкий, кроме того, не изучена прогностическая информативность толщины кожной складки как фактора риска развития хронических неинфекционных заболеваний.
Есть исследования, показывающие, что у детей определение толщины кожных складок более информативно, чем у взрослых. С риском сердечно-сосудистых заболеваний связана толщина кожной складки на животе, а также отношение толщин кожных складок плечо (в районе трицепса)/лопатка.
Менее трудоемкий способ оценки распределения жира в организме – импендансный метод. Он основан на измерении электрического сопротивления конечностей и туловища. При этом электрическое сопротивление жировой, костной и мышечной тканей различно. Результаты измерений автоматически обрабатываются компьютером.
Точность импендансного метода зависит от числа электродов, которые использует прибор для изменения сопротивления (чем больше, тем точнее) и от компьютерной программы расчета содержания жира. К сожалению, результаты измерения могут зависеть от влажности кожных покровов, степени соприкосновения электродов с кожей и других факторов, которые плохо поддаются учету. Поэтому ряд исследователей предлагает не использовать импедансный методы для определения содержания жира.
Нормальное содержание жировой ткани в организме – 17-20% веса. Нормальное содержание мышечной ткани в организме ≥ 50% веса.
Импендансный метод оказывается более эффективным, чем расчет ИМТ для лиц, занимающихся интенсивными физическими нагрузками. Это связано с тем, что при одинаковом объеме масса мышечной ткани превосходит массу жировой ткани. Поэтому у физически развитых лиц по критерию ИМТ может быть ошибочно диагностировано наличие избыточной массы тела.
Импендансный метод имеет ограниченное применение в программах укрепления здоровья. Для определения процентного соотношения жировой, костной и мышечной тканей организма нужно специальное оборудования. Даже при автоматизации импедансного метода, для расчетов требуется больше времени, чем для вычисления ИМТ или же ОТБ. Кроме того, на популяционном уровне не изучена связь результатов импедансного метода с риском развития хронических неинфекционных заболеваний.
Магниторезонансная томография на сегодняшний момент является референс-методом определения содержания жировой ткани в организме. Однако в силу высокой стоимости метода исследования он применяется только при наличии дополнительных показаний или в научных исследованиях.
Факторы риска развития ожирения
По механизму развития существует два основных вида ожирения:
• эндокринное, связанное с заболеваниями эндокринных желез (гипотиреоз, нарушение функции яичников, болезнь и синдром Иценко-Кушинга и др.);
• алиментарное, связанное с нарушением питания, гиподинамией и др..
В настоящее время преобладает алиментарное ожирение*. Распространенность ожирения среди взрослого населения в странах Европы и в РФ составляет порядка 30%. По данным ВОЗ, Россия занимает 8 место в мире по распространенности ожирения среди взрослых.
Причиной алиментарного ожирения является положительный баланс энергии. Вся энергия, избыточно поступающая в организм, откладывается в виде жира в соответствии с соотношением:
Избыточная масса тела ≈ Поступающая энергия - Расходуемая энергия
| ВОЗ выделяет следующие основные причины, приведшие к глобальному распространению ожирения: 1. Глобальное изменение структуры питания. В рационе современного человека преобладают энергоемкие продукты питания с высоким содержанием жиров и рафинированных сахаров, а также низким содержанием витаминов и минеральных веществ. Большинство людей предпочитают натуральным продуктам полуфабрикаты и готовые блюда. 2. Снижение физической активности, связанное с механизацией и автоматизацией производств, урбанизацией, изменением способов передвижения и т.д. |
У городских жителей риск развития ожирения выше, чем у проживающих в сельской местности. Вероятно, мужчины имеют больший риск развития ожирения, чем женщины в силу генетических причин. Возможно, что риск развития ожирения повышен у лиц, хотя бы один родитель которых страдал от ожирения.
Вероятно, риск развития ожирения повышается при наличии сахарного диабета 2 типа, артериальной гипертензии, ряда других заболеваний.
Ряд исследований показывает, что низкий уровень доходов сопряжен с повышенным риском развития ожирения. Возможно, это связано с более скудным рационом рациона питания у лиц с низким уровнем доходов.
Особую тревогу ВОЗ вызывает распространенность ожирения среди детей и подростков. В настоящее время в Европе до 25% детей страдают от избыточной массы тела и до 10% – от ожирения. Если нынешние тенденции не изменятся, то к 2020 г. 20% детей будут иметь ожирение.
В нашей стране в последние годы распространенность детско-подросткового ожирения приобрело характер эпидемии. В ряде крупных городов частота встречаемости школьников с ожирением превышает таковую в США. Если не заниматься профилактикой, то в будущем ситуация станет еще более критической.
Дети, страдающие ожирением, имеют более высокий риск развития сахарного диабета 2 типа, чем взрослые. В будущем у таких детей повышен риск развития сердечно-сосудистых заболеваний, нарушений сна и проблем психосоциального характера. В среднем, их продолжительность предстоящей жизни на пять лет меньше, чем у сверстников, не имеющих ожирения.
Избыточная масса тела является самым распространенным нарушением здоровья в детстве. Вероятность развития ожирения во взрослом возрасте выше у лиц, имевших избыточную массу тела в детстве.
Вероятно, риск развития ожирения повышается при наличии сахарного диабета 2 типа, артериальной гипертензии, ряда других заболеваний.
Ряд исследований показывает, что низкий уровень доходов сопряжен с повышенным риском развития ожирения. Возможно, это связано с более скудным рационом рациона питания у лиц с низким уровнем доходов.
Особую тревогу ВОЗ вызывает распространенность ожирения среди детей и подростков. В настоящее время в Европе до 25% детей страдают от избыточной массы тела и до 10% – от ожирения. Если нынешние тенденции не изменятся, то к 2020 г. 20% детей будут иметь ожирение.
В нашей стране в последние годы распространенность детско-подросткового ожирения приобрело характер эпидемии. В ряде крупных городов частота встречаемости школьников с ожирением превышает таковую в США. Если не заниматься профилактикой, то в будущем ситуация станет еще более критической.
Дети, страдающие ожирением, имеют более высокий риск развития сахарного диабета 2 типа, чем взрослые. В будущем у таких детей повышен риск развития сердечно-сосудистых заболеваний, нарушений сна и проблем психосоциального характера. В среднем, их продолжительность предстоящей жизни на пять лет меньше, чем у сверстников, не имеющих ожирения.
Избыточная масса тела является самым распространенным нарушением здоровья в детстве. Вероятность развития ожирения во взрослом возрасте выше у лиц, имевших избыточную массу тела в детстве.
| Согласно мнению экспертов, у детей дополнительными факторами риска развития ожирения являются: • несбалансированное или недостаточное питание матери во время беременности; • прекращение грудного вскармливания до шестимесячного возраста; • ранний перевод детей на «взрослое» питание; • недостаточное количество овощей и фруктов в суточном рационе; • повышенное потребление сахаров; • питание во время просмотра телевизора, компьютера; • длительный просмотр (более 2 ч/сут.) телепередач, телефильмов, мультфильмов и т.д. |
Ожидается, что эпидемию ожирения можно будет остановить не ранее 2035 г.
Интересно отметить, что ожирение регистрируется не только у людей, но и у домашних животных. Так, в США 54% собак и кошек имеют избыточную массу тела, а в Великобритании – до 80%. Ветеринары это связывают с избыточным и неправильным питанием: традиционно считается, что упитанность домашних животных свидетельствует об их здоровье.
Кошки и собаки с избыточной массой тела чаще страдают сердечно-сосудистыми заболеваниями, сахарным диабетом, патологией почек, костей, суставов, имеют более высокий риск преждевременной смерти. Подсчитано, что переедание сокращает жизнь собак на 15-20%.
Имеются и генетические факторы ожирения. Среди собак избыточной массой тела чаще страдают колли, лабрадоры, ретриверы, таксы и кокер-спаниели. Кошки британских и персидских пород более других подвержены ожирению.
Профилактика ожирения
Для профилактики ожирения пациента обучают:
• достигать нулевого энергетического баланса (энергетическая ценность поступающей пищи равна энергетическим тратам организма);
• ограничивать потребление жиров;
• увеличивать потребление овощей, фруктов, зерновых продуктов;
• ограничивать потребление легкоусваиваемых сахаров;
• повышать физической активности, как минимум, на тридцать минут в день.
Для организации индивидуальной профилактики ожирения подходят как беседы, так и средства наглядной агитации. Для наглядной агитации могут быть полезны, приведенные ниже десять фактов об ожирении.
| Десять фактов об ожирении (ВОЗ, 2006) 1. Распространенность ожирения достигла масштабов эпидемии. За последние два десятилетия она утроилась. Если не предпринять мер, то к 2020 г. 2,6 миллиарда жителей планеты будут иметь избыточный вес. В РФ уже сейчас 22% взрослого населения (ACAP newsletter, 2007) и 8,5% детей, проживающих в городах (ГУ ЭНЦ РАМН) имеют избыточную массу тела. Ежегодно количество детей имеющих ожирение увеличивается на 400 000 человек (лица до 15 лет). 2. Особенно большую угрозу ожирение представляет для детей. Избыточная масса тела является наиболее распространенной патологией в детском возрасте. Ожирение у детей сопряжено с повышенным риском развития сахарного диабета 2 типа, артериальной гипертензии, нарушений сна. В будущем у таких детей ожидаются психосоциальные проблемы. Кроме того, ожирение в детском возрасте повышает вероятность развития ожирения во взрослом возрасте и сопряженные с этим проблемы с репродуктивной функцией. В среднем, дети с ожирением имеют предстоящую продолжительность жизни на пять лет меньше, чем их сверстники без ожирения. 3. Ожирение связано с положительным балансом энергии. При ожирении повышается риск развития сахарного диабета 2 типа, сердечно-сосудистых заболеваний, онкологических заболеваний. О наличии ожирения свидетельствует повышение ИМТ более 30 кг/м2 . 4. Общество несет огромные затраты, связанные с ожирением. Прямые затраты системы здравоохранения на ожирение составляют 6%. Косвенные затраты на ожирение связаны со снижением продолжительности жизни, производительности труда и т.д. 5. Ожирение более распространено среде социально неблагополучных слоев населения. Ожирение усугубляет неравенство в различных формах. Люди, имеющие низкие доходы, вынуждены ограничивать свой рацион питания, имеют ограниченную возможность пользоваться спортивными сооружениями. 6. Причины развития ожирения имеют комплексный характер. Современное социально-экономическое состояние общества можно охарактеризовать как «ожирогенная среда», т.е. среда, в которой повышается вероятность развития ожирения. В городах живет более 2/3 населения, поэтому бесполезно и неправильно обвинять в избыточной массе тела только отдельных лиц. 7. В последние десятилетия сильно изменились пищевые при вычки и поведение людей. Возросло количество пищевых продуктов, появились готовые продукты и полуфабрикаты. Снизилась цена на продукты питания. Возросло потребление жиров и сахаров. Так, в начале XX в. в Европе за год употребляли 5 кг сахара на душу населения, сейчас – 40–60 кг. Снизилось потребление овощей и фруктов. Каждый день употребляют овощи и фрукты 30% мальчиков и 37% девочек. 8. Недостаточная физическая активность наблюдается у двух третей взрослых. Продолжается падение физической активности. Минимальная физическая активность должна составлять 30 мин. в день. Регулярная физическая активность могла бы снизить риск развития ожирения и продлить продолжительность предстоящей жизни на 3–5 лет. 9. Стратегии, направленные на обуздание эпидемии ожирения, должны поощрять рациональное питание, предполагающее уменьшение потребления жиров и сахаров при условии увеличения повышения потребления овощей и фруктов. Необходимо сделать здоровую пищу более дешевой. Нельзя рекламировать продукты питания с высокой энергетической ценностью, «фаст-фуд» и продукты с большим содержанием консервантов. 10. Необходима выработка государственной стратегии борьбы с ожирением. |
В основе снижения массы тела лежит рацион питания. Подбирается либо низкокалорийная диета (обеспечивающая отрицательный баланс энергии), либо изокалорийная диета (обеспечивающая нулевой баланс энергии). Одновременно назначаются физические нагрузки, адекватные возможностям индивидуума.
Однако при изокалорийном питании поступающая в виде пищи в организм человека энергия тратится следующим образом:
• основной обмен – 60-70%;
• физические нагрузки – 25-30%;
• термогенез – 10%.
Таким образом, в борьбе с ожирением только при помощи физических нагрузок нельзя добиться существенных результатов. В то же время большинство низкокалорийных диет оказываются неприемлемыми для пациентов, доставляют им дискомфорт.
Многочисленными исследованиями доказано, что изменение образа жизни и переход на низкокалорийную диету не способны оказать эффективного воздействия на ожирение: потерянные с большим трудом килограммы, при прекращении соблюденийрекомендаций, часто набираются в течение 0,5–1 года.
Ожирение является серьезным заболеванием, и его лечение возможно только с использованием комплекса физических упражнений на фоне рационального питания. При ИМТ≥30 кг/м2 в дополнение к физическим упражнениям и диете рекомендуется медикаментозная терапия, которую назначает специалист.
При комплексе (рис. 4.1): рациональное питание (диета), физическая нагрузка, медикаментозная терапия контролируемое снижение массы тела у лиц с ожирением позволяет снизить риск возникновения указанных заболеваний, снижает смертность, улучшает качество жизни.
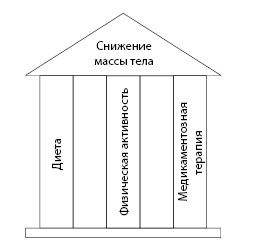
Рис. 4.1. Комплексный подход к терапии ожирения
Профилактика анорексии
Нервная анорексия – в переводе с латинского языка – расстройство приема пищи или нарушение аппетита - в переводе с греческого языка. Это заболевание относится к аддиктивным расстройствам, подробно рассмотренным нами в главе 3.
Профилактикой формирования нервной анорексии являются: прежде всего, формирование здорового образа жизни и формирование адекватной оценки собственного здоровья. Учитывая, что данное состояние развивается часто в подростковом возрасте и «корнями» уходит в проблемы детского возраста основное место в профилактике заболевания отводится родителям, воспитателям и учителям. Прежде всего, ребенку необходимо помочь сфокусироваться на адекватном восприятии самого себя и на создании положительного образа своей личности, что бы ребенок не акцентировал свое внимание на недостатках собственной внешности и имеющихся лишних килограммах. Нельзя акцентировать внимание на наличие лишних килограммов и необходимость голодания для нормализации веса.
Родители должны не только говорить детям о рациональном питании и пользе физических нагрузок, но и прежде всего, сами соблюдать данные правила. Необходимо ограничивать поток информации, рекламирующей анорексичный образ современного подростка (интернет-игры, глянцевые журналы и т.д.). Необходимо проводить профилактические беседы о недостатках интенсивного голодания, на оздоровление рациона питания. При подозрении на изменения в образе питания, или появление желания придерживаться строгой диеты, отказе от приема пищи совместно с семьей, уменьшение «своей» порции, акцентуации на какой-то отдельной пище (только красное или зеленое), чрезмерное желание накормить «младших» родственников, уклонение от обсуждения питания и веса, излишняя озабоченность своей фигурой, калориями, диетами и при этом резкое снижение веса,который становится менее 85% от возрастной нормы – следует обратиться к врачам.
Лечение нервной анорексии носит комплексный характер. Прежде всего, необходима консультация психотерапевта, чаще всего необходима работа со всеми членами семьи. Данные консультации должны носить характер регулярных сеансов на протяжении длительного времени. На начальном этапе врач формирует у пациента отсутствие боязни полноты. Когда повышение массы тела перестает вызывать «панику» у человека к лечению присоединяется врач-диетолог. Совместно они формируют рациональные подходы к здоровому образу жизни, сбалансированный рацион питания, направленный на нормализацию и поддержание достигнутого веса. Часто пациенты на начальном этапе лечения нуждаются в применение специального лечебного питания. Жидкая пища воспринимается легче, рекомендуют частые приемы малыми порциями. При этом желательно проводить подсчет диуреза. Проводится расчет рациональных физических нагрузок.
Рекомендовано применение растительных препаратов. Травяные настои, отвары можно комбинировать с учетом индивидуальных вкусовых характеристик. Наибольшее применение получили: плоды рябины, пижма, тысячелистник, мята, лаванда, мелисса, душица, корень аира, лист подорожника, трава полыни, корень одуванчика, лист крапивы. Лекарственные средства применяют только под контролем врачей. Выбор группы препарата, сроков применения, комбинаций терапии определяется только специалистом и не может быть назначен самостоятельно пациентом.
При своевременно начатой терапии выздоровление наступает только у 20% пациентов, длительная ремиссия отмечается еще у 50%. Чем раньше выявлено данное заболевание, тем успешнее будет лечение. Оптимальным является наличие знаний и профилактика развития нервной анорекии среди подростков и лиц с лабильной нервной системой.
Контрольные вопросы:
1. Дайте определение понятию «ожирение».
2. Какие критерии ожирения Вы знаете?
3. Какие факторы риска развития ожирения Вы знаете?
4. Для каких заболеваний ожирение является фактором риска?
5. Как проводится профилактика ожирения?
Самостоятельные работы
1. Рассчитайте собственный ИМТ. Соответствует ли он норме? Обсудите результат с преподавателем.
2. Измерьте окружность своей талии. Не выходит ли она за граничные значения? Измерьте окружность своих бедер. Рассчитайте ОТБ. Является ли данное значение нормальным? Сравните полученные результаты с рассчитанным в прошлой самостоятельной работе значением ИМТ. Обсудите результат с преподавателем.
3. Ответьте на вопросы анкеты
• Оптимально ли Ваше питание (приложение 4)? – да/нет
• Оптимальная ли Ваша физическая активность (приложение 5)? – да/нет
• Ваш ИМТ превышает 25 кг/м2? – да/нет
• Окружность Вашей талии более 80 см (для женщин) и 94 см (для мужчин)? – да/нет
• Питаетесь ли Вы перед телевизором? – да/нет
• Проводите ли Вы перед телевизором более 1 ч в день? – да/нет
Если Вы ответили «да» 2 и более раз, то у Вас повышен риск развития ожирения.
Есть ли у Вас сопутствующие факторы риска развития ожирения? Если да, то что можно сделать для снижения риска развития ожирения? Обсудите свой ответ с преподавателем.
Мы уже неоднократно отмечали выше, что сердечно-сосудистые заболевания являются основной причиной преждевременной смерти: ни по какой другой причине ежегодно не умирает столько людей, сколько от сердечно-сосудистых заболеваний. В 2008 г. от них умерло 17,3 млн. человек, что составило 30% всех случаев смертей в мире: 7,3 млн. человек умерло от ишемической болезни сердца и 6,2 млн. человек - от инсульта.
Интересно отметить, что более 80% случаев смерти от сердечно-сосудистых заболеваний происходит в странах с низким и средним уровнем дохода. Люди в странах с низким и средним уровнем дохода более подвержены факторам риска и менее охвачены профилактическими мерами, чем люди в странах с высоким уровнем дохода. Больше всего страдают самые бедные люди в странах с низким и средним уровнем дохода.
Напомним, что большинство сердечно-сосудистых заболеваний поддаются профилактике за счет многофакторного воздействия. Прежде всего, это:
Нервная анорексия – в переводе с латинского языка – расстройство приема пищи или нарушение аппетита - в переводе с греческого языка. Это заболевание относится к аддиктивным расстройствам, подробно рассмотренным нами в главе 3.
Профилактикой формирования нервной анорексии являются: прежде всего, формирование здорового образа жизни и формирование адекватной оценки собственного здоровья. Учитывая, что данное состояние развивается часто в подростковом возрасте и «корнями» уходит в проблемы детского возраста основное место в профилактике заболевания отводится родителям, воспитателям и учителям. Прежде всего, ребенку необходимо помочь сфокусироваться на адекватном восприятии самого себя и на создании положительного образа своей личности, что бы ребенок не акцентировал свое внимание на недостатках собственной внешности и имеющихся лишних килограммах. Нельзя акцентировать внимание на наличие лишних килограммов и необходимость голодания для нормализации веса.
Родители должны не только говорить детям о рациональном питании и пользе физических нагрузок, но и прежде всего, сами соблюдать данные правила. Необходимо ограничивать поток информации, рекламирующей анорексичный образ современного подростка (интернет-игры, глянцевые журналы и т.д.). Необходимо проводить профилактические беседы о недостатках интенсивного голодания, на оздоровление рациона питания. При подозрении на изменения в образе питания, или появление желания придерживаться строгой диеты, отказе от приема пищи совместно с семьей, уменьшение «своей» порции, акцентуации на какой-то отдельной пище (только красное или зеленое), чрезмерное желание накормить «младших» родственников, уклонение от обсуждения питания и веса, излишняя озабоченность своей фигурой, калориями, диетами и при этом резкое снижение веса,который становится менее 85% от возрастной нормы – следует обратиться к врачам.
Лечение нервной анорексии носит комплексный характер. Прежде всего, необходима консультация психотерапевта, чаще всего необходима работа со всеми членами семьи. Данные консультации должны носить характер регулярных сеансов на протяжении длительного времени. На начальном этапе врач формирует у пациента отсутствие боязни полноты. Когда повышение массы тела перестает вызывать «панику» у человека к лечению присоединяется врач-диетолог. Совместно они формируют рациональные подходы к здоровому образу жизни, сбалансированный рацион питания, направленный на нормализацию и поддержание достигнутого веса. Часто пациенты на начальном этапе лечения нуждаются в применение специального лечебного питания. Жидкая пища воспринимается легче, рекомендуют частые приемы малыми порциями. При этом желательно проводить подсчет диуреза. Проводится расчет рациональных физических нагрузок.
Рекомендовано применение растительных препаратов. Травяные настои, отвары можно комбинировать с учетом индивидуальных вкусовых характеристик. Наибольшее применение получили: плоды рябины, пижма, тысячелистник, мята, лаванда, мелисса, душица, корень аира, лист подорожника, трава полыни, корень одуванчика, лист крапивы. Лекарственные средства применяют только под контролем врачей. Выбор группы препарата, сроков применения, комбинаций терапии определяется только специалистом и не может быть назначен самостоятельно пациентом.
При своевременно начатой терапии выздоровление наступает только у 20% пациентов, длительная ремиссия отмечается еще у 50%. Чем раньше выявлено данное заболевание, тем успешнее будет лечение. Оптимальным является наличие знаний и профилактика развития нервной анорекии среди подростков и лиц с лабильной нервной системой.
Контрольные вопросы:
1. Дайте определение понятию «ожирение».
2. Какие критерии ожирения Вы знаете?
3. Какие факторы риска развития ожирения Вы знаете?
4. Для каких заболеваний ожирение является фактором риска?
5. Как проводится профилактика ожирения?
Самостоятельные работы
1. Рассчитайте собственный ИМТ. Соответствует ли он норме? Обсудите результат с преподавателем.
2. Измерьте окружность своей талии. Не выходит ли она за граничные значения? Измерьте окружность своих бедер. Рассчитайте ОТБ. Является ли данное значение нормальным? Сравните полученные результаты с рассчитанным в прошлой самостоятельной работе значением ИМТ. Обсудите результат с преподавателем.
3. Ответьте на вопросы анкеты
• Оптимально ли Ваше питание (приложение 4)? – да/нет
• Оптимальная ли Ваша физическая активность (приложение 5)? – да/нет
• Ваш ИМТ превышает 25 кг/м2? – да/нет
• Окружность Вашей талии более 80 см (для женщин) и 94 см (для мужчин)? – да/нет
• Питаетесь ли Вы перед телевизором? – да/нет
• Проводите ли Вы перед телевизором более 1 ч в день? – да/нет
Если Вы ответили «да» 2 и более раз, то у Вас повышен риск развития ожирения.
Есть ли у Вас сопутствующие факторы риска развития ожирения? Если да, то что можно сделать для снижения риска развития ожирения? Обсудите свой ответ с преподавателем.
4.2. Профилактика сердечно-сосудистых заболеваний (Гуревич К.Г.)
Мы уже неоднократно отмечали выше, что сердечно-сосудистые заболевания являются основной причиной преждевременной смерти: ни по какой другой причине ежегодно не умирает столько людей, сколько от сердечно-сосудистых заболеваний. В 2008 г. от них умерло 17,3 млн. человек, что составило 30% всех случаев смертей в мире: 7,3 млн. человек умерло от ишемической болезни сердца и 6,2 млн. человек - от инсульта.
Интересно отметить, что более 80% случаев смерти от сердечно-сосудистых заболеваний происходит в странах с низким и средним уровнем дохода. Люди в странах с низким и средним уровнем дохода более подвержены факторам риска и менее охвачены профилактическими мерами, чем люди в странах с высоким уровнем дохода. Больше всего страдают самые бедные люди в странах с низким и средним уровнем дохода.
| Европейское бюро ВОЗ планирует к 2025 г. добиться 25% снижения смертности среди лиц моложе 70 лет от сердечно-сосудистых причин и других хронических неинфекционных заболеваний за счет воздействия на четыре корригируемых фактора риска: • снижение частоты встречаемости артериальной гипертензии на 25%, • снижение частоты и интенсивности курения на 30%, • снижение потребления соли на 30% (цель – менее 5 г/сут.), • уменьшение числа лиц с гиподинамией на 10%. |
Напомним, что большинство сердечно-сосудистых заболеваний поддаются профилактике за счет многофакторного воздействия. Прежде всего, это:
• артериальная гипертензия;
• ишемическая болезнь сердца;
• инсульты.
Рассмотрим их профилактику подробнее.
Профилактика артериальной гипертензии
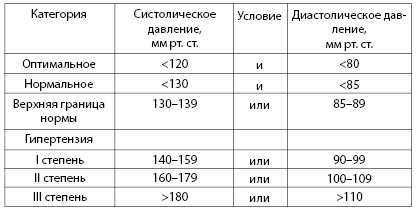
Артериальная гипертензия является основным симптомом гипертонической болезни. Согласно рекомендациям ВОЗ, диагноз гипертонической болезни следует ставить, если диастолическое давление более 95 мм рт. ст., или верхнее систолическое давление более 160 мм рт ст. Во многих странах мира повышение артериального давления выше 140/90 мм рт. ст. рассматривается как артериальная гипертензия. Выделяют несколько степеней подъема артериального давления, приведенных в таблице 4.3.
Таблица 4.3. Классификация величин подъема артериального давления у лиц старше 18 лет, не получающих гипотензивную терапию (Kaplan N.M., 2002)
• ишемическая болезнь сердца;
• инсульты.
Рассмотрим их профилактику подробнее.
Профилактика артериальной гипертензии
Артериальная гипертензия является основным симптомом гипертонической болезни. Согласно рекомендациям ВОЗ, диагноз гипертонической болезни следует ставить, если диастолическое давление более 95 мм рт. ст., или верхнее систолическое давление более 160 мм рт ст. Во многих странах мира повышение артериального давления выше 140/90 мм рт. ст. рассматривается как артериальная гипертензия. Выделяют несколько степеней подъема артериального давления, приведенных в таблице 4.3.
Таблица 4.3. Классификация величин подъема артериального давления у лиц старше 18 лет, не получающих гипотензивную терапию (Kaplan N.M., 2002)

Артериальной гипертензией страдает 20–30% взрослого населения. С возрастом распространенность заболевания увеличивается и достигает 50–65% у лиц старше 65 лет.
Увеличение средней продолжительности жизни и возрастание числа людей с избыточным весом являются факторами риска развития артериальной гипертензии. Также факторами риска являются курение, злоупотребление алкоголем, гиподинамия, сахарный диабет 2 типа. Указанные факторы риска развития артериальной гипертензии также являются факторами риска развития осложнений данной патологии.
Осложнения артериальной гипертензии связаны с поражением органов-мишеней и/или развитием состояний, ассоциированных с артериальной гипертензией (табл. 4.4). Осложнения артериальной гипертензии увеличивают уровень риска развития сердечно-сосудистых осложнений, которые и являются основной причиной смертности при данной патологии.
Увеличение средней продолжительности жизни и возрастание числа людей с избыточным весом являются факторами риска развития артериальной гипертензии. Также факторами риска являются курение, злоупотребление алкоголем, гиподинамия, сахарный диабет 2 типа. Указанные факторы риска развития артериальной гипертензии также являются факторами риска развития осложнений данной патологии.
Осложнения артериальной гипертензии связаны с поражением органов-мишеней и/или развитием состояний, ассоциированных с артериальной гипертензией (табл. 4.4). Осложнения артериальной гипертензии увеличивают уровень риска развития сердечно-сосудистых осложнений, которые и являются основной причиной смертности при данной патологии.
Таблица 4.4. Факторы риска развития артериальной гипертензии, поражение органов-мишений и ассоциированные клинические состояния (По: Рекомендации по профилактике диагностике и лечению артериальной гипертензии)

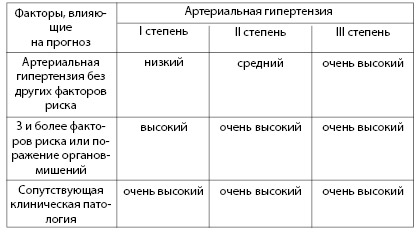
Наиболее тяжелым осложнением артериальной гипертензии является ишемическая болезнь сердца (ИБС). Для приблизительного расчета степени риска развития сердечно-сосудистых осложнений используют данные таблицы 4.5, составленные на основе рекомендаций Европейского общества по гипертонии. При этом считается, что риск развития ИБС в течение ближайших 10 лет:
• низкий, если он составляет менее 15%;
• средний – 15–20%;
• высокий – 20–30%;
• очень высокий – превышает 30%.
Таблица 4.5. Определение риска развития ИБС для лиц с артериальной гипертензией (По: Рекомендации по профилактике диагностике и лечению артериальной гипертензии)

Артериальная гипертензия является не только фактором риска развития ИБС, но и преждевременной смерти (рис. 4.2). Результаты многоцентрового исследования показывают, что повышение пульсового или систолического артериального давления на 25 мм рт. ст. повышают веротяность смерти от сердечно-сосудистых причин в ближайшие 12 лет на 7-10%.
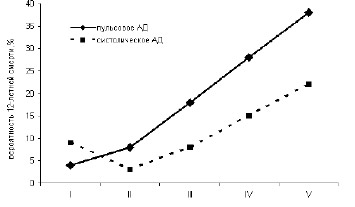
Рисунок 4.2. Риск смерти от сердечно-сосудистых причин в зависимости от класса артериальной гипертензии (Palatini P., еt al., 2011). Для пульсового давления использованы следующие классы: <50, 50-75, 75-100, 100-125, >125 мм рт. ст., для систолического: <100, 100-125, 125-150, 150-175, >175.
Измерение артериального давления. Для постановки диагноза «артериальная гипертензия» решающее значение имеет измерение артериального давления. Несмотря на кажущуюся простоту, процедура измерения таит в себе ряд погрешностей, связанных как с вариабельностью величины артериального давления, так и непосредственно с процессом измерения.
| Вариабельность артериального давления определяется множеством факторов. Основные среди них следующие: 1. Состояние пациента. Нервно-психическое или физическое напряжение могут приводить к повышению величины артериального давления. Также артериальное давление повышается после еды, просмотра телевизора и т.д. (табл. 4.6) 2. Время измерения. Систолическое давление максимально в дневные часы, а минимально в ночные, суточные колебания могут достигать 15 мм рт. ст. и более. В норме диастолическое давление редко изменяется более, чем на 5 мм рт. ст. в течение суток. Достоверных изменений артериального давления в течение менструального цикла или вызванных сменой времени года не обнаружено. 3. Кофе, курение и прием алкоголя могут приводить к повышению артериального давления. |
Таблица 4.6. Средние изменения артериального давления при различных
психо-эмоциональных и физических состояниях (по данным литературы)
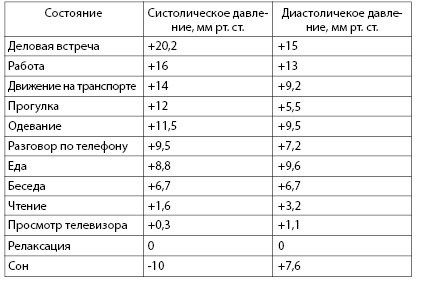

Наиболее часто в клинической практике используется неивазивый метод измерения артериального давления по Короткову. Из-за простоты определения артериального давления, данный метод получил повсеместное распространение. Однако часть медицинских специалистов измеряют артериальное давление неправильно.
| Основные принципы правильного измерения артериального давления: • пациент должен ровно сидеть, предплечье лежит горизонтально, плечо находится под тупым углом как к туловищу, так и к предплечью; • измерение должно проводиться не ранее, чем через 2 мин., после того, как пациент занял указанную позу и расслабился; • все измерения должны проводиться на одной и той же руке, указанной в медицинской карте больного; • ширина манжеты должна составлять примерно ¼–1/3 длины плеча. Стандартная ширина манжеты – 12 см. У лиц, плечо которых длиннее 33 см, рекомендуется использовать манжету шириной 13 см. Также специальные, более узкие манжеты, должны использоваться при измерении артериального давления у детей; • нижний конец манжеты должен находиться на расстоянии 2,5 см от локтевой впадины; • измерение должно проводиться в тихом помещении, т.к. любые посторонние шумы приводят к искажению измеряемой величины артериального давления; • воздух в манжету накачивается на величину, примерно на 20 мм рт. ст. превышающую систолическое давление; давление в манжете снижается со скоростью 2–4 мм рт. ст. в секунду. |
Аускультация шумов, возникающих при изменении давления в манжете, может быть автоматизирована при помощи специальных датчиков. Подобные методы используются в многочисленных приборах, предназначенных для самостоятельного измерения артериального давления в домашних условиях. В подобных аппаратах манжета может накладываться не только на плечо, но и на предплечье или даже на палец. Точность их измерения обычно тем ниже, чем дальше находится точка измерения от плечевой артерии.
Более точным (и более дорогим) методом определения артериального давления является его суточное мониторирование. Принцип работы прибора сходен с измерением давления по Короткову, однако процедура автоматизирована. Измерения давления проводятся через фиксированные интервалы времени (обычно каждые 30 мин). Благодаря мониторированию удается зафиксировать изменения артериального давления, возникающие в вечерние и ночные часы, во время интенсивной физической нагрузки и т.д.
Принципы профилактики и лечения артериальной гипертензии. Профилактика и лечение артериальной гипертензии позволяет снизить летальность, а также риск развития ишемической болезни сердца, заболеваний почек и др. осложнений гипертензии. Все методы профилактики и лечения артериальной гипертензии можно разделить на:
• нефармакологические;
• фармакологичекие.
Нефармакологические методы профилактики и терапии артериальной гипертензии, в первую очередь, направлены на изменение образа жизни с тем, чтобы ограничить воздействие гипертензивных факторов на организм пациента. С применения нефармакологических методов начинается любая терапия лиц с артериальной гипертензией. Фармакологические методы применяется при неэффективности нефармакологических методов, поражении органов-мишеней или наличии факторов риска развития осложненной гипертензии.
Изменение образа жизни рекомендуется большинством исследователей артериальной гипертензии в качестве сопровождения к фармакотерапии или начальной терапии при умеренной гипертензии. Считается, что изменение образа жизни может быть более эффективным для предотвращения развития артериальной гипертензии, чем для ее лечения. Однако даже в тех случаях, когда артериальная гипертензия уже развилась, изменение образа жизни позволяет уменьшить риск коронарной и церебральной смерти, а также вероятность развития сахарного диабета 2 типа и ожирения на фоне артериальной гипертензии.
Рекомендации по изменению образа жизни основаны на изучении факторов риска, имеющихся у больных артериальной гипертензии. В частности, наиболее часто исследователи отмечают связь артериальной гипертензии с повышенным потреблением калорий, избыточным весом, недостаточным потреблением овощей и фруктов, курением и злоупотреблением алкоголем.
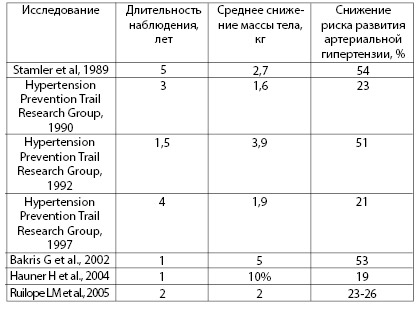
Таблица 4.7. Некоторые исследования, доказывающие снижение риска развития артериальной гипертензии у лиц с избыточной массой тела
Нефармакологические методы коррекции артериального давления включают в себя следующие мероприятия:
1. Отказ от курения или снижение числа выкуренных сигарет. Это уменьшает риск развития сердечно-сосудистых заболеваний на фоне артериальной гипертензии.
2. Снижение массы тела, которое показано всем лицам с артериальной гипертензией, если их масса тела на 15% и более превышает нормативные значения ИМТ. Ряд клинических исследований (табл. 4.7) выявил снижение риска развития артериальной гипертензии у лиц с избыточной массой тела в результате профилактических мероприятий, направленных на ее снижение.
3. Уменьшение потребления соли до 5 мг/сут. Переход на малосолевую диету позволяет снизить артериальное давление как у лиц без ожирения, так и у лиц с ожирением, а также снизить смертность. Уменьшение потребления соли увеличивает терапевтическое действие всех гипотензивных препаратов.
4. Ограничение потребления жидкости до 1,2 л/сут включая супы, компоты, кисели и т.д.
5. Повышение потребления калия способствует уменьшению риска развития инсультов. При артериальной гипертензии доза хлорида калия может быть увеличена до 120 ммоль/сут.
6. Увеличение потребления кальция может оказать профилактическое действие как в развитии артериальной гипертензии, так и остеопороза. По данным различных исследователей, доза кальция может быть увеличена до 800-1200 мг/сут вне зависимости от пола.
7. Повышение потребления магния теоретически может оказаться эффективным для профилактики артериальной гипертензии, однако клинические исследования в данной области отсутствуют.
8. Другие рекомендации по диете:
• повышение потребления растительной клетчатки. Показано, что у вегетарианцев реже встречается артериальная гипертензия, чем у не вегетарианцев. Увеличение потребления растительной клетчатки до 24 мг/сут позволяет снижать артериальное давление даже у невегетарианцев;
• снижение потребления животных жиров и увеличение потребления растительных позволяет нормализовать липидный обмен. У лиц с выраженными нарушениями липидного обмена дополнительно могут использоваться липид-снижающие препараты;
• повышение потребления полноценного белка, особенно увеличение употребления аминоксилоты L-аргинина, необходимого для биосинтеза оксида азота;
• витамин С в дозе 500 мг/сут может снижать артериальное давление; эффекты других витаминов на артериальное давление не показаны;
• уменьшение потребления кофеина. Следует иметь в виду, что кофеин входит не только в состав кофе, но и чая, колы и др. напитков.
9. Увеличение физической активности должно проводиться постепенно. У лиц, регулярно занимающимися физическими упражнениями, артериальная гипертензия протекает более доброкачественно, чем у пациентов, страдающих гиподинамией. Результаты клинических исследований показали, что увеличение физической активности больных артериальной гипертензией позволяет уменьшить артериальное давление, уменьшить риск развития сахарного диабета 2 типа.
10. Обучение регулярному измерению артериального давления. Для лиц старше 40 лет вне зависимости от наличия факторов риска необходимо мерить артериальное давление не реже двух раз в год. При наличии факторов риска подобные измерения проводятся не реже одного раза в месяц, при диагностированной артериальной гипертензии – не реже раза в неделю.
11. Обучение ответственному отношению к регулярному приему лекарственных средств.
Если в 60–70 гг. XX в. фармакотерапия артериальной гипертензии была в большей степени симптоматической, то в течение последних 20–30 лет стратегия лечения заболевания полностью пересмотрена. В настоящее время лечение гипертензий направлено не только на снижение артериального давления, но и на профилактику развития ее осложнений или сопутствующих заболеваний, а также на улучшение качества жизни лиц с артериальной гипертензии. Современное гипотензивное средство:
стратегия лечения заболевания полностью пересмотрена. В настоящее время лечение гипертензий направлено не только на снижение артериального давления, но и на профилактику развития ее осложнений или сопутствующих заболеваний, а также на улучшение качества жизни лиц с артериальной гипертензии. Современное гипотензивное средство:
• должно вызывать нормализацию артериального давления у всех лиц с артериальной гипертензией и быть эффективным при приеме внутрь;
• не должно иметь выраженных побочных эффектов;
• должно действовать в течение 24 ч;
• не должно влиять на функцию сердца;
• не должно задерживать натрий и корректно взаимодействовать с другими лекарствами;
• должно способствовать обратному развитию органных поражений при артериальной гипертензии.
Гипотензивная терапия назначается и корректируется только врачом.
Профилактика ишемической болезни сердца
Ишемическая болезнь сердца (ИБС) и ее осложнения – инфаркт миокарда и мозговой инсульт – являются основной причиной смерти от сердечно-сосудистых причин. Как правило, ИБС развивается на фоне атеросклероза, причинами которого являются:
• недостаток поступления с пищевых волокон, витаминов Е, С, каротиноидов, флавоноидов, кальция, калия, магния, хрома,
• избыток в рационе животных жиров, холестерина, рафинированных продуктов,
• мужской пол и некоторые другие наследственные факторы,
• повышенная калорийность рациона,
• абдоминальное ожирение,
• изменение показателей липидного обмена крови,
• изменение показателей свертывающей системы крови - повышенный уровень в плазме фибриногена и VII фактора свертывания, повышенная агрегация тромбоцитов, сниженная фибринолитическая активность,
• артериальная гипертензия,
• повышение уровня глюкозы крови,
• низкая физическая активность,
• курение,
• стрессы,
• возраст.
Следует отметить, что у лиц молодого возраста факторы риска развития атеросклероза те же, что и у старших возрастных групп. Уже в молодом возрасте у лиц, имеющих факторы риска, отмечаются начальные изменения сосудистой стенки, появляются так называемые «атеросклеротические полоски».
Ряд исследований дказывает, что уже в подростковом возрасте у лиц с высоким артериальным давлением, избыточной массой тела и нарушениями липидного обмена отмечаются кальцифицированные отложения в стенках сосудов. Некоторые работы показывают высокую значимость курения как фактора риска изменения сосудистой стенки уже в возрасте 12-18 лет.
Показано, что ибыточная масса тела и повышенное систолическое артериальное давление в подростковом возрасте служат предикторами артериальной гипертензии, атеросклероза и ИБС при переходе в старшую возрастную категорию.
Следует иметь в виду, что в подростковом возрасте факторы риска имеют тенденцию к кластеризации. Так, курящие мальчики и девочки физически менее активны, чем их некурящие сверстники. Среди курильщиков чаще встречаются лица с избыточной массой тела и ожирением, чем среди некурящих. Курильщики чаще имеют более высокие цифры артериального давления, чаще употребляют пищу богатую животными жирами, чем некурящие.
Есть работы, позволившие выявить связь риска развития атеросклероза и социально-экономического статуса. Низкий социально-экономический статус родителей детей и подростков связан с более высоким риском развития атеросклероза в будущем. Лица с низким социально-экономическим статусом имеют больший риск развития ИБС, чем со средним или высоким.
Обнаружено, что развитие атеросклероза в детско-подростковом возрасте, также как и во взрослом, примерно через 20-25 лет приводит к клинически значимым изменениям гемодинамики, нарушению кровоснабжения органов и тканей, развитию ИБС. Это определяет важность проведения профилактических программ уже в детско-подростковом возрасте.
Рассчитать индивидуальный риск развития атеросклеротических поражений сосудов можно на основании данных таблицы 4.8. Эта таблица составлена на основании крупного многоцентрового исследования. Согласно результатам статистического анализа, изменение шкалы риска на один балл соответствует одному году предстоящей жизни.
Таблица 4.8. Шкала оценки прогностического риска атеросклеротическ
7. Повышение потребления магния теоретически может оказаться эффективным для профилактики артериальной гипертензии, однако клинические исследования в данной области отсутствуют.
8. Другие рекомендации по диете:
• повышение потребления растительной клетчатки. Показано, что у вегетарианцев реже встречается артериальная гипертензия, чем у не вегетарианцев. Увеличение потребления растительной клетчатки до 24 мг/сут позволяет снижать артериальное давление даже у невегетарианцев;
• снижение потребления животных жиров и увеличение потребления растительных позволяет нормализовать липидный обмен. У лиц с выраженными нарушениями липидного обмена дополнительно могут использоваться липид-снижающие препараты;
• повышение потребления полноценного белка, особенно увеличение употребления аминоксилоты L-аргинина, необходимого для биосинтеза оксида азота;
• витамин С в дозе 500 мг/сут может снижать артериальное давление; эффекты других витаминов на артериальное давление не показаны;
• уменьшение потребления кофеина. Следует иметь в виду, что кофеин входит не только в состав кофе, но и чая, колы и др. напитков.
9. Увеличение физической активности должно проводиться постепенно. У лиц, регулярно занимающимися физическими упражнениями, артериальная гипертензия протекает более доброкачественно, чем у пациентов, страдающих гиподинамией. Результаты клинических исследований показали, что увеличение физической активности больных артериальной гипертензией позволяет уменьшить артериальное давление, уменьшить риск развития сахарного диабета 2 типа.
10. Обучение регулярному измерению артериального давления. Для лиц старше 40 лет вне зависимости от наличия факторов риска необходимо мерить артериальное давление не реже двух раз в год. При наличии факторов риска подобные измерения проводятся не реже одного раза в месяц, при диагностированной артериальной гипертензии – не реже раза в неделю.
11. Обучение ответственному отношению к регулярному приему лекарственных средств.
Если в 60–70 гг. XX в. фармакотерапия артериальной гипертензии была в большей степени симптоматической, то в течение последних 20–30 лет
 стратегия лечения заболевания полностью пересмотрена. В настоящее время лечение гипертензий направлено не только на снижение артериального давления, но и на профилактику развития ее осложнений или сопутствующих заболеваний, а также на улучшение качества жизни лиц с артериальной гипертензии. Современное гипотензивное средство:
стратегия лечения заболевания полностью пересмотрена. В настоящее время лечение гипертензий направлено не только на снижение артериального давления, но и на профилактику развития ее осложнений или сопутствующих заболеваний, а также на улучшение качества жизни лиц с артериальной гипертензии. Современное гипотензивное средство:• должно вызывать нормализацию артериального давления у всех лиц с артериальной гипертензией и быть эффективным при приеме внутрь;
• не должно иметь выраженных побочных эффектов;
• должно действовать в течение 24 ч;
• не должно влиять на функцию сердца;
• не должно задерживать натрий и корректно взаимодействовать с другими лекарствами;
• должно способствовать обратному развитию органных поражений при артериальной гипертензии.
Гипотензивная терапия назначается и корректируется только врачом.
Профилактика ишемической болезни сердца
Ишемическая болезнь сердца (ИБС) и ее осложнения – инфаркт миокарда и мозговой инсульт – являются основной причиной смерти от сердечно-сосудистых причин. Как правило, ИБС развивается на фоне атеросклероза, причинами которого являются:
• недостаток поступления с пищевых волокон, витаминов Е, С, каротиноидов, флавоноидов, кальция, калия, магния, хрома,
• избыток в рационе животных жиров, холестерина, рафинированных продуктов,
• мужской пол и некоторые другие наследственные факторы,
• повышенная калорийность рациона,
• абдоминальное ожирение,
• изменение показателей липидного обмена крови,
• изменение показателей свертывающей системы крови - повышенный уровень в плазме фибриногена и VII фактора свертывания, повышенная агрегация тромбоцитов, сниженная фибринолитическая активность,
• артериальная гипертензия,
• повышение уровня глюкозы крови,
• низкая физическая активность,
• курение,
• стрессы,
• возраст.
Следует отметить, что у лиц молодого возраста факторы риска развития атеросклероза те же, что и у старших возрастных групп. Уже в молодом возрасте у лиц, имеющих факторы риска, отмечаются начальные изменения сосудистой стенки, появляются так называемые «атеросклеротические полоски».
Ряд исследований дказывает, что уже в подростковом возрасте у лиц с высоким артериальным давлением, избыточной массой тела и нарушениями липидного обмена отмечаются кальцифицированные отложения в стенках сосудов. Некоторые работы показывают высокую значимость курения как фактора риска изменения сосудистой стенки уже в возрасте 12-18 лет.
Показано, что ибыточная масса тела и повышенное систолическое артериальное давление в подростковом возрасте служат предикторами артериальной гипертензии, атеросклероза и ИБС при переходе в старшую возрастную категорию.
Следует иметь в виду, что в подростковом возрасте факторы риска имеют тенденцию к кластеризации. Так, курящие мальчики и девочки физически менее активны, чем их некурящие сверстники. Среди курильщиков чаще встречаются лица с избыточной массой тела и ожирением, чем среди некурящих. Курильщики чаще имеют более высокие цифры артериального давления, чаще употребляют пищу богатую животными жирами, чем некурящие.
Есть работы, позволившие выявить связь риска развития атеросклероза и социально-экономического статуса. Низкий социально-экономический статус родителей детей и подростков связан с более высоким риском развития атеросклероза в будущем. Лица с низким социально-экономическим статусом имеют больший риск развития ИБС, чем со средним или высоким.
Обнаружено, что развитие атеросклероза в детско-подростковом возрасте, также как и во взрослом, примерно через 20-25 лет приводит к клинически значимым изменениям гемодинамики, нарушению кровоснабжения органов и тканей, развитию ИБС. Это определяет важность проведения профилактических программ уже в детско-подростковом возрасте.
| Программы профилактики ИБС должны быть, прежде всего, направлены на корригируемые факторы риска: • физическая активность, • питание, • курение. |
Таблица 4.8. Шкала оценки прогностического риска атеросклеротическ
их поражений (по McMahan A et al., 2005)
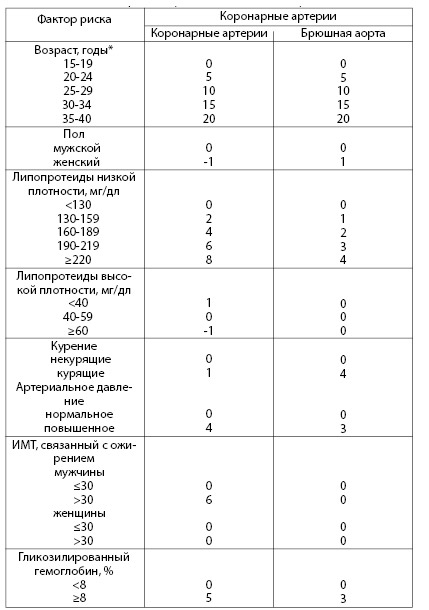
*Каждые 5 лет возраста увеличивают число баллов на 5. Шкала рассчитана на лиц молодого возраста
Факторы риска развития атеросклероза одновременно являются таковыми и для ИБС. Все факторы риска ИБС можно разделить на (ВОЗ, 2004, 2006, CINDI, 2005) (табл. 4.9):
• корригируемые (корректируемые, управляемые) – те, на которые можно воздействовать, уменьшая риск развития ИБС и ее осложнений;
• некорригируемые (некорректируемые, неуправляемые) – те, на которые невозможно влиять.
Таблица 4.9. Факторы риска развития ИБС
• корригируемые (корректируемые, управляемые) – те, на которые можно воздействовать, уменьшая риск развития ИБС и ее осложнений;
• некорригируемые (некорректируемые, неуправляемые) – те, на которые невозможно влиять.
Таблица 4.9. Факторы риска развития ИБС

Наличие одного фактора риска повышает вероятность развития ИБС примерно в два раза. Сочетание нескольких факторов риска прогрессивно повышает вероятность развития ИБС и ее осложнений.
Профилактика ИБС проводится индивидуально. Она включает в себя следующие мероприятия:
• нормализация липидного обмена, в том числе за счет назначения фармакотерапии,
• нормализация артериального давления, в том числе, за счет назначения фармакотерапии,
• отказ от курения,
• контроль веса – при необходимости, назначение фармакотерапии,
• контроль уровня глюкозы крови,
• умеренные физические нагрузки,
• сокращение употребления алкоголя,
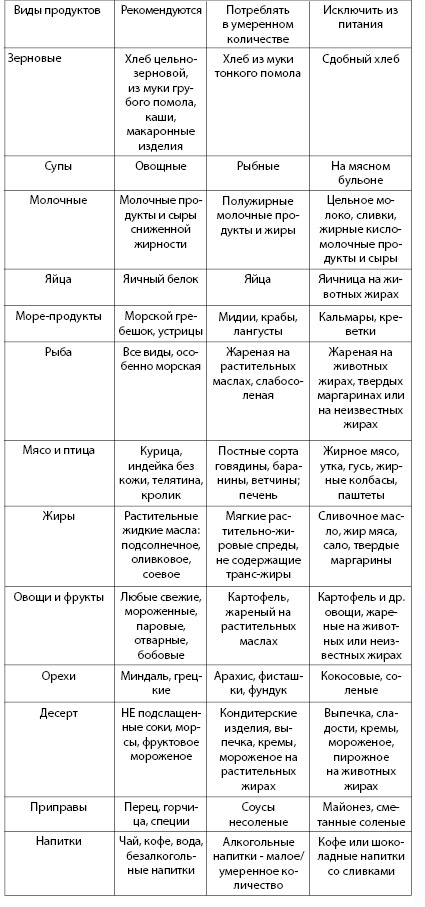
• постепенный переход к рациональному питанию (табл. 4.10),
• профилактика стрессов,
• по показаниям – хирургическое лечение (восстановление проходимости сосудов при атеросклерозе).
Таблица 4.10. Рекомендации к выбору продуктов питания для профилактики атеросклероза (Перова Н.В., 2011)
Отметим, что в Интернете можно найти множество рекомендаций по использованию фитотерапии для профилактики атеросклероза и ИБС. Однако нет международных исследований, подтверждающих эффективность подобной профилактики.
Международными исследованиями показано, что назначение среднекалорийной диеты (порядка 2000 ккал/сут.) богатой растительной клетчаткой и низким содержанием соли на фоне умеренных физических нагрузок снижает риск развития осложнений ИБС и замедляет прогрессирование заболевания. Считается, что наиболее безопасным видом умеренных физических нагрузок для пациентов с ИБС является ходьба, продолжительность и интенсивность которой лучше увеличивать постепенно (оптимально использование шагомера с внесением ежедневных результатов в дневник пациента).
Также важным профилактическим фактором является ограничение или полное прекращение курения. Ряд исследователей подчеркивают необходимость обучения пациентов регулярно измерять артериальное давление.
Следует иметь в виду, что эффективная профилактика осложнений ИБС невозможна без назначения статинов и антигипертензивных препаратов. Также обязательна терапия тех состояний, которые способствуют развитию ИБС (сахарный диабет, ожирение и т.д.).
Опыт США и ряда Европейских стран показывает относительную эффективность программ санитарного просвещения в отношении ИБС. Они способствуют повышению физической активности населения и более раннему обращению за медицинской помощью (при появлении первых симптомов артериальной гипертензии или ИБС), что позволяет повысить эффективность мероприятий вторичной профилактики.
Для лиц, перенесших инфаркт миокарда, а также имеющих нарушения свертываемости крови, в ряде случаев эффективным методом третичной профилактики ИБС является назначение антиагрегантов и антикоагулянтов. Много исследований посвящено профилактическому применению аспирина в малых дозах. Разработаны специальные лекарственные формы этого препарата, минимизирующие риск развития желудочно-кишечных кровотечений.
Профилактика инсультов. Существует множество факторов риска развития инсульта, однако, воздействие на шесть из них снижает вероятность развития данного заболевания (Gorelick PB et al., 1999):
1. Артериальная гипертензия. Установлено, что снижение уровня диастолического артериального давления на 5–6 мм рт. ст. уменьшает риск развития инсульта на 42%. Снижение систолического артериального давления у пожилых больных уменьшает риск развития инсульта на 36%.
2. Инфаркт миокарда. Частота развития ишемического инсульта после инфаркта миокарда составляет 1–2% в год.
3. Предсердная фибрилляция неклапанного генеза. Применение варфарина или аспирина при предсердной фибрилляции снижает риск развития инсульта. Однако при этом возрастает вероятность риска развития кровотечения. Поэтому подобное лечение проводится под постоянным врачебным контролем.
4. Сахарный диабет 2 типа. Одновременная коррекция артериального давления и сахарного диабета позволяет снизить риск развития инсульта на 44%.
5. Бессимптомный стеноз сонных артерий. Риск развития инсульта прямо пропорциональна выраженности стеноза сонных артерий. Обычно при стенозе сонных артерий 60% и более показано хирургическое восстановление их проходимости.
6. Образ жизни. Курение повышает риск развития инсульта, при этом степень риска прямо пропорциональна количеству выкуриваемых сигарет. Незначительное или умеренное потребление алкоголя снижает риск развития ишемического инсульта, однако злоупотребление алкоголем повышает риск развития геморрагического инсульта. Достаточно высокая физическая активность снижает риск преждевременной смерти и развития сердечно-сосудистых заболеваний. Повышенное потребление натрия или недостаток витаминов в пище могут повышать риск развития инсульта, а добавление в рацион фруктов и овощей снижает его.
Известно, что транзиторные ишемические атаки повышают риск развития инсультов. Однако нет репрезентативных исследований, показывающих эффективность профилактики инсультов за счет воздействия на транзиторные ишемические атаки. Ряд авторов считают, что транзиторные ишемические атаки не являются самостоятельным заболеванием, а являются одним из симптомов ИБС, артериальной гипертензии и других сердечно-сосудистых заболеваний.
Исследования демонстрируют тесную связь риска развития инсульта с риском развития атеросклероза (рис. 4.3). Интересно отметить, что в риск развития инсультов у мужчин выше, чем у женщин при одинаковой степени выраженности риска развития атеросклероза.
Международными исследованиями показано, что назначение среднекалорийной диеты (порядка 2000 ккал/сут.) богатой растительной клетчаткой и низким содержанием соли на фоне умеренных физических нагрузок снижает риск развития осложнений ИБС и замедляет прогрессирование заболевания. Считается, что наиболее безопасным видом умеренных физических нагрузок для пациентов с ИБС является ходьба, продолжительность и интенсивность которой лучше увеличивать постепенно (оптимально использование шагомера с внесением ежедневных результатов в дневник пациента).
Также важным профилактическим фактором является ограничение или полное прекращение курения. Ряд исследователей подчеркивают необходимость обучения пациентов регулярно измерять артериальное давление.
Следует иметь в виду, что эффективная профилактика осложнений ИБС невозможна без назначения статинов и антигипертензивных препаратов. Также обязательна терапия тех состояний, которые способствуют развитию ИБС (сахарный диабет, ожирение и т.д.).
Опыт США и ряда Европейских стран показывает относительную эффективность программ санитарного просвещения в отношении ИБС. Они способствуют повышению физической активности населения и более раннему обращению за медицинской помощью (при появлении первых симптомов артериальной гипертензии или ИБС), что позволяет повысить эффективность мероприятий вторичной профилактики.
Для лиц, перенесших инфаркт миокарда, а также имеющих нарушения свертываемости крови, в ряде случаев эффективным методом третичной профилактики ИБС является назначение антиагрегантов и антикоагулянтов. Много исследований посвящено профилактическому применению аспирина в малых дозах. Разработаны специальные лекарственные формы этого препарата, минимизирующие риск развития желудочно-кишечных кровотечений.
Профилактика инсультов. Существует множество факторов риска развития инсульта, однако, воздействие на шесть из них снижает вероятность развития данного заболевания (Gorelick PB et al., 1999):
1. Артериальная гипертензия. Установлено, что снижение уровня диастолического артериального давления на 5–6 мм рт. ст. уменьшает риск развития инсульта на 42%. Снижение систолического артериального давления у пожилых больных уменьшает риск развития инсульта на 36%.
2. Инфаркт миокарда. Частота развития ишемического инсульта после инфаркта миокарда составляет 1–2% в год.
3. Предсердная фибрилляция неклапанного генеза. Применение варфарина или аспирина при предсердной фибрилляции снижает риск развития инсульта. Однако при этом возрастает вероятность риска развития кровотечения. Поэтому подобное лечение проводится под постоянным врачебным контролем.
4. Сахарный диабет 2 типа. Одновременная коррекция артериального давления и сахарного диабета позволяет снизить риск развития инсульта на 44%.
5. Бессимптомный стеноз сонных артерий. Риск развития инсульта прямо пропорциональна выраженности стеноза сонных артерий. Обычно при стенозе сонных артерий 60% и более показано хирургическое восстановление их проходимости.
6. Образ жизни. Курение повышает риск развития инсульта, при этом степень риска прямо пропорциональна количеству выкуриваемых сигарет. Незначительное или умеренное потребление алкоголя снижает риск развития ишемического инсульта, однако злоупотребление алкоголем повышает риск развития геморрагического инсульта. Достаточно высокая физическая активность снижает риск преждевременной смерти и развития сердечно-сосудистых заболеваний. Повышенное потребление натрия или недостаток витаминов в пище могут повышать риск развития инсульта, а добавление в рацион фруктов и овощей снижает его.
Известно, что транзиторные ишемические атаки повышают риск развития инсультов. Однако нет репрезентативных исследований, показывающих эффективность профилактики инсультов за счет воздействия на транзиторные ишемические атаки. Ряд авторов считают, что транзиторные ишемические атаки не являются самостоятельным заболеванием, а являются одним из симптомов ИБС, артериальной гипертензии и других сердечно-сосудистых заболеваний.
Исследования демонстрируют тесную связь риска развития инсульта с риском развития атеросклероза (рис. 4.3). Интересно отметить, что в риск развития инсультов у мужчин выше, чем у женщин при одинаковой степени выраженности риска развития атеросклероза.
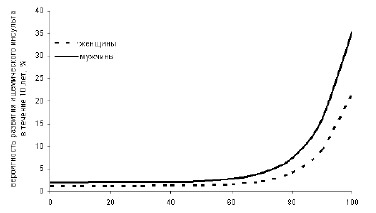
Рисунок 4.3. Вероятность развития ишемического инсульта в ближайшие 10 лет в зависимости от риска развития атеросклероза (по: Chambless LE, 2004).
Многоцентровое исследование позволило выявить ряд факторов риска развития инсультов (рис. 4.4.):
• возраст,
• исходное состояние здоровья,
• диастолическое артериальное давление ниже 70 мм рт.ст.,
• систолическое артериальное давление выше 140 мм рт.ст.,
• С-реактивный протеин выше 3 мг/л,
• гомоцистеин выше 15 мкмоль/л,
• отношение окружности талии к окружности бедер выше 1,
• сахарный диабет,
• курение,
• повышение уровня холестерина крови.
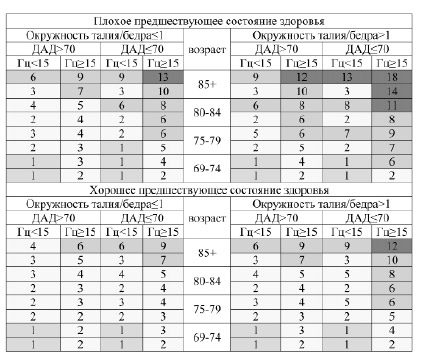
Рисунок 4.4. Вероятность развития инсульта (верхняя строка) и инфаркта миокарда (нижняя строка) в течение года (по Beer C. et al., 2011). Низкий риск - 1%, умеренный риск – 2-5%, риск выше среднего – 6-10%, высокий риск – более 10%. ДАД – диастолическое артериальное давление, Гц – гомоцистеин.
На основании полученных факторов риска была построена матрица, отражающая вероятность развития инсульта или инфаркта миокарда в течение года. Для того чтобы ей воспользоваться надо установить предшествующее состояние здоровья пациента (хорошее или плохое), вычислить отношение окружности талии и бедер, измерить диастолическое артериальное давление и уровень гомоцистеина крови. Если последний не известен, то считается, что он превышает 15 мкмоль/л. Тогда на пересечении строки возраста и столбца соответствующего фактора риска можно найти риск развития инсульта (верхняя строка) или инфаркта миокарда (нижняя строка).
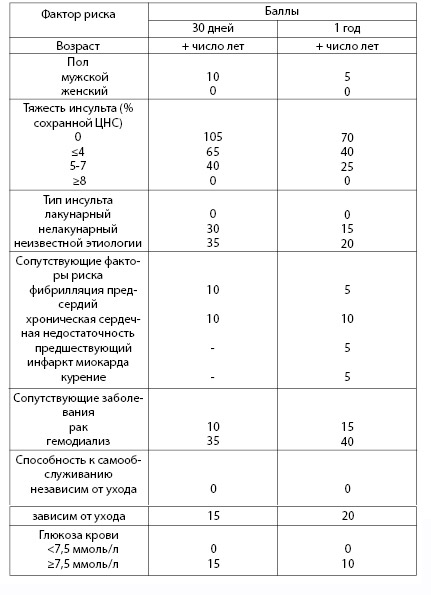
По результатам другого многоцентрового исследования была рассчитана балльная шкала риска смерти от инсульта (табл. 4.11) у пациентов в течение 30 дней и 1 года после инсульта. Вероятность смерти в ближайшие 30 дней составляет порядка 2% для пациентов, набравших менее 105 баллов по шкале риска, 3-4% - 106-120 баллов, 5-10% - 121-145 баллов, 10-20%- 146-175 баллов, 30-40% - 175 баллов и более. Вероятность смерти в ближайший год составляет менее 5% для лиц, набравших до 90 баллов, 5-14% - 91-105 баллов, 15-24% - 106-120 баллов, 25-44% - 121-140 баллов, 50-70%- более 140 баллов.
Таблица 4.11. Риск смерти от инсульта для пациентов, перенесших его
(по: Saposnik G et al., 2011)
По результатам другого многоцентрового исследования была рассчитана балльная шкала риска смерти от инсульта (табл. 4.11) у пациентов в течение 30 дней и 1 года после инсульта. Вероятность смерти в ближайшие 30 дней составляет порядка 2% для пациентов, набравших менее 105 баллов по шкале риска, 3-4% - 106-120 баллов, 5-10% - 121-145 баллов, 10-20%- 146-175 баллов, 30-40% - 175 баллов и более. Вероятность смерти в ближайший год составляет менее 5% для лиц, набравших до 90 баллов, 5-14% - 91-105 баллов, 15-24% - 106-120 баллов, 25-44% - 121-140 баллов, 50-70%- более 140 баллов.
Таблица 4.11. Риск смерти от инсульта для пациентов, перенесших его
(по: Saposnik G et al., 2011)
Еще одна интересная прогностическая шкала смерти от инсульта в госпитале была предложена по результатам анализа 109.187 историй болезни (табл. 4.12). Авторам удалось получить нелинейную связь между числом набранных баллов и вероятностью смерти от инсульта (рис. 4.5).
Таблица 4.12. Вероятность смерти от инсульта в стационаре
(по: Smith EE et al., 2010).
(по: Smith EE et al., 2010).
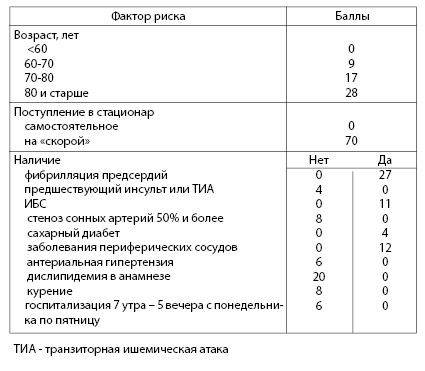
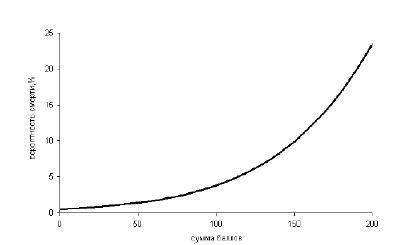
Рисунок 4.5. Вероятность смерти от инсульта в стационаре (по: Smith EE et al., 2010).
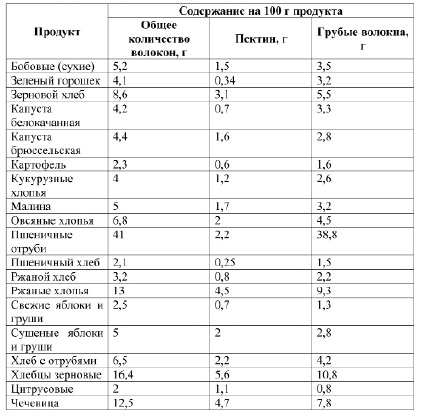
Необходимо отметить, что в последние годы интенсивно обсуждается роль рационального питания в профилактике инсультов. Показано, что целый ряд компонентов пищи является факторами риска развития инсультов (табл. 4.13). Соответственно, нормализация рациона питания может явиться важным фактором профилактики развития инсультов. При этом особую роль отводят пищевым волокнам, суточное употребление которых должно составлять не менее 15 г. (табл. 4.14).
Таблица 4.13. Факторы риска развития инсульта и их алиментарные причины (Погожева А.В., 2006)
Таблица 4.14. Некоторые продукты питания, богатые пищевыми волокнами (Гинсбург М.М., 2005)
Первичная профилактика инсультов представляет собой групповые мероприятия такие, как:
• пропаганда здорового образа жизни;
• организация массовых спортивных мероприятий, профилактика гиподинамии;
• обучение широких слоев населения основам рационального питания;
• профилактика курения, злоупотребления алкоголем.
Вторичная профилактика инсультов проводится индивидуально у лиц старше 50-60 лет, а также имеющих клинически подтвержденные факторы риска развития инсульта. Она включает в себя:
• отказ от курения;
• контроль веса;
• контроль уровня глюкозы крови;
• лекарственную терапию артериальной гипертензии, предсердной фибрилляции, гиперкоагуляции и др. факторов риска развития инсульта;
• ангиохирургические операции.
Особое внимание следует уделять пациентам с транзиторными ишемическими атаками. Рядом авторов рекомендуется обследование и лечение таких пациентов не реже одного раза в полгода.
Профилактика смерти от сердечно-сосудистых заболеваний (Conroy RM, 2003). Как можно было заметить из данных, приведенных выше, все сердечно-сосудистые заболевания имеют сходные факторы риска. Этот вывод многократно был подтвержден эпидемиологическими исследованиями.
 Европейское многоцентровое исследование SCORE (Systematic COronary Risk Evaluation) позволило разработать шкалу для оценки риска смертельного сердечно-сосудистого заболевания в течение 10 лет. Основой для шкалы послужили данные исследований, проведенных в 12 странах Европы (включая РФ), с общей численностью 205.178 человек.
Европейское многоцентровое исследование SCORE (Systematic COronary Risk Evaluation) позволило разработать шкалу для оценки риска смертельного сердечно-сосудистого заболевания в течение 10 лет. Основой для шкалы послужили данные исследований, проведенных в 12 странах Европы (включая РФ), с общей численностью 205.178 человек.
Результаты исследования показывают, что основными факторами, влияющими на риск смерти от сердечно-сосудистых заболеваний в течение ближайших десяти лет являются:
• пол;
• возраст;
• уровень систолического артериального давления;
• курение;
• уровень общего холестерина.
Графически оценка риска смерти от сердечно-сосудистых причин по результатам исследования SCORE представлены на рисунке 4.6. Алгоритм использования данной шкалы следующий:
1. Выбрать пол (женщины – левая часть рисунка, мужчины – правая).
2. Выбрать столбец, соответствующий наличию или отсутствию курения.
3. Выбрать группу строк, соответствующих возрасту (округление делается по правилам арифметики).
4. По левой шкале выбрать верхнее граничное значение обычного систолического артериального давления.
5. По нижней шкале выбрать уровень общего холестерина.
6. На пересечении двух условных линий (уровень систолического артериального давления и уровень холестерина) найти риск смерти от сердечно-сосудистых причин в ближайшие 10 лет.
• лекарственную терапию артериальной гипертензии, предсердной фибрилляции, гиперкоагуляции и др. факторов риска развития инсульта;
• ангиохирургические операции.
Особое внимание следует уделять пациентам с транзиторными ишемическими атаками. Рядом авторов рекомендуется обследование и лечение таких пациентов не реже одного раза в полгода.
Профилактика смерти от сердечно-сосудистых заболеваний (Conroy RM, 2003). Как можно было заметить из данных, приведенных выше, все сердечно-сосудистые заболевания имеют сходные факторы риска. Этот вывод многократно был подтвержден эпидемиологическими исследованиями.
 Европейское многоцентровое исследование SCORE (Systematic COronary Risk Evaluation) позволило разработать шкалу для оценки риска смертельного сердечно-сосудистого заболевания в течение 10 лет. Основой для шкалы послужили данные исследований, проведенных в 12 странах Европы (включая РФ), с общей численностью 205.178 человек.
Европейское многоцентровое исследование SCORE (Systematic COronary Risk Evaluation) позволило разработать шкалу для оценки риска смертельного сердечно-сосудистого заболевания в течение 10 лет. Основой для шкалы послужили данные исследований, проведенных в 12 странах Европы (включая РФ), с общей численностью 205.178 человек.Результаты исследования показывают, что основными факторами, влияющими на риск смерти от сердечно-сосудистых заболеваний в течение ближайших десяти лет являются:
• пол;
• возраст;
• уровень систолического артериального давления;
• курение;
• уровень общего холестерина.
Графически оценка риска смерти от сердечно-сосудистых причин по результатам исследования SCORE представлены на рисунке 4.6. Алгоритм использования данной шкалы следующий:
1. Выбрать пол (женщины – левая часть рисунка, мужчины – правая).
2. Выбрать столбец, соответствующий наличию или отсутствию курения.
3. Выбрать группу строк, соответствующих возрасту (округление делается по правилам арифметики).
4. По левой шкале выбрать верхнее граничное значение обычного систолического артериального давления.
5. По нижней шкале выбрать уровень общего холестерина.
6. На пересечении двух условных линий (уровень систолического артериального давления и уровень холестерина) найти риск смерти от сердечно-сосудистых причин в ближайшие 10 лет.

Рисунок 4.6. Шкала SCORE для оценки риска развития сердечно-сосудистых заболеваний в ближайшие 10 лет (Аронов Д.М., 2005).
В зависимости от полученного значения риска пациента следует отнести в одну из следующих категорий:
• низкий риск – 1% и менее;
• средний риск – 2– 4%;
• высокий риск – 5% и более.
Следует иметь в виду, что суммарный риск может быть выше, чем рассчитанный с помощью шкалы SCORE, в следующих случаях:
• имеются признаки атеросклероза;
• выявлена гипертрофия левого желудочка;
• установлено раннее развитие сердечно-сосудистых заболеваний у ближайших родственников (родители, братья, сестры);
• снижен уровень липопротеидов высокой плотности, повышен уровень триглицеридов, нарушена толерантность к глюкозе;
• повышены уровни маркеров воспаления (С-реактивного белка и фибриногена);
• при ожирении и малоподвижном образе жизни
Если установлен низкий риск по шкале SCORE, то повторную его оценку можно проводить через 5 лет.
Если определен средний риск по шкале SCORE, то для профилактики смерти от сердечно-сосудистых причин необходимо изменить образ жизни:
• нормализовать физическую активность;
• оптимизировать питания;
• сократить или прекратить курение.
Если выявлен высокий риск по шкале SCORE, то для профилактики смерти от сердечно-сосудистых заболеваний обязательно назначаются фармакологические препараты.
Шкала SCORE не является единственной для определения риска развития смерти от сердечно-сосудистых причин. Например, в Германии широко используется разработанная на основании эпидемиологических исследований шкала риска PROCAM. В этой шкале баллы для всех факторов риска подсчитываются последовательно (табл. 4.15). Сумма баллов дает вероятность смерти от сердечно-сосудистых причин в ближайшие 10 лет (табл. 4.16).
Таблица 4.15. Оценка баллов для шкалы PROCAM (Hense HW et al., 2003)
• низкий риск – 1% и менее;
• средний риск – 2– 4%;
• высокий риск – 5% и более.
Следует иметь в виду, что суммарный риск может быть выше, чем рассчитанный с помощью шкалы SCORE, в следующих случаях:
• имеются признаки атеросклероза;
• выявлена гипертрофия левого желудочка;
• установлено раннее развитие сердечно-сосудистых заболеваний у ближайших родственников (родители, братья, сестры);
• снижен уровень липопротеидов высокой плотности, повышен уровень триглицеридов, нарушена толерантность к глюкозе;
• повышены уровни маркеров воспаления (С-реактивного белка и фибриногена);
• при ожирении и малоподвижном образе жизни
Если установлен низкий риск по шкале SCORE, то повторную его оценку можно проводить через 5 лет.
Если определен средний риск по шкале SCORE, то для профилактики смерти от сердечно-сосудистых причин необходимо изменить образ жизни:
• нормализовать физическую активность;
• оптимизировать питания;
• сократить или прекратить курение.
Если выявлен высокий риск по шкале SCORE, то для профилактики смерти от сердечно-сосудистых заболеваний обязательно назначаются фармакологические препараты.
Шкала SCORE не является единственной для определения риска развития смерти от сердечно-сосудистых причин. Например, в Германии широко используется разработанная на основании эпидемиологических исследований шкала риска PROCAM. В этой шкале баллы для всех факторов риска подсчитываются последовательно (табл. 4.15). Сумма баллов дает вероятность смерти от сердечно-сосудистых причин в ближайшие 10 лет (табл. 4.16).
Таблица 4.15. Оценка баллов для шкалы PROCAM (Hense HW et al., 2003)
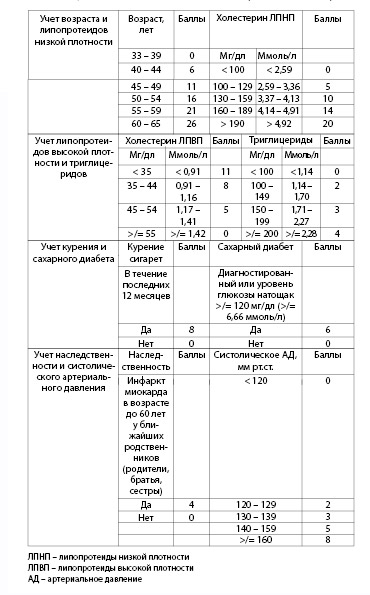
Таблица 4.16. Определение риска смерти от сердечно-сосудистых причин в ближайшие 10 лет по шкале PROCAM (Hense HW et al., 2003)
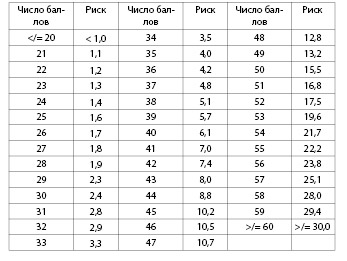
Контрольные вопросы:
1. Как проводится профилактика артериальной гипертензии?
2. Почему важно не только предотвращать артериальную гипертензию, но и лечить ее?
3. На какие звенья патогенеза артериальной гипертензии направлены профилактические программы?
4. На какие звенья патогенеза смерти от сердечно-сосудистых причин направлены профилактические программы?
5. Как оценить риск смерти от сердечно-сосудистых заболеваний?
Самостоятельные работы
1. Сахарный диабет является фактором риска развития артериальной гипертензии. С другой стороны, сахарный диабет – одно из осложнений артериальной гипертензии. Таким образом, при сахарном диабете повышается риск развития артериальной гипертензии, что, в свою очередь, увеличивает риск прогрессирования сахарного диабета. Формируется так называемый «порочный круг». Найдите другие порочные круги. Обсудите их с преподавателем.
2. Измерьте артериальное давление в покое. Повторите измерения после
следующих манипуляций:
• смена руки;
• рука опущена на колено;
• рука поднята до уровня плеча;
• манжета спущена до локтевой впадины;
• сделано десять приседаний;
• выпит стакан чая/кофе/сока;
• сделан звонок по мобильному телефону.
Как изменяется артериальное давление? Сделайте выводы. Обсудите результаты с преподавателем.
3. Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для индивидуальной профилактики артериальной гипертензии. Обсудите их с преподавателем.
4. Оцените риск по шкалам SCORE и PROCAM для себя и своих ближайших родственников. Обсудите результаты с преподавателем.
Сахарный диабет 2 типа является тяжелым хроническим заболеванием. При его прогрессировании развивается множество осложнений, в том числе и сосудистые осложнения, как на уровне микроциркуляции, так и на уровне макроциркуляции. Основными осложнениями являются: ретинопатия, нефропатия, полинейропатия, а так же развивающиеся: артериальная гипертензия, инсульт, поликистоз яичников.
В основе развития сахарного диабета 2 типа лежит изменение (снижение или потеря) чувствительности тканей к инсулину (инсулинорезистентность). Кроме того, изменяется функция β-клеток поджелудочной железы с уменьшением 1 фазы секреции инсулина и снижением 2 фазы.
Ведущим фактором риска развития сахарного диабета 2 типа является ожирение.
• смена руки;
• рука опущена на колено;
• рука поднята до уровня плеча;
• манжета спущена до локтевой впадины;
• сделано десять приседаний;
• выпит стакан чая/кофе/сока;
• сделан звонок по мобильному телефону.
Как изменяется артериальное давление? Сделайте выводы. Обсудите результаты с преподавателем.
3. Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для индивидуальной профилактики артериальной гипертензии. Обсудите их с преподавателем.
4. Оцените риск по шкалам SCORE и PROCAM для себя и своих ближайших родственников. Обсудите результаты с преподавателем.
4.3. Профилактика сахарного диабета 2 типа
(Оранская А.Н.)
Сахарный диабет 2 типа является тяжелым хроническим заболеванием. При его прогрессировании развивается множество осложнений, в том числе и сосудистые осложнения, как на уровне микроциркуляции, так и на уровне макроциркуляции. Основными осложнениями являются: ретинопатия, нефропатия, полинейропатия, а так же развивающиеся: артериальная гипертензия, инсульт, поликистоз яичников.
В основе развития сахарного диабета 2 типа лежит изменение (снижение или потеря) чувствительности тканей к инсулину (инсулинорезистентность). Кроме того, изменяется функция β-клеток поджелудочной железы с уменьшением 1 фазы секреции инсулина и снижением 2 фазы.
Ведущим фактором риска развития сахарного диабета 2 типа является ожирение.
| По сравнению с лицами, имеющими нормальные значения ИМТ, при абдоминальном ожирении риск развития сахарного диабета 2 типа возрастает: • в два раза – при ожирении I степени; • в пять раз – при ожирении II степени; • в десять и более раз – при ожирении III степени. |
• генетическая предрасположенность (наличие сахарного диабета хотя бы у одного из родителей, прародителей или братьев/сестер; афроамериканское, испанское, индейское или азиатское происхождение);
• курение;
• чрезмерное употребление алкоголя;
• гиподинамия;
• нерациональное питание (избыток животных жиров, сахаров, положительный баланс энергии, недостаток витаминов и минеральных веществ);
• нарушения питания в раннем детском возрасте;
• рождение женщиной ребенка весом более 4,5 кг или мертворождение;
• гестационный сахарный диабет (сахарный диабет во время беременности);
• артериальная гипертензия;
• возраст старше 65 лет;
• нарушения липидного обмена, атеросклеротические поражения сосудов;
• прием некоторых лекарственных средств.
В основе развития сахарного диабета 2 типа при ожирении лежит отложение жира в различных тканях, что приводит к снижению их чувствительности к инсулину. Иными словами, в ответ на «обычную» выработку инсулина поджелудочной железой ткани не реагируют, и соответственно не утилизируют глюкозу крови. Вследствие этого поджелудочная железа вынуждена усиливать выработку инсулина. Поэтому сахарный диабет 2 типа на начальных этапах развития характеризуется гиперинсулинемией.
Однако в дальнейшем, при прогрессировании сахарного диабета 2 типа наблюдается «истощение» гибель β-клеток поджелудочной железы. Показано, что решающую роль в гибели β-клеток играет накопление свободных жирных кислот. При этом утяжеляется течение сахарного диабета 2 типа, наблюдается сочетание инсулинорезистентности с нарушением ритма секреции инсулина, а иногда и дефицитом уровня базального инсулина.
Причины повышения содержания жирных кислот до конца не изучены. Вероятно, решающее значение имеют наследственные факторы. На
возможное накопление свободных жирных кислот указывает отклонение показателей липидного обмена от нормативных значений, приведенных в табл. 4.17.
Таблица 4.17. Нормальные значения показателей, характеризующих липидный обмен
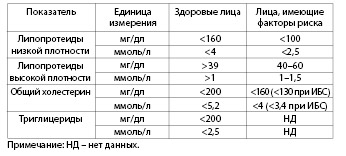
Первичная и вторичная профилактика сахарного диабета 2 типа проводится индивидуально и складывается из следующих мероприятий:
• ограничение потребления легкоусваиваемых сахаров и животных жиров;
• увеличение потребления пищевых волокон;
• ограничение потребления соли до 5 г/сут.;
• оптимизация физической активности;
• обеспечение достаточного количества воды;
• проведение раннего выявления сахарного диабета 2 типа (табл. 4.18);
• при необходимости – снижение массы тела;
• профилактика других факторов риска;
• при необходимости – лекарственная терапия.
Таблица 4.18. Раннее выявление сахарного диабета 2 типа
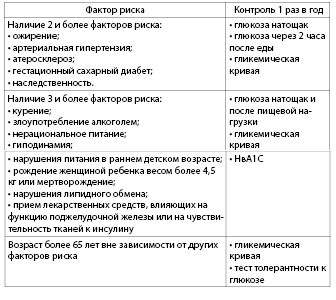
Раннее выявление сахарного диабета 2 типа необходимо, т.к. на ранних стадиях развития он легче поддается коррекции, меньше формируется осложнений, улучшается прогноз заболевания и качество жизни пациента. В ряде случаев для компенсации заболевания бывает достаточно соблюдения правил рационального питания, приводящее к снижению массы тела. На поздних стадиях развития сахарного диабета 2 типа обязательно необходима медикаментозная терапия в сочетании с с рациональным питанием и оптимальной физической нагрузкой.
Сахарный диабет 2 типа является фактором риска развития ишемической болезни сердца. У лиц с сахарным диабетом выше вероятность смерти от инфаркта миокарда и развития постинфарктных осложнений. Сахарный диабет 2 типа повышает вероятность развития нарушений сердечного ритма. Вероятность развития заболеваний сердца на фоне сахарного диабета у женщин примерно в два раза выше, чем у мужчин.
Контрольные вопросы:
1. Какие факторы риска развития сахарного диабета Вы знаете?
2. Как проводится профилактика сахарного диабета 2 типа?
4.4. Профилактика хронических бронхо-легочных заболеваний (Гуревич К.Г.)
Наиболее распространенным хроническим бронхо-легочным заболеванием является хроническая обструктивная болезнь легких (ХОБЛ). По оценкам экспертов ВОЗ, в 2004 г. 64 миллиона человек во всем мире страдали ХОБЛ. В 2005 г. от ХОБЛ умерло более трех миллионов человек, что составило 5% всех случаев смерти. Почти 90% случаев смерти от ХОБЛ приходится на страны с низким и средним уровнем дохода.
Основной причиной развития ХОБЛ является табачный дым (активное или пассивное курение). |
В настоящее время болезнь поражает мужчин и женщин почти равномерно. ХОБЛ неизлечима, но профилактика позволяет замедлить развитие болезни. По прогнозам, если не будут приняты меры, направленные на уменьшение риска, особенно на снижение воздействия табачного дыма, общая смертность от ХОБЛ в ближайшие 10 лет возрастет более чем на 30%.
Помимо курения, выделяют большое количество факторов риска развития хронических бронхо-легочных заболеваний (табл. 4.19). Эти факторы риска имеют разный уровень достоверности; среди них есть корригируемые и некорригируемые.
Таблица 4.19. Факторы риска развития хронических бронхо-легочных заболеваний (по: Чучалин А.Г., 2002)
Помимо курения, выделяют большое количество факторов риска развития хронических бронхо-легочных заболеваний (табл. 4.19). Эти факторы риска имеют разный уровень достоверности; среди них есть корригируемые и некорригируемые.
Таблица 4.19. Факторы риска развития хронических бронхо-легочных заболеваний (по: Чучалин А.Г., 2002)
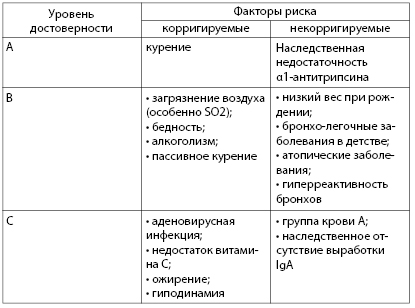
Наиболее значимым фактором риска развития хронических бронхо-легочных заболеваний является курение. Шанс развития бронхо-легочных заболеваний прямо пропорционален числу выкуренных сигарет. Согласно последним экспертным оценкам ВОЗ, риск развития хронических бронхо-легочных заболеваний повышен у тех, кто выкурил хотя бы 100 сигарет.
Курильщики трубок и сигар имеют более высокий риск развития бронхо-легочных заболеваний, чем некурящие, однако менее низкий, чем у курильщиков сигарет. Средний риск развития бронхо-легочных заболеваний у курильщиков составляет 80-90%. Однако, следует отметить, что из-за генетических факторов клинические признаки хронических бронхо-легочных заболеваний развиваются лишь у 15% курильщиков.
Вероятно, чем в более раннем возрасте начато курение, тем больше риск развития бронхо-легочных заболеваний. Предполагается, что с начала употребления табака до развития клинических проявлений хронических бронхо-легочных заболеваний проходит примерно 20-25 лет. Это затрудняет проведение программ профилактики, т.к., начиная курение, курильщик не в состоянии оценить потенциальный вред курения для здоровья. Между тем, при большом стаже курения отказ от табака сопряжен со снижением на достаточно длительный период времени уровня качества жизни.
Возраст начала курения, его продолжительность, количество и качество употребляемого табака, социальное положение курильщика являются прогностическими признаками смертности от хронических бронхо-легочных заболеваний.
Пассивное курение, особенно в детстве, с высокой долей вероятности является фактором риска развития бронхо-легочных заболеваний. Пассивное курение в детстве может приводить к задержке развития легких. Возможно, что пассивное курение в детстве является фактором риска развития рака легких.
Среди факторов риска развития бронхо-легочных заболеваний по своей значимости с курением сравнима только наследственная недостаточность α1-антитрипсина. Она является основным фактором риска развития эмфиземы. У курильщиков, имеющих недостаточность α1-антитрипсина, клинические признаки хронических бронхо-легочных заболеваний, развиваются в среднем на десять лет раньше, чем у лиц с нормальным уровнем α1-антитрипсина.
Другим наследственных фактором развития заболеваний легких является пол. Показано, что мужчины чаще женщин болеют и умирают от ХОБЛ. Однако механизмы данного феномена не ясны.
С большой долей вероятности загрязнение воздуха является фактором риска развития бронхо-легочных заболеваний. Показана связь загрязнения воздуха с повышенной заболеваемостью и смертностью от бронхо-легочных заболеваний. В ряде исследований проведена прогностическая оценка диоксида серы, оксидов азота и некоторых пылевых частиц как факторов риска бронхо-легочных заболеваний.
Есть работы, показывающие, что загрязнение атмосферного воздуха может являться фактором риска развития ХОБЛ. Однако не ясно, имеет ли значение степень загрязнения или же длительность вдыхания загрязненного воздуха.
Ряд исследований посвящен роли инфекций (в первую очередь, бактериальных, вирусных) в патогенезе ХОБЛ. Показано, что наличие хронического очага воспаления в бронхах или легких является фактором, способствующим развитию хронических неинфекционных заболеваний легких.
Имеются доказательства, что частота развития заболеваний легких находится в обратной зависимости от социального и экономического статуса. Ряд исследователей этот феномен связывают с большой скученностью людей, плохим состоянием воздуха и нерациональным питанием, ассоциированных с низким социально-экономическим статусом.
В последние годы в развитии хронических бронхо-легочных заболеваний обсуждается роль таких факторов риска, как недостаток витамина С, ожирение, гиподинамия. Показано, что у лиц с ИМТ>40 кг/м2 риск развития бронхиальной астмы повышен вдвое по сравнению с имеющими нормальный вес.
Исходя из перечисленных факторов риска становится понятно, что в основе профилактики развития бронхо-легочных заболеваний лежит ограничение и запрет курения. Даже разделение общественных мест на места «для курящих» и «для некурящих», вероятно, способно снизить риск развития бронхо-легочных заболеваний.
Имеется большое количество международных исследований, доказывающих профилактическую эффективность отказа от курения в отношении ХОБЛ. Отказ от курения – единственный экономически эффективный путь профилактики хронических неинфекционных заболеваний легких. Даже на начальных стадиях развития ХОБЛ отказ от курения замедляет прогрессирование этого заболевания.
С точки зрения профилактики воздействия промышленных загрязнений, идеальным было бы проживание и работа вне промышленных зон и крупных городов. Однако, в силу социальных особенностей, большинство людей не могут сменить место работы и жилья.
Между тем, показана эффективность профилактики ХОБЛ путем снижения промышленного выброса пылевых частиц. Использование средств защиты дыхательных путей (например, респираторов) в условиях повышенного загрязнения воздуха пылью также может явиться методом профилактики заболеваний легких.
Защита социально-неблагополучных слоев населения, вероятно, могла бы дать определенный вклад в снижение бремени бронхо-легочных заболеваний. Сходный эффект можно ожидать от профилактики алкоголизма.
Считается, но не доказано, что лечение острых вирусных респираторных заболеваний способно снизить риск развития хронических бронхо-легочных заболеваний. Особую роль при этом отводят аденовирусной инфекции. Также есть исследования, показывающие, что вакцинация против гриппа может быть эффективна для профилактики развития осложнений ХОБЛ. Возможно, что в будущем роль вакционпрофилактики в отношении хронических заболеваний легких будет пересмотрена в сторону усиления. При этом следует иметь в виду, что наличие ХОБЛ является фактором, способствующим развитию инфекционных заболеваний легких и бронхов.-
Можно предположить, что рациональное питание, оптимальная двигательная активность и профилактика ожирения могут препятствовать развитию бронхо-легочных заболеваний. Однако исследования по этой проблеме ограничены. Ряд авторов отмечает меньшее число госпитализаций по поводу ХОБЛ у физически активных пациентов по сравнению с неактивными.
Отметим, что при реализации проекта «Северная Карелия» в Финляндии воздействовали на три основные факторы риска: высокое артериальное давление, высокий уровень холестерина курение. При этом у мужчин отмечено снижение не только сердечно-сосудистой смертности, но и заболеваемости раком легких на 60% (Vartiainen E et al., 1994).
Ряд исследований показывает важность информирования пациента о ХОБЛ для достижения эффективной профилактики прогрессирования заболевания. Данное информирование должно проводиться как в виде индивиудальных консультаций, так и в формате групповой работы (например, санпросветплакаты, школы пациента и т.д.).
Если началось развитие ХОБЛ, то профилактика осложнений невозможна без фармакотерапии. Прежде всего, применяют бронхолитические и муколитические препараты. Часто назначаются антибактериальные средства, глюкокортикоидные препараты.
Прогрессирование ХОБЛ является фактором риска развития изменений сердца – т.н. «легочное сердце». Поэтому при хронических легочных заболеваниях необходим регулярный контроль сердечной функции, а по показаниям – назначение соответствующей фармакотерапии.
В последние годы стали появляться публикации, в которых ХОБЛ рассматривается как фактор риска ночного апноэ и рака легких. Рекомендуется проводить регулярно флюорографию для лиц с ХОБЛ с целью раннего выявления рака легких.
Однако в заключение настоящего раздела подчеркнем, что в целом меры профилактики хронических бронхо-легочных заболеваний не разработаны.
Вопрос для обсуждения
На какие звенья патогенеза бронхо-легочных заболеваний направлены профилактические программы?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для индивидуальной профилактики бронхо-легочных заболеваний. Обсудите их с преподавателем.
Курильщики трубок и сигар имеют более высокий риск развития бронхо-легочных заболеваний, чем некурящие, однако менее низкий, чем у курильщиков сигарет. Средний риск развития бронхо-легочных заболеваний у курильщиков составляет 80-90%. Однако, следует отметить, что из-за генетических факторов клинические признаки хронических бронхо-легочных заболеваний развиваются лишь у 15% курильщиков.
Вероятно, чем в более раннем возрасте начато курение, тем больше риск развития бронхо-легочных заболеваний. Предполагается, что с начала употребления табака до развития клинических проявлений хронических бронхо-легочных заболеваний проходит примерно 20-25 лет. Это затрудняет проведение программ профилактики, т.к., начиная курение, курильщик не в состоянии оценить потенциальный вред курения для здоровья. Между тем, при большом стаже курения отказ от табака сопряжен со снижением на достаточно длительный период времени уровня качества жизни.
Возраст начала курения, его продолжительность, количество и качество употребляемого табака, социальное положение курильщика являются прогностическими признаками смертности от хронических бронхо-легочных заболеваний.
Пассивное курение, особенно в детстве, с высокой долей вероятности является фактором риска развития бронхо-легочных заболеваний. Пассивное курение в детстве может приводить к задержке развития легких. Возможно, что пассивное курение в детстве является фактором риска развития рака легких.
Среди факторов риска развития бронхо-легочных заболеваний по своей значимости с курением сравнима только наследственная недостаточность α1-антитрипсина. Она является основным фактором риска развития эмфиземы. У курильщиков, имеющих недостаточность α1-антитрипсина, клинические признаки хронических бронхо-легочных заболеваний, развиваются в среднем на десять лет раньше, чем у лиц с нормальным уровнем α1-антитрипсина.
Другим наследственных фактором развития заболеваний легких является пол. Показано, что мужчины чаще женщин болеют и умирают от ХОБЛ. Однако механизмы данного феномена не ясны.
С большой долей вероятности загрязнение воздуха является фактором риска развития бронхо-легочных заболеваний. Показана связь загрязнения воздуха с повышенной заболеваемостью и смертностью от бронхо-легочных заболеваний. В ряде исследований проведена прогностическая оценка диоксида серы, оксидов азота и некоторых пылевых частиц как факторов риска бронхо-легочных заболеваний.
Есть работы, показывающие, что загрязнение атмосферного воздуха может являться фактором риска развития ХОБЛ. Однако не ясно, имеет ли значение степень загрязнения или же длительность вдыхания загрязненного воздуха.
Ряд исследований посвящен роли инфекций (в первую очередь, бактериальных, вирусных) в патогенезе ХОБЛ. Показано, что наличие хронического очага воспаления в бронхах или легких является фактором, способствующим развитию хронических неинфекционных заболеваний легких.
Имеются доказательства, что частота развития заболеваний легких находится в обратной зависимости от социального и экономического статуса. Ряд исследователей этот феномен связывают с большой скученностью людей, плохим состоянием воздуха и нерациональным питанием, ассоциированных с низким социально-экономическим статусом.
В последние годы в развитии хронических бронхо-легочных заболеваний обсуждается роль таких факторов риска, как недостаток витамина С, ожирение, гиподинамия. Показано, что у лиц с ИМТ>40 кг/м2 риск развития бронхиальной астмы повышен вдвое по сравнению с имеющими нормальный вес.
Исходя из перечисленных факторов риска становится понятно, что в основе профилактики развития бронхо-легочных заболеваний лежит ограничение и запрет курения. Даже разделение общественных мест на места «для курящих» и «для некурящих», вероятно, способно снизить риск развития бронхо-легочных заболеваний.
Имеется большое количество международных исследований, доказывающих профилактическую эффективность отказа от курения в отношении ХОБЛ. Отказ от курения – единственный экономически эффективный путь профилактики хронических неинфекционных заболеваний легких. Даже на начальных стадиях развития ХОБЛ отказ от курения замедляет прогрессирование этого заболевания.
С точки зрения профилактики воздействия промышленных загрязнений, идеальным было бы проживание и работа вне промышленных зон и крупных городов. Однако, в силу социальных особенностей, большинство людей не могут сменить место работы и жилья.
Между тем, показана эффективность профилактики ХОБЛ путем снижения промышленного выброса пылевых частиц. Использование средств защиты дыхательных путей (например, респираторов) в условиях повышенного загрязнения воздуха пылью также может явиться методом профилактики заболеваний легких.
Защита социально-неблагополучных слоев населения, вероятно, могла бы дать определенный вклад в снижение бремени бронхо-легочных заболеваний. Сходный эффект можно ожидать от профилактики алкоголизма.
Считается, но не доказано, что лечение острых вирусных респираторных заболеваний способно снизить риск развития хронических бронхо-легочных заболеваний. Особую роль при этом отводят аденовирусной инфекции. Также есть исследования, показывающие, что вакцинация против гриппа может быть эффективна для профилактики развития осложнений ХОБЛ. Возможно, что в будущем роль вакционпрофилактики в отношении хронических заболеваний легких будет пересмотрена в сторону усиления. При этом следует иметь в виду, что наличие ХОБЛ является фактором, способствующим развитию инфекционных заболеваний легких и бронхов.-
Можно предположить, что рациональное питание, оптимальная двигательная активность и профилактика ожирения могут препятствовать развитию бронхо-легочных заболеваний. Однако исследования по этой проблеме ограничены. Ряд авторов отмечает меньшее число госпитализаций по поводу ХОБЛ у физически активных пациентов по сравнению с неактивными.
Отметим, что при реализации проекта «Северная Карелия» в Финляндии воздействовали на три основные факторы риска: высокое артериальное давление, высокий уровень холестерина курение. При этом у мужчин отмечено снижение не только сердечно-сосудистой смертности, но и заболеваемости раком легких на 60% (Vartiainen E et al., 1994).
Ряд исследований показывает важность информирования пациента о ХОБЛ для достижения эффективной профилактики прогрессирования заболевания. Данное информирование должно проводиться как в виде индивиудальных консультаций, так и в формате групповой работы (например, санпросветплакаты, школы пациента и т.д.).
Если началось развитие ХОБЛ, то профилактика осложнений невозможна без фармакотерапии. Прежде всего, применяют бронхолитические и муколитические препараты. Часто назначаются антибактериальные средства, глюкокортикоидные препараты.
Прогрессирование ХОБЛ является фактором риска развития изменений сердца – т.н. «легочное сердце». Поэтому при хронических легочных заболеваниях необходим регулярный контроль сердечной функции, а по показаниям – назначение соответствующей фармакотерапии.
В последние годы стали появляться публикации, в которых ХОБЛ рассматривается как фактор риска ночного апноэ и рака легких. Рекомендуется проводить регулярно флюорографию для лиц с ХОБЛ с целью раннего выявления рака легких.
Однако в заключение настоящего раздела подчеркнем, что в целом меры профилактики хронических бронхо-легочных заболеваний не разработаны.
Вопрос для обсуждения
На какие звенья патогенеза бронхо-легочных заболеваний направлены профилактические программы?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для индивидуальной профилактики бронхо-легочных заболеваний. Обсудите их с преподавателем.
4.5. Профилактика заболеваний опорно-двигательного аппарата (Гуревич К.Г.)
Заболевания опорно-двигательного аппарата являются одними из ведущих в мире, хотя летальность от них существенно меньше, чем от сердечно-сосудистых и бронхо-легочных заболеваний. Как правило, заболевания опорно-двигательного аппарата снижают возможности ухаживать пациентов за собой, повышают их инвалидизацию, снижают качество жизни.
Профилактику заболеваний опорно-двигательного аппарата начинают с раннего детского возраста. Основным методом профилактики является назначение адекватной физической нагрузки. Кроме того, полагают, что существенное значение имеет правильная обувь и соответствующая возрасту посадка ребенка за стол (парту).
В раннем детском возрасте мощным профилактическим фактором является витамин D. Он синтезируется в достаточных количествах кожей, если ежедневно бывать на солнце примерно 15-20 мин. Однако в северных территориях, у детей, рожденных в осенне-зимний период, а также у ослабленных и недоношенных может потребоваться дополнительный прием витамина.
Для детей также важно поступление кальция и фосфора. Обычно дети первого года жизни получают достаточно этих минеральных веществ с молоком матери или с заменителями молока, однако в более старших возрастных группах может потребоваться прием препаратов кальция.
Молочные продукты являются основным источником кальция для взрослых. Как правило, вместо молока рекомендуют молочно-кислые продукты из-за сниженной способности взрослых переваривать белки нативного молока. Однако с возрастом (особенно у женщин) снижается способность усваивать кальций из пищи, что требует назначения препаратов кальция (как правило, в сочетании с витамином D).
Сохранение физической активности до пожилого возраста является основным фактором профилактики развития опорно-двигательного аппарата. Неподвижная поза (например, за компьютером) является наиболее частой причиной сниженной подвижности суставов, что в дальнейшем приводит к их более быстрым деструктивным изменениями.
Кроме того, многие исследователи склонны давать следующие рекомендации:
• спать на жесткой постели, спать без подушки или на плоской и жесткой подушке;
• формировать «мышечный корсет» за счет регулярных физических упражнений для укрепления спины;
• разрабатывать позвоночник активными движениями во всех направлениях;
• сидеть на жестком стуле или табурете, стараясь держать спину прямо и не подгибая под себя ноги;
• при необходимости – использовать супинаторы;
• избегать обуви на высоких каблуках и спортивной обуви;
• иметь две пары обуви (для того, чтобы дойти на работу, и сменную обувь на работе).
По мнению экспертов, важным профилактическим фактором является бережное отношение к суставам. Следует избегать перенапряжения суставов, резких движений в них. Там, где это возможно, движения по подъему тяжестей следует стараться делать, в основном, за счет суставов рук и ног, а не спины. Сгибания поясницы следует заменить приседанием, если предстоит что-либо поднять.
Считается, что наиболее оптимальной физической нагрузкой для профилактики заболеваний опорно-двигательного аппарата является плаванье. Некоторые виды йоги могут быть порекомендованы для укрепления мышц спины. Ряд упражнений на тренажерах может быть использован с этой же целью.
По-видимому, массаж спины является важным фактором профилактики нарушений в опорно-двигательном аппарате. Он рекомендуется новорожденным, а также лицам старше 30 лет. При наличии показаний может проводиться в любые возрастные периоды.
Курение является важным фактором риска развития заболеваний опорно-двигательного аппарата. Показано, что у курильщиков хуже усваивается кальций из продуктов питания. Кроме того, как правило, курильщики менее физически активны, чем некурящие.
Избыточная масса тела пожжет провоцировать развитие артрозов. Кроме того, на фоне ожирения может изменяться минеральный обмен. Поэтому многие авторы рассматривают профилактику и лечение ожирения как фактор, препятствующий развитию заболеваний опорно-двигательного аппарата.
Целый ряд исследований показывает на существование наследственного фактора развития заболеваний опорно-двигательного аппарата. У женщин чаще встречается остеопороз, у мужчин – артрозы. Наличие семейного анамнезе заболеваний опорно-двигательного аппарата увеличивает индивидуальный риск их развития.
Отметим, что основным заболеванием опорно-двигательного аппарата в пожилом возрасте является остеопороз. Он приводит к снижению способности пациентов к самообслуживанию, повышает число госпитализаций.
Остеопороз связан со снижением минеральной плотности костной ткани, что приводит к повышенному риску переломов костей. Переломы, развивающиеся на фоне остеопороза, обычно приводят к инвалидности и снижают предстоящую продолжительность жизни.
Как правило, остеопороз развивается в пожилом возрасте. Факторы риска развития остеопороза можно разделить на корригируемые и некорригируемые (табл. 4.20).
Таблица 4.20. Основные факторы риска развития остеопороза (ВОЗ, 2004)
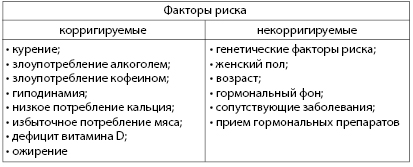
На основании мультицентрового исследования была предложена экспресс-шкала для оценки риска развития остеопороза (табл. 4.21). Пациентам, набравшим 6 и более баллов, рекомендовано проведение денсиометрии (определение плотности костной ткани).
Таблица 4.21. Экспресс-шкала для определения риска развития остеопороза для лиц старше 50 лет (по: Shepherd AJ, Cass AR, Ray L, 2006)
Согласно рекомендациям ВОЗ и отечественных специалистов, профилактика остеопороза включает в себя следующие мероприятия:
• достижение и поддержание пика костной массы в 25-45 лет;
• при необходимости - назначение гормонозаместительной терапии в постменопаузальный период;
• обеспечение оптимальной физической активности;
• пребывание достаточное количества времени под воздействием солнечного света (т.к. под влиянием солнечного света организм вырабатывает витамин D) или прием витамина D;
• ограничение курения и употребление алкоголя;
• употребление достаточного количества кальция (1200-1500 г/сут) с пищей или прием дополнительных препаратов кальция;
• ограничение потребления продуктов с высоким содержанием щавелевой кислоты, ограничивающей всасывание кальция (щавель, шпинат, ревень и др.);
• поддержание оптимальной массы тела.
Вопрос для обсуждения
На какие звенья патогенеза остеопороза направлены профилактические программы?
Самостоятельные работы
1. Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для индивидуальной профилактики остеопороза. Обсудите их с преподавателем.
2. Рассчитайте риск развития остеопороза для кого-либо из своих родственников. Разработайте программу профилактики. Обсудите результат с преподавателем.
Онкологические заболевания являются одной из основных причин смерти в мире, однако, по оценкам экспертов ВОЗ, 30% случаев смертей предотвращаемы. В 2008 г. в мире от рака умерли 7,6 млн. чел. Примерно 70% смертей пришлось на страны с низким и средним уровнем доходов.
Существует множество факторов риска развития онкологических заболеваний. Однако, по оценке экспертов ВОЗ, 43% смертей от онкологических заболеваний связаны со следующими факторами риска:
• курение;
• загрязнение окружающей среды;
• нерациональное питание;
• употребление алкоголя;
• гиподинамия;
• инфекции (гепатит В и др.).
Все эти факторы являются корригируемыми за счет проведения соответствующих профилактических мероприятий, которые включают в себя иммунизацию против онкогенных инфекций.
Следует отметить, что, по данным ВОЗ, до 1,3 млн. смертей от рака ежегодно приходится на производственные факторы и факторы окружающей среды. Среди них наиболее значимыми являются:
1. 165 тыс. случаев смерти от рака легких, из которых:
• 108 тыс. случаев вызваны загрязнением атмосферного воздуха (107 тыс. – различные профессиональные вредности, примерно 1/3 – вдыхание асбестовой пыли),
• 36 тыс. случаев связаны сжиганием твердых видов топлива, используемых для приготовления пищи и обогрева,
• 21 тыс. случаев произошли в результате вдыхания табачного дыма.
2. 60 тыс. случаев смерти как следствие воздействия ультрафиолетового излучения, из которых:
• 48 тыс. случаев меланомы,
• 12 тыс. случаев базальной и плоскоклеточной карциномы кожи.
Доказано, что путем воздействия на указанные факторы риска можно снизить заболеваемость и смертность от опухолей легких, рака толстой кишки, кожи, печени и др. Таким образом, первичная профилактика онкологических заболеваний достигается путем:
• отказа от курения, чрезмерного употребления алкоголя,
• нормализации веса,
• соблюдения диеты,
• регулярной физической активности,
• оптимизации окружающей среды.
 После открытия роли папилломовируса в развитии рака шейки матки, особое значение приобрела профилактика папилломовирусной инфекции. Показано, что данная инфекция передается преимущественно половым путем. По оценкам экспертом, до 80% женщин имеют риск быть инфицированными папилломовирусами.
После открытия роли папилломовируса в развитии рака шейки матки, особое значение приобрела профилактика папилломовирусной инфекции. Показано, что данная инфекция передается преимущественно половым путем. По оценкам экспертом, до 80% женщин имеют риск быть инфицированными папилломовирусами.
В 2006 г. выпущена на рынок вакцина для профилактики развития рака шейки матки и генитальных кондилом. Она защищает от четырех типов папилломовирусов, которые являются основными способствующими факторами рака шейки матки. В течение шести месяцев вакцинация проводится трижды. Ее рекомендуется применять у девочек в возрасте 11 – 12 лет. Кроме того, вакцина применяется с успехом и у женщин в возрасте от 13 до 26 лет. Исследования вакцины подтвердили положительные результаты ее первичного профилактического действия.
Следует отметить, что риск развития рака шейки матки выше у женщин с инфекциями, передающимися половым путем. Поэтому регулярный скрининг на данные инфекции является первичной профилактикой рака шейки матки.
К сожалению, для большинства онкологических заболеваний этиология не изучена. Однако многие из них (рак полости рта, шейки матки, молочной железы, предстательной железы и др.) поддаются раннему выявлению. Чем раньше выявлено онкологическое заболевание, тем больше в большинстве случаев вероятность его успешного излечения.
Для ранней диагностики опухолей проводят регулярный осмотр в соответствии с рекомендациями табл. 4.22. Данный скрининг можно рассматривать как вторичную профилактику онкологических заболеваний.
Не следует также забывать про роль врача-терапевта (врача общей практики) в профилактике онкологических заболеваний. Регулярные осмотры (не реже 1 раза в год для лиц старше 40 лет) должны включать в себя исследования щитовидной железы, кожи, лимфоузлов, полости рта, яичек и яичников, что может позволить выявить онкологические заболевания на более ранних стадиях. Так же во время осмотра врач имеет возможность провести профилактическую беседу о миминизации факторов риска.
Таблица 4.22. Обследования для раннего выявления онкологических заболеваний (суммарные данные литературы)
Таблица 4.21. Экспресс-шкала для определения риска развития остеопороза для лиц старше 50 лет (по: Shepherd AJ, Cass AR, Ray L, 2006)
Согласно рекомендациям ВОЗ и отечественных специалистов, профилактика остеопороза включает в себя следующие мероприятия:
• достижение и поддержание пика костной массы в 25-45 лет;
• при необходимости - назначение гормонозаместительной терапии в постменопаузальный период;
• обеспечение оптимальной физической активности;
• пребывание достаточное количества времени под воздействием солнечного света (т.к. под влиянием солнечного света организм вырабатывает витамин D) или прием витамина D;
• ограничение курения и употребление алкоголя;
• употребление достаточного количества кальция (1200-1500 г/сут) с пищей или прием дополнительных препаратов кальция;
• ограничение потребления продуктов с высоким содержанием щавелевой кислоты, ограничивающей всасывание кальция (щавель, шпинат, ревень и др.);
• поддержание оптимальной массы тела.
Вопрос для обсуждения
На какие звенья патогенеза остеопороза направлены профилактические программы?
Самостоятельные работы
1. Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для индивидуальной профилактики остеопороза. Обсудите их с преподавателем.
2. Рассчитайте риск развития остеопороза для кого-либо из своих родственников. Разработайте программу профилактики. Обсудите результат с преподавателем.
4.6. Профилактика онкологических заболеваний (Гуревич К.Г.)
Онкологические заболевания являются одной из основных причин смерти в мире, однако, по оценкам экспертов ВОЗ, 30% случаев смертей предотвращаемы. В 2008 г. в мире от рака умерли 7,6 млн. чел. Примерно 70% смертей пришлось на страны с низким и средним уровнем доходов.
Существует множество факторов риска развития онкологических заболеваний. Однако, по оценке экспертов ВОЗ, 43% смертей от онкологических заболеваний связаны со следующими факторами риска:
• курение;
• загрязнение окружающей среды;
• нерациональное питание;
• употребление алкоголя;
• гиподинамия;
• инфекции (гепатит В и др.).
Все эти факторы являются корригируемыми за счет проведения соответствующих профилактических мероприятий, которые включают в себя иммунизацию против онкогенных инфекций.
Следует отметить, что, по данным ВОЗ, до 1,3 млн. смертей от рака ежегодно приходится на производственные факторы и факторы окружающей среды. Среди них наиболее значимыми являются:
1. 165 тыс. случаев смерти от рака легких, из которых:
• 108 тыс. случаев вызваны загрязнением атмосферного воздуха (107 тыс. – различные профессиональные вредности, примерно 1/3 – вдыхание асбестовой пыли),
• 36 тыс. случаев связаны сжиганием твердых видов топлива, используемых для приготовления пищи и обогрева,
• 21 тыс. случаев произошли в результате вдыхания табачного дыма.
2. 60 тыс. случаев смерти как следствие воздействия ультрафиолетового излучения, из которых:
• 48 тыс. случаев меланомы,
• 12 тыс. случаев базальной и плоскоклеточной карциномы кожи.
Доказано, что путем воздействия на указанные факторы риска можно снизить заболеваемость и смертность от опухолей легких, рака толстой кишки, кожи, печени и др. Таким образом, первичная профилактика онкологических заболеваний достигается путем:
• отказа от курения, чрезмерного употребления алкоголя,
• нормализации веса,
• соблюдения диеты,
• регулярной физической активности,
• оптимизации окружающей среды.
| ВОЗ разработан ряд направлений деятельности по профилактике рака, включая следующие: • рамочная конвенция ВОЗ по борьбе против табака; • политика по ликвидации болезней, связанных с асбестом; • руководящие принципы по качеству воздуха и качеству питьевой воды; • варианты политики по предотвращению и смягчению воздействия радона; • практические рекомендации и информация по последствиям воздействия ультрафиолетового излучения для здоровья; • стандарты безопасности для химических веществ и пищевых продуктов, включая вызывающие рак загрязнители, такие как диоксины и афлатоксины; • международная программа по химической безопасности, включая «Десять химических веществ, имеющих большую значимость для общественного здравоохранения»; • глобальный план действий ВОЗ по охране здоровья на рабочих местах. |
 После открытия роли папилломовируса в развитии рака шейки матки, особое значение приобрела профилактика папилломовирусной инфекции. Показано, что данная инфекция передается преимущественно половым путем. По оценкам экспертом, до 80% женщин имеют риск быть инфицированными папилломовирусами.
После открытия роли папилломовируса в развитии рака шейки матки, особое значение приобрела профилактика папилломовирусной инфекции. Показано, что данная инфекция передается преимущественно половым путем. По оценкам экспертом, до 80% женщин имеют риск быть инфицированными папилломовирусами. В 2006 г. выпущена на рынок вакцина для профилактики развития рака шейки матки и генитальных кондилом. Она защищает от четырех типов папилломовирусов, которые являются основными способствующими факторами рака шейки матки. В течение шести месяцев вакцинация проводится трижды. Ее рекомендуется применять у девочек в возрасте 11 – 12 лет. Кроме того, вакцина применяется с успехом и у женщин в возрасте от 13 до 26 лет. Исследования вакцины подтвердили положительные результаты ее первичного профилактического действия.
Следует отметить, что риск развития рака шейки матки выше у женщин с инфекциями, передающимися половым путем. Поэтому регулярный скрининг на данные инфекции является первичной профилактикой рака шейки матки.
К сожалению, для большинства онкологических заболеваний этиология не изучена. Однако многие из них (рак полости рта, шейки матки, молочной железы, предстательной железы и др.) поддаются раннему выявлению. Чем раньше выявлено онкологическое заболевание, тем больше в большинстве случаев вероятность его успешного излечения.
Для ранней диагностики опухолей проводят регулярный осмотр в соответствии с рекомендациями табл. 4.22. Данный скрининг можно рассматривать как вторичную профилактику онкологических заболеваний.
Не следует также забывать про роль врача-терапевта (врача общей практики) в профилактике онкологических заболеваний. Регулярные осмотры (не реже 1 раза в год для лиц старше 40 лет) должны включать в себя исследования щитовидной железы, кожи, лимфоузлов, полости рта, яичек и яичников, что может позволить выявить онкологические заболевания на более ранних стадиях. Так же во время осмотра врач имеет возможность провести профилактическую беседу о миминизации факторов риска.
Таблица 4.22. Обследования для раннего выявления онкологических заболеваний (суммарные данные литературы)
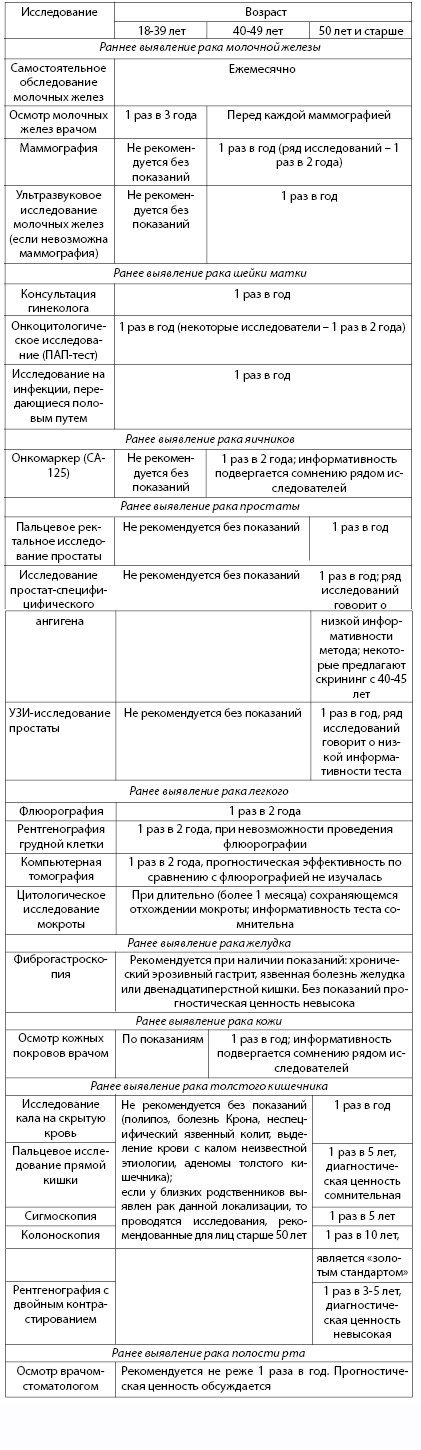
Контрольные вопросы:
1. Как проводится профилактика онкологических заболеваний?
2. Какова роль скрининга в профилактике онкологических заболе ваний?
3. Какие программы ВОЗ по профилактике онкологических заболеваний Вы знаете?
Глаз выполняет функцию зрительного анализатора. К зрительным функциям относятся:
1. Острота зрения. Нормой, принимаемой за 100%, считается способность глаза различать две точки как раздельные, если угол между лучами, идущими от них в глаз, равен 1 угловой минуте. У ребенка в возрасте 3-х месяцев острота зрения около 3%, в возрасте одного года – порядка 50%. 100% острота зрения достигает, как правило, к 5 – 7 годам.
2. Аккомодация – способность глаза четко различать предметы на разном расстоянии. Максимального уровня достигает к 12–13 годам, достаточного для чтения газетного текста – только к 7–9 годам. Процесс аккомодации происходит за счет изменения кривизны хрусталика при напряжении или расслаблении внутриглазной мышцы. Когда человек смотрит вдаль (расстояние - 6 и более метров), внутриглазная мышца полностью расслаблена. Когда расстояние до предмета менее 6 метров, внутриглазная мышца напрягается, и человек становится способен четко различать этот предмет.
3. Бинокулярное зрение – способность мозга формировать и обрабатывать единый зрительный образ, полученный каждым глазом в отдельности. Стереозрение – способность мозга воспринимать мир объемным. Если к 14 годам обе функции не сформировались – восстановить их невозможно.
4. Периферическое зрение – способность глаза, без поворота головы, охватывать до 140 градусов пространства (обоими глазами – до 180 градусов).
5. Цветоразличение – врожденная функция различения цвета предметов.
Зрение играет большую роль в повседневной жизни человека, его способности полноценно трудиться и отдыхать. Поэтому профилактика заболеваний глаз является неотъемлемой частью здорового образа жизни. Основные мероприятия по профилактике для детей и взрослых отличаются, поэтому мы их приведем раздельно.
Охрана зрения детей и подростков
Поскольку формирование полноценных анатомических структур и функциональных способностей человеческого глаза заканчивается только к 12–14 годам, профилактика заболеваний органа зрения начинается с момента рождения ребенка.
Основной мерой профилактики заболеваний глаз у детей является создание условий для правильного формирования зрительных функций и препятствие развития патологических изменений. Для реализации профилактических мероприятий наиболее подходят средства наглядной агитации в виде плакатов и брошюр, так же огромную роль играет индивидуальной беседа с родителями и ребенком.
Существует пять групп мероприятий профилактики заболеваний глаз у детей и подростков:
1. Ограничение чрезмерной зрительной нагрузки на внутриглазные мышцы. Детям до 3-4 лет нежелательно даже находится в комнате с работающим телевизором или компьютером. Ребенок непроизвольно фиксирует яркие, быстроменяющиеся образы на экране. Когда аккомодация находится в постоянном перенапряжении, у детей и подростков это может привести к развитию близорукости. Также рекомендуется ограничивать время, проводимое ребенком перед телевизором или компьютером (табл. 4.23).
Таблица 4.23. Допустимое время, проводимое за компьютером для детей и подростков в течение одного дня (СанПиН 2.2.2.542 – 96)
1. Как проводится профилактика онкологических заболеваний?
2. Какова роль скрининга в профилактике онкологических заболе ваний?
3. Какие программы ВОЗ по профилактике онкологических заболеваний Вы знаете?
4.7. Профилактика заболеваний глаз (Черепахина М.А.)
Глаз выполняет функцию зрительного анализатора. К зрительным функциям относятся:
1. Острота зрения. Нормой, принимаемой за 100%, считается способность глаза различать две точки как раздельные, если угол между лучами, идущими от них в глаз, равен 1 угловой минуте. У ребенка в возрасте 3-х месяцев острота зрения около 3%, в возрасте одного года – порядка 50%. 100% острота зрения достигает, как правило, к 5 – 7 годам.
2. Аккомодация – способность глаза четко различать предметы на разном расстоянии. Максимального уровня достигает к 12–13 годам, достаточного для чтения газетного текста – только к 7–9 годам. Процесс аккомодации происходит за счет изменения кривизны хрусталика при напряжении или расслаблении внутриглазной мышцы. Когда человек смотрит вдаль (расстояние - 6 и более метров), внутриглазная мышца полностью расслаблена. Когда расстояние до предмета менее 6 метров, внутриглазная мышца напрягается, и человек становится способен четко различать этот предмет.
3. Бинокулярное зрение – способность мозга формировать и обрабатывать единый зрительный образ, полученный каждым глазом в отдельности. Стереозрение – способность мозга воспринимать мир объемным. Если к 14 годам обе функции не сформировались – восстановить их невозможно.
4. Периферическое зрение – способность глаза, без поворота головы, охватывать до 140 градусов пространства (обоими глазами – до 180 градусов).
5. Цветоразличение – врожденная функция различения цвета предметов.
Зрение играет большую роль в повседневной жизни человека, его способности полноценно трудиться и отдыхать. Поэтому профилактика заболеваний глаз является неотъемлемой частью здорового образа жизни. Основные мероприятия по профилактике для детей и взрослых отличаются, поэтому мы их приведем раздельно.
Охрана зрения детей и подростков
Поскольку формирование полноценных анатомических структур и функциональных способностей человеческого глаза заканчивается только к 12–14 годам, профилактика заболеваний органа зрения начинается с момента рождения ребенка.
Основной мерой профилактики заболеваний глаз у детей является создание условий для правильного формирования зрительных функций и препятствие развития патологических изменений. Для реализации профилактических мероприятий наиболее подходят средства наглядной агитации в виде плакатов и брошюр, так же огромную роль играет индивидуальной беседа с родителями и ребенком.
Существует пять групп мероприятий профилактики заболеваний глаз у детей и подростков:
1. Ограничение чрезмерной зрительной нагрузки на внутриглазные мышцы. Детям до 3-4 лет нежелательно даже находится в комнате с работающим телевизором или компьютером. Ребенок непроизвольно фиксирует яркие, быстроменяющиеся образы на экране. Когда аккомодация находится в постоянном перенапряжении, у детей и подростков это может привести к развитию близорукости. Также рекомендуется ограничивать время, проводимое ребенком перед телевизором или компьютером (табл. 4.23).
Таблица 4.23. Допустимое время, проводимое за компьютером для детей и подростков в течение одного дня (СанПиН 2.2.2.542 – 96)
2. Обеспечение полноценного отдыха глазам. Этого можно достичь, только фиксируя взгляд на предметах, удаленных от глаза на 6 и более метров. Соответственно, прогулки на улице должны занимать у ребенка и подростка не менее одного часа ежедневно.
3. Избегание длительной вынужденной позы. Вынужденная поза при чтении или работе за компьютером ведет к ухудшению мозгового кровообращения и снижению кровоснабжения глаз. После любой «сидячей» работы нужен отдых не менее 20 минут. «Отдых» подразумевает не просмотр телевизора, а двигательную активность.
4. Главным условием для нормального формирования зрительных функций в детском и подростковом возрасте является максимально четкое зрение обоих глаз. Наиболее частая глазная патология, встречающаяся в детском и подростковом возрасте - это нарушения рефракции глаза:
• дальнозоркость (гиперметропия),
• близорукость (миопия),
• астигматизм.
Нарушения рефракции глаза приводят к снижению остроты зрения. Это является препятствием для формирования бинокулярного и стереозрения, достаточно часто приводит к развитию косоглазия и амблиопии (функциональной слепоты), а так же нарушает работу внутриглазных мышц.
Нельзя забывать, что их функции только наведением резкости не ограничиваются. Сокращения этих мышц способствуют активному обмену внутриглазной жидкости, доставляя внутриглазным структурам кислород и питательные вещества, выводя продукты их жизнедеятельности и способствуя нормализации внутриглазного давления. Ряд исследователей связывает неполноценную работу внутриглазных мышц у детей и подростков с развитием глаукомы, катаракты и дистрофии сетчатки в зрелом возрасте.
5. Начиная с первого года жизни необходим ежегодный осмотр ребенка офтальмологом (при выявлении нарушений рефракции – 1 раз в 6 мес.). При выявлении нарушений рефракции глаза необходима коррекция зрения. При выявлении нарушений формирования зрительных функций – направление на аппаратное лечение в специализированный детский сад (детей до 6 лет) или в кабинет охраны зрения по месту жительства.
Как правило, средством первого выбора для коррекции зрения у детей являются очки. Исследования, проведенные в ряде стран, показали, что от 53 до 87% школьников, нуждающихся в коррекции зрения, отказываются носить очки. Основными причинами этому были: уверенность со стороны родителей в том, что очки ослабляют глаза и приводят к прогрессированию близорукости, а со стороны подростков - боязнь быть осмеянными сверстниками (Castanon H et al., 2006).
На этом этапе очень важна беседа компетентного медицинского работника, как с родителями, так и с подростком. Необходимо разъяснить родителям, что в настоящее время доказано: использование очков с полной коррекцией в режиме «для постоянного ношения» не является фактором прогрессирования близорукости, а создает условия для полноценного формирования зрительных функций (Мошетова Л.К., Нестерова А.П., Егорова Е.А., 2006).
Если подросток в силу психологических причин отказывается носить очки – необходимо направить его в кабинет контактной коррекции зрения для подбора контактных линз. Современные силиконгидрогелевые («дышащие») мягкие контактные линзы ежедневной или частой плановой замены успешно носятся детьми, начиная с 5–6 лет. Выпускаемый диапазон параметров контактных линз позволяет корригировать практически любые нарушения рефракции глаз.
Профилактика заболеваний глаз у взрослых
3. Избегание длительной вынужденной позы. Вынужденная поза при чтении или работе за компьютером ведет к ухудшению мозгового кровообращения и снижению кровоснабжения глаз. После любой «сидячей» работы нужен отдых не менее 20 минут. «Отдых» подразумевает не просмотр телевизора, а двигательную активность.
4. Главным условием для нормального формирования зрительных функций в детском и подростковом возрасте является максимально четкое зрение обоих глаз. Наиболее частая глазная патология, встречающаяся в детском и подростковом возрасте - это нарушения рефракции глаза:
• дальнозоркость (гиперметропия),
• близорукость (миопия),
• астигматизм.
Нарушения рефракции глаза приводят к снижению остроты зрения. Это является препятствием для формирования бинокулярного и стереозрения, достаточно часто приводит к развитию косоглазия и амблиопии (функциональной слепоты), а так же нарушает работу внутриглазных мышц.
Нельзя забывать, что их функции только наведением резкости не ограничиваются. Сокращения этих мышц способствуют активному обмену внутриглазной жидкости, доставляя внутриглазным структурам кислород и питательные вещества, выводя продукты их жизнедеятельности и способствуя нормализации внутриглазного давления. Ряд исследователей связывает неполноценную работу внутриглазных мышц у детей и подростков с развитием глаукомы, катаракты и дистрофии сетчатки в зрелом возрасте.
5. Начиная с первого года жизни необходим ежегодный осмотр ребенка офтальмологом (при выявлении нарушений рефракции – 1 раз в 6 мес.). При выявлении нарушений рефракции глаза необходима коррекция зрения. При выявлении нарушений формирования зрительных функций – направление на аппаратное лечение в специализированный детский сад (детей до 6 лет) или в кабинет охраны зрения по месту жительства.
Как правило, средством первого выбора для коррекции зрения у детей являются очки. Исследования, проведенные в ряде стран, показали, что от 53 до 87% школьников, нуждающихся в коррекции зрения, отказываются носить очки. Основными причинами этому были: уверенность со стороны родителей в том, что очки ослабляют глаза и приводят к прогрессированию близорукости, а со стороны подростков - боязнь быть осмеянными сверстниками (Castanon H et al., 2006).
На этом этапе очень важна беседа компетентного медицинского работника, как с родителями, так и с подростком. Необходимо разъяснить родителям, что в настоящее время доказано: использование очков с полной коррекцией в режиме «для постоянного ношения» не является фактором прогрессирования близорукости, а создает условия для полноценного формирования зрительных функций (Мошетова Л.К., Нестерова А.П., Егорова Е.А., 2006).
Если подросток в силу психологических причин отказывается носить очки – необходимо направить его в кабинет контактной коррекции зрения для подбора контактных линз. Современные силиконгидрогелевые («дышащие») мягкие контактные линзы ежедневной или частой плановой замены успешно носятся детьми, начиная с 5–6 лет. Выпускаемый диапазон параметров контактных линз позволяет корригировать практически любые нарушения рефракции глаз.
Профилактика заболеваний глаз у взрослых
К сожалению, специфической профилактики заболеваний глаз не существует. Большинство неинфекционных заболеваний глаз являются полиэтиологическими, и начало их развития протекает бессимптомно. Неспецифическая профилактика сводится к нескольким правилам:
1. Ежегодный осмотр офтальмолога, который включает в себя:
• проверку остороты зрения. Если выявляются нарушения рефракции глаза (гиперметропия, миопия или астигматизм) — пациенту подбирается средство коррекции зрения (очки или контактные линзы). Отказ от использования средства коррекции зрения ведет к перенапряжению структур глаза, что, в свою очередь, может стать толчком к развитию серьезных заболеваний глаз. Необходимо помнить, что даже незначительное снижение остроты зрения может быть причиной не только нарушения рефракции, но и сигнализировать о начале развития заболевания (например, катаракты или дистрофии сетчатки),
• осмотр переднего отрезка глаза. Проводится на щелевой лампе (вид бинокулярного микроскопа). Позволяет оценить состояние краев век, слезной пленки, коньюнгтивы, роговицы, радужки и хрусталика,
• измерение внутриглазного давления. Ежегодно проводится лицам после 40 лет. Используется для ранней диагностики глауко мы — одного из самых распространенных инвалидизирующих заболеваний глаз (до 30% инвалидности по зрению). Особенностью глаукомы является длительное бессимптомное течение. Своевременно начатое лечение при повышении внутриглазного давления позволяет длительно сдерживать прогрессирование этого заболевания,
• осмотр глазного дна. Глазное дно — единственное место в организме, где врач может видеть состояние сосудов. Поэтому, проводя осмотр глазного дна, офтальмологи нередко диагностируют не только патологию сетчатки и сосудистой оболочки глаза, но и атеросклероз сосудов, артериальную гипертензию, сахарный диабет и другие внеглазные заболевания.
2. Использование солнцезащитных очков. Ультрафиолет оказывает негативное влияние на структуры глаза, являясь одной из причин развития пингвекулы (ограниченное утолщение конъюнктивы желтовато-серого цвета, располагающееся с внутренней стороны роговицы, в пределах слегка прищуренной глазной щели), катаракты и дистрофии сетчатки. Особенно это касается ударных доз ультрафиолетового излучения, которые городской житель, большая часть жизни которого проходит в помещении, получает во время отпуска в жарких странах или в горах.
3. При необходимости коррекции зрения – использование адекватной рациональной коррекции. Очки и контактные линзы подбирает только врач-офтальмолог. Психология: «Зачем стоять в очереди или тратить деньги, примерю несколько пар готовых очков и выберу сам» часто приводит к развитию астенопического синдрома, прогрессированию близорукости, покраснению глаз, головным болям, может стать причиной развития косоглазия. Самостоятельная покупка контактных линз по принципу: «Подруге нравятся – значит и мне подойдут» может обернуться развитием синдрома сухого глаза, фолликулярного коньюнгтивита, врастанием сосудов в роговицу.
4. В случае покраснения глаз, развития болевого синдрома, появления симптомов сухости глаз – обращение к врачу. Только специалист может выявить причину дискомфорта и назначить адекватное лечение. Бесконтрольное самостоятельное применение глазных капель в лучшем случае только на время облегчит страдание, в худшем - может привести к слепоте.
Контрольные вопросы:
1. Какие мероприятия по профилактике заболеваний органа глаза Вы знаете у детей и подростков?
2. Каковы особенности профилактики заболеваний глаз у взрослых?
3. Почему раннее обучение детей чтению (с 3-х — 4-х лет) и использование обучающих компьютерных программ в раннем детском возрасте может привести к развитию близорукости?
4. С какого возраста можно подбирать детям контактные линзы?
5. С какой целью необходимо ежегодно измерять внутриглазное давление у лиц после 40 лет?
6. С какой целью необходим осмотр глазного дна?
7. Как часто необходим проходить осмотр у офтальмолога?
8. Зачем необходимо использовать солнцезащитные очки?
Здоровый образ жизни и профилактика заболеваний
Под редакцией Ющука Н.Д., Маева И.В., Гуревича К.Г.
Москва,2012
(голосов:0) Просмотров: 10163
|
Похожие новости
Глава 1. Государственная политика в отношении здорового образа жизни и профилактики заболеваний (Гуревич К.Г., Окунькова Е.В.)1.1. Основные программные документы организаций, работающих в области охраны здоровья Целый ряд международных организаций занимается вопросами охраны здоровья. По своей организационной структуре они могут быть: • правительственные – объединяющие различные государства на официальном уровне. На международном уровне такую роль играют организации, созданнОпределение основных понятий (Терехова М.В.)В зависимости от точки зрения на уровни «континуума состояния здоровья», конкретный человек будет оценивать свое состояние, исходя из субъективной нормы, а исследователь в зависимости от целей и специфики исследования может выбирать статистическую, социальную или функциональную норму. В медицине чаще всего дается следующее определении нормы. Норма — количественное выражение качественного состояния живогоЗдоровый образ жизни и профилактика заболеванийВ учебном пособии рассматриваются вопросы здорового образа жизни и профилактики наиболее распространенных и социально-значимых заболеваний. Материал излагается по принципу от простого к сложному и систематизирован по главам. Дополнительные сведения вынесены в приложения. Учебное пособие написано с учетом требований ФГОС 3 поколения.Фитоэстрогены у женщин старше 40 лет. Результаты исследованийВ статье опубликованы данные исследования фитоэстрогенов у женщин старше 40 лет перименопаузального периода и в постменопаузе. Изучалось влияние фитоэстрогенов на психовегетативные нарушения, артериальное давление и вес пациенток.Гипоталамическая аменореяГипоталамическая аменорея развивается при нарушении функции подбугорной области, вызванной различными экзогенными и эндогенными факторами (психическая травма, голодание, нейроинфекции, хронические интоксикации и др.). Гипоталамической аменорее предшествуют вегетативно-сосудистые и обменные расстройства: сосудистые кризы, асимметрия артериального давления, обморочные состояния, аритмии сердца, поздне |
Комментарии
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.