РЕКЛАМА
Медицинская Республика
НАЙТИ НА САЙТЕ
НОВОСТЬ ДНЯ
"Максимальное снижение заболеваемости ОРИ может быть достигнуто при использовании вакцинации и средств неспецифической иммунопрофилактики”. Заплатников А.Л.
ПОПУЛЯРНЫЕ НОВОСТИ
РЕКЛАМА
Междисциплинарный врачебный форум » Нарушение менструального цикла » Страница 3

Геморрагическая метропатия (персистенция фолликула, болезнь Шредера)
05.08.11 | Раздел: Нарушение менструального цикла
Геморрагическая метропатия (персистенция фолликула, болезнь Шредера) – это длительное существование зрелого фолликула, дальнейшее развитие которого останавливается, овуляция не происходит, желтое тело в яичнике не образуется, а фолликул постепенно подвергается обратному развитию или кистозному перерождению. Менструальный цикл однофазный. Этиология та же, что и при ановуляторном цикле. Персистенция фолликула бывает кратковременной, ритмической и длительной с потерей цикличности. Кратковременная персистенция фолликула, продолжающаяся 7-10 дней и заканчивающаяся менструальноподобными ритмическими кровотечениями, называется ановуляторный менструальным циклом. Длительная персистенция фолликула (2-6 недель) со значительными задержками менструаций (до 1,5 месяца), после чего наступают тяжелые затяжные кровотечения, называется геморрагической метропатией, или болезнью Шредера. При геморрагической метропатии длительное существование фолликула приводит к гиперпродукции эстрогенов, под влиянием которых в эндометрии развивается патологическая пролиферация функ

Гиперменструальный синдром
05.08.11 | Раздел: Нарушение менструального цикла
Гиперменструальный синдром, или меноррагия — это усиление (гиперменорея), удлинение (полименорея) и учащение (пройоменорея) менструаций. Этиология и патогенез. Все патологические состояния, при которых ослаблена сократительная способность матки и нарушены процессы регенерации слизистой оболочки, приводят к усилению кровотечения и увеличению продолжительности менструаций (гиперполименорея). Усилению менструального кровотечения способствуют также гиперемия половых органов и нарушение свертывания крови. Учащение менструаций с сокращением менструальных циклов наблюдается при неполноценности основных фаз яичникового цикла. Причины меноррагии многообразны. Обильные и частые менструации могут возникнуть в результате нарушений функции нервной системы и гипофиза, координирующих функцию яичников. Частой причиной продолжительных, частых и обильных менструаций являются общие заболевания: заболевания сердца, печени, расстройства обмена веществ, заболевания щитовидной и других эндокринных желез, гиповитаминоз С, К, инфекционные заболевания

Лечение гипоменструального синдрома
05.08.11 | Раздел: Нарушение менструального цикла
При овуляторных менструальных циклах с отсутствием сопутствующих нарушений (болезненность менструаций, бесплодие и др.) гипоменструальный синдром не требует специального лечения. В этом случае рекомендуются общеукрепляющие мероприятия (рациональное питание, правильное, чередование труда и отдыха, физические упражнения) и физиотерапевтические, процедуры, усиливающие, кровоснабжение органов малого таза;(диатермия, гальванический воротник - по Щербаку, грязелечение др.). Если гипоменструальный синдром сопровождается гипоэстрогенией, следует назначать эстрогены или гонадотропный гормон с целью стимуляции эстрогенной фазы менструального цикла. В фолликулиновой фазе вводят эстрогены между 9-м и 13-м днями менструального цикла. При менструальном цикле с сокращенной лютеиновой фазой, сопровождающейся лютеиновой недостаточностью и железисто-кистозной гиперплазией эндометрия, назначают прогестерон в течение 5—б дней во время лютеиновой фазы. Для повышения чувствительности эндометрия к воздействию эстрогенов рекомендуют принимать токоферол (60 мг в день).

Гипоменструальный синдром
05.08.11 | Раздел: Нарушение менструального цикла
Гипоменструальным синдромом называют нарушение менструального цикла, выражающееся ослаблением менструаций. Существуют следующие разновидности гипоменструального синдрома: гипоменорея (уменьшение количества менструальной крови до 25 мл и меньше); олигоменорея (продолжительность менструации уменьшена до двух и менее дней); опсоменорея, или брадименорея (запаздывающие менструации с удлиненным интервалом — 5—8 недель) и спаниоменорея (крайне редкие менструации — 2—4 раза в год). Наиболее часто встречается сочетание различных форм гипоменструального синдрома: гипо- и олигоменорея, гипо- и опсоменорея и др. Нередко гипоменструальный синдром предшествует аменорее. Различают гипоменструальный синдром первичный, если менструации с самого начала носили ослабленный характер, и вторичный, развившийся после ранее нормальных менструаций. Этиологическими факторами, ведущими к ослаблению менструаций, являются неблагоприятные условия жизни, ухудшающие общее состояние организма, инфантилизм, нарушение функции желез внутренней секреции, острые и хронические инф

Лечение аменореи
05.08.11 | Раздел: Нарушение менструального цикла
Лечение должно быть направлено в первую очередь на устранение причины аменореи. Большое значение имеет полноценное питание с добавочным введением витаминов (ретинола, аскорбиновой кислоты, витаминов группы В), физические упражнения, климатотерапия, нормализация сна, труда и другие общеукрепляющие мероприятия. Лечение гормонами проводят с учетом стадии аменореи, реакции организма на введение гормонов, под контролем кольпоцитограммы, величины матки, определяемой с помощью зонда. Лечение гипоталамической аменореи определяется причиной аменореи. Если причиной заболевания являются воспалительные процессы — показано противовоспалительное лечение, при неврологических расстройствах проводится лечение седативными и физиотерапевтическими средствами, а также психотерапия. При выявлении опухолей применяется хирургическое лечение или рентгенотерапия в сочетании с назначением гонадотропинов, половых гормонов и препаратов щитовидной железы. При гипогенитализме проводятся курсы лечения гонадотропными и половыми гормонами. Хорионический гонадотропин назначают

Маточная и щитовидная аменорея. Диагноз
05.08.11 | Раздел: Нарушение менструального цикла
Маточная аменорея — отсутствие менструаций при нормальной матке и нормальной функции яичников. Причиной маточной аменореи являются патологические изменения эндометрия. Если эти изменения наступили до полового созревания (туберкулез, скарлатина), развивается первичная аменорея. Вторичная аменорея развивается в результате перенесенного гонорейного или туберкулезного эндометрита, чрезмерного выскабливания эндометрия при аборте или родах, после внутриматочных вливаний раствора йода и др. При маточной аменорее общее состояние больных удовлетворительное, наружные и внутренние половые органы развиты правильно, соматических дефектов нет, по тестам функциональной диагностики определяются двухфазные циклы. Аменорея при поражении коркового вещества надпочечных желез (адрено-генитальный синдром) развивается в результате гиперплазии или опухолей коркового вещества. У женщин наступает вирилизация, одним из ранних признаков которой является аменорея. Затем развивается гирсутизм (оволосение в нетипичных для женщин местах), дефеминизация (

Гипогормональная и гипергормональная аменорея
05.08.11 | Раздел: Нарушение менструального цикла
Гипогормональная аменорея — это наиболее частая форма яичниковой аменореи, связанная с поражением половых желез. При заболевании яичников в детском, препубертатном или пубертатном возрасте, т. е. до окончания полового созревания (ткань яичников очень чувствительна к инфекции, особенно вирусной), половое развитие не наступает, в пубертатном периоде в результате повышенной продукции соматотропина отмечается быстрый рост, избыточное отложение жира на бедрах, нарушение трофики кожи, евнухоидные пропорции тела. Грудные железы атрофируются и замещаются жировой тканью. При гормональном исследовании обнаруживается значительное снижение эстрогенов и прегнандиола и высокий уровень гонадотропинов и соматотропина, т. е. изменения при гипогормональной аменорее зависят не только от недостаточного воздействия эстрогенов на развитие половой системы, но и от повышенной продукции соматотропина. В репродуктивном периоде аменорея возникает при поражении яичников е результате тяжелых острых и хронических воспалительных процессов (параметрит, пельвеоперитонит, опухоли, поликистоз яичников и

Дисгенезия яичников (синдром Шерешевского — Тернера)
05.08.11 | Раздел: Нарушение менструального цикла
Дисгенезия яичников протекает в виде синдрома Шерешевского — Тернера, в основе которого лежит врожденное нарушение соматополовой дифференциации из-за отсутствия одной X-хромосомы. Половой хроматин у этих больных отрицательный. Основным симптомом заболевания является недоразвитие половых признаков, сочетающееся с первичной аменореей. Признаки полового недоразвития выражены резко: внешний вид половых органов приближается к женскому, но срамные губы и матка недоразвиты, оволосение скудное, сексуальная ориентировка женская. Кроме гипогенитализма в типичных случаях характерны соматические дефекты: низкий рост (120—130 см), низко посаженная голова, короткая шея с крыловидными кожными складками по бокам, недоразвитые молочные железы, костные аномалии (вальгусные суставы, синдактилии, деформации позвоночного столба и др.), пороки развития внутренних органов (незаращение артериального (боталлова) протока) и др. Умственное развитие нормальное. При исследовании отмечается значительное повышение экскреции гонадотропинов и резкое снижение у

Яичниковая аменорея
05.08.11 | Раздел: Нарушение менструального цикла
Яичниковая аменорея развивается при полной или частичной недостаточности гормональной функции яичников в сочетании с относительно сохраненной функцией гипофиза. Составляет 50% всех случаев аменореи. Клиника определяется степенью недостаточности яичников и временем ее появления. При врожденных аномалиях или заболеваниях яичников в детском и пубертатном возрасте наблюдается первичная аменорея с одновременным нарушением соматополового развития, после полового созревания — вторичная аменорея без изменений фенотипа. При частичном сохранении функции яичников аменорея сменяется гипоменструальный синдромом или дисфункциональными кровотечениями. Вторичная яичниковая аменорея имеет гипогормональныи характер с резким снижением уровня обоих половых гормонов. Врожденные формы первичной аменореи обусловлены или хромосомными аномалиями и проявляются в виде дисгенезии яичников, текстикулярной феминизации, синдрома трисомии-Х, или не связаны с аномалией половых хромосом и выражаются гипогормональной аменореей, евнухоидизмом и гипергормональной аменореей (персистенцией
Болезнь Иценко — Кушинга
05.08.11 | Раздел: Нарушение менструального цикла
Болезнь Иценко — Кушинга возникает при первичном поражении подбугорной области с последующим вовлечением в патологический процесс гипофиза и коркового вещества надпочечных желез или при базофильной аденоме гипофиза, связанной с гиперпродукцией кортикотропина. До настоящего времени нет единого мнения о патогенезе этого симптомокомплекса. Болезнь Иценко — Кушинга чаще наблюдается в 20—40 лет, реже — в детском и пожилом возрасте. Очень ранним симптомом заболевания является увеличение массы тела с характерным распределением жира преимущественно на лице, шее, туловище. Вскоре нарушается половая функция: стойкая аменорея или гипоменструальный синдром, бесплодие. Матка становится гипотрофичной, в яичниках часто отмечается кистозное перерождение. Циклические изменения в слизистой оболочке матки и влагалища прекращаются, длительно задерживаясь на пролиферативной фазе. Позднее присоединяются нарушения пункции сердечно-сосудистой системы, изменения кожи и скелета; повышается артериальное давление, вследствие чего развивается кардиосклероз, нефроск
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
При предраковом заболевании возможно перерождение в рак. Перерождению эпителиальной клетки в раковую предшествует ряд гиперпластических и метапластических изменений клеточных элементов. К предраковым состояниям относятся гиперплазия и гипертрофия эпителия, увеличение количества митозов, появление клеточной атипии и гиперкератоза до
10.12.11 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ЯИЧНИКОВ
10.12.11 ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ТЕЛА МАТКИ

Витамины и минеральные вещества при беременности
Еще в исследованиях 1992 года Г.И. Кислюк по изучению транспорта макро-и микроэлементов в системе мать-плод-новорожденный были выявлены - дефицит микроэлементов Fe, Zn,
18.10.17 Питание беременных женщин
18.10.17 Витамин D и беременность
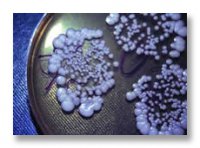
КАНДИДАМИКОЗ
В связи с широким применением антибиотиков для лечения воспалительных процессов половых органов в последнее время все чаще встречается кандидамикоз внутренних половых органов. Кандидамикоз может быть первичным заболеванием и как осложнение антибиотикотерапии. Кандидамикоз (кандидоз, молочница) вызывается дрожжеподобными грибами р
08.10.11 Кандидамикозный аднексит
08.10.11 Кандидамикозный эндометрит
08.10.11 Кандидамикозный эндоцервицит
08.10.11 Кандидамикозный кольпит
08.10.11 Кандидамикозный вульвит
COPYRIGHT © 2011-2013 gynea.ru |
Все права защищены
Все права защищены
| Информация для специалистов здравоохранения ! | Соглашение об использовании |

