РЕКЛАМА
Медицинская Республика
НАЙТИ НА САЙТЕ
НОВОСТЬ ДНЯ
"Максимальное снижение заболеваемости ОРИ может быть достигнуто при использовании вакцинации и средств неспецифической иммунопрофилактики”. Заплатников А.Л.
ПОПУЛЯРНЫЕ НОВОСТИ
РЕКЛАМА
Глава 6. Особенности профилактики в отдельные возрастные периоды
Опубликовано : 15-05-2014, 17:20 | Опубликовал: Nalk | Категория: Здоровый образ жизни и профилактика заболеваний
Можно отложить все, кроме
утренней и вечерней прогулки
Арнольд из Вииллановы
утренней и вечерней прогулки
Арнольд из Вииллановы
6.1. Планирование семьи (Пустовалов Д.А.)
Регулирование рождаемости (планирование семьи) – это внутрисемейный контроль за рождаемостью. Ведущими его методами являются роды, контрацепция или аборт. Беременность и ее прерывание связаны с наиболее значительным риском для здоровья женщины в репродуктивном возрасте.
В Российской Федерации с начала 90-х гг. ХХ в. на фоне со-циально-экономического кризиса происходило ухудшение здоровья населения, уменьшение его численности за счет выраженного снижения показателей рождаемости. В сложившейся демографической ситуации охрана репродуктивного здоровья является одним из приоритетных медико-социальных направлений. Постперестроечный период ознаменовался демографической катастрофой, получившей название «русский крест». Под «русским крестом» понимается переход в крайне неблагоприятный демографический режим с экстремально высокой смертностью и предельно низкой рождаемостью, который за последние десятилетия прошли многие восточно- и центральноевропейские народы и страны.
По оценке Росстата, численность постоянного населения Российской Федерации на 1 мая 2010 г. составила 141,9 млн. человек и с начала года уменьшилась на 41,7 тыс. человек. Естественная убыль населения в январе-апреле 2010 г. уменьшилась по сравнению с соответствующим периодом 2009 г. на 24,2 тыс. человек.
До середины 1970-х гг. население России увеличивалось ис-ключительно за счет естественного прироста. С середины 1970-х гг. население продолжало расти примерно в том же темпе, что и в предыдущее десятилетие, однако уже значительный вес приобрел дополнительный фактор - миграционный - приток населения в Россию оказался больше, чем отток из неё, на фоне начавшегося в этот период падения естественного прироста. Рост населения в России прекратился с 1991 г. Негативной особенностью является тот факт, что в результате демографического перехода рождаемость упала до уровня развитых стран, в то время как смертность достигла уровня развивающихся.
Рождаемость в России не достигает уровня, необходимого для про-стого воспроизводства населения. Суммарный коэффициент рождаемости составляет 1,6, тогда как для простого воспроизводства населения без прироста численности необходим суммарный коэффициент рождаемости 2,11-2,15.
Численность населения России до 2009 г. сокращалась на несколько сотен тысяч человек ежегодно. В 2009 г. естественная убыль населения России была на 99% скомпенсирована миграционным приростом, в результате чего снижение численности населения практически прекратилось. В 2010 г. тенденция сокращения смертности и увеличения рождаемости в России продолжилась. Согласно прогнозу в обнародованном докладе Программы развития ООН, население России к 2025 г. уменьшится на 11 млн. человек.
В условиях сложившейся демографической ситуации сохранение репродуктивного здоровья населения приобретает особое значение.
Репродуктивное здоровье - это состояние полного физического, умственного и социального благополучия во всех вопросах, касающихся репродуктивной системы, ее функции и процессов, включая воспро-изводство потомства и гармонию в психосексуальных отношениях в семье. Это означает, что человек способен вести полноценную и безопасную половую жизнь, может иметь детей и самостоятельно решать, иметь или не иметь их, а если иметь, то когда и сколько.
Факторами, определяющими качество репродуктивного здоровья, являются: условия жизни, экология, наследственность, соматическое здоровье, качество и доступность медицинского обслуживания, социально-репродуктивное поведение, санитарная культура населения. Для до-стижения и поддержания репродуктивного здоровья человек должен иметь право самостоятельно контролировать сексуальность и деторождение, а также иметь доступ к соответствующей медицинской помощи.
Охрана репродуктивного здоровья населения России объявлена руководством страны важнейшей государственной задачей и является одной из приоритетных составляющих Национального проекта «Здравоохранение». Концепция демографической политики до 2025 г., которую утвердил президент Российской Федерации, является перспектив-ным планом решения проблем воспроизводства населения. 2008 г. - год семьи - явился основой для подготовки долгосрочной государственной политики в этой сфере.
Сексуальное и репродуктивное здоровье - не синонимичные, но близкие по смыслу понятия. Сексуальное здоровье - это оздоровление жизни и межличностных отношений, а не только консультирование и помощь относящиеся к деторождению и заболеваниям, передаваемым половым путем.
Проблемами репродуктивного здоровья занимаются врачи разных специальностей - от врачей общей практики в странах Западной Европы до акушеров-гинекологов, урологов, дерматовенерологов и сексопатологов в России, - работающие в центрах планирования семьи, здоровья молодежи и в клиниках, специализирующихся на лечении инфекций, передаваемых половым путем.
6.1.1. Актуальность проблемы аборта (медицинская и социальная значимость)
Искусственное прерывание нежелательной беременности является одним из наиболее значимых медико-социальных факторов, оказывающих негативное влияние па репродуктивное здоровье женщин. ВОЗ определяет аборт как прерывание беременности (самопроизвольное изгнание или извлечение эмбриона/плода) в период до 22 недель беременности или до достижения плодом массы 500 г.
Дальнейшее уточнение термина зависит от причины аборта. Само-произвольный аборт (выкидыш) – неспровоцированное прерывание беременности. Искусственный аборт - преднамеренное (вызванное или индуцированное) прерывание беременности. Искусственный аборт включает в себя прерывание беременности, разрешенное законом, либо неразрешенное (криминальный). Термин «медицинский аборт», по определению, должен относиться к абортам, произведенным по медицинским показаниям, т.е. тогда, когда продолжение беременности угрожает жизни или здоровью женщины, либо когда плод нежизнеспособен или имеет генетически обусловленные аномалии развития.
Ежегодно в мире более 75 млн. женщин сталкиваются с проблемой нежелательной беременности, из них у 2/3 она заканчивается абортом. Около 63% женщин живут в странах, в которых прерывание беременности разрешено по желанию пациентки или по каким-либо социальным причинам.
Россия стала первой, разрешившей аборт в 1920 г. Свободное законодательство об искусственном прерывании беременности остается и до сих пор. В 1936 г. Постановлением ЦИК и СНК СССР аборт был запрещен в связи с неблагоприятными тенденциями в воспроизводстве населения. Его производство допускалось исключительно в тех случаях, когда продолжение беременности представляло угрозу для жизни или нанесения тяжелого ущерба здоровью женщины, а также при наличии передающихся по наследству тяжелых заболеваний родителей. Указанная политика привела к широко распространившейся практике криминальных абортов, что обусловило высокую материнскую смертность. Поэтому в 1955 г. указом Президиума Верховного Совета СССР в целях предоставления женщине возможности решать вопрос о материнстве, а также для предупреждения вреда наносимого здоровью женщин внебольничным абортом, он был легализован. Эти законодательные меры сформировали «абортную культуру» населения, которая сохраняется в определенной мере и в настоящее время.
В структуре населения РФ женщины составляют более 53%. Из них 36 млн (45,7%) находятся в репродуктивном возрасте, т.е. способны выполнять важнейшую биологическую функцию - воспроизводство потомства. Важным является вопрос о медико-социальной характеристике женщин, прервавших беременность. На частоту абортов влияют такие факторы, как уровень общей культуры, образование, социальное и семейное положение, наличие детей, жилищно-бытовые условия и материальное положение, внутрисемейные отношения, личностные особенности женщины и др. Существенное влияние на репродуктивный выбор оказывает образовательный уровень женщин в плане более ответственного ее отношения к своему здоровью вопросам контрацепции, получению новой информации.
Известно, что наиболее частым осложнением аборта является воспалительный процесс половых органов, вероятность возникновения которого увеличивается при повторном прерывании беременности. Если после одного аборта воспалительные заболевания диагностируют у 16% женщин, то после трех и более абортов - 100%.
Серьезное осложнение аборта - бесплодие, которое чаще бывает вторичным и является причиной половины бесплодных браков. У 1/3 женщин, страдающих вторичным бесплодием, искусственным абортом была прервана первая беременность.
По мнению специалистов, большое число абортов в России и не-достаточно широкое распространение современных способов контрацепции являются следствием экономических проблем в стране и не могут быть устранены без существенного увеличения подушевого дохода, улучшения информированности населения, достаточного финансирования здравоохранения. Таким образом, аборт в России остается важной социальной и медицинской проблемой.
В настоящее время «Основами законодательства Российской Федерации об охране здоровья граждан в РФ» определены права, касающиеся медицинской деятельности по планированию семьи и регулированию репродуктивной функции человека. Искусственное прерывание беременности проводится в рамках программ обязательного медицинского страхования в учреждениях, получивших лицензию на медицинскую деятельность, врачами, имеющими специальную подготовку.
Перечень медицинских и социальных показаний для искусственного прерывания беременности определяется уполномоченным Правительством Российской Федерации федеральным органом исполнительной власти. Незаконное проведение искусственного прерывания беременности влечет за собой уголовную ответственность, установленную законодательством Российской Федерации.
Врач при обращении женщины за направлением для искусственно-го прерывания беременности проводит обследование для определения срока беременности и установления отсутствия медицинских противопоказаний к операции. Обследование перед абортом включает: анализ крови на реакцию Вассермана, ВИЧ, бактериоскопическое исследо-вание мазков из влагалища, цервикального канала и уретры. У первобеременных определяют резус-принадлежность крови. Прерывание беременности в ранние сроки (мини-аборт) рекомендуется осуществлять после ее установления с помощью тестов на наличие беременности и ультразвукового сканирования. При прерывании беременности в поздние сроки проводят полное клиническое обследование. Обследование пациенток перед абортом проводится в соответствии с Приказом Министерства здравоохранения РФ от 10 марта 2002 г. 50 «О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях».
При отсутствии медицинских противопоказаний пациентке выдают направление в лечебное учреждение с указанием срока беременности, результатами обследования, заключением комиссии о прерывании беременности по медицинским или социальным показаниям. Согласие на медицинское вмешательство в отношении несовершеннолетних лиц и граждан, признанных в установленном законом порядке недееспособными, дают их законные представители.
Искусственное прерывание беременности в амбулаторных условиях разрешается производить: в ранние сроки беременности при задержке менструации до 20 дней (мини-аборт); при сроке беременности до 12 недель - в стационарах дневного пребывания, организованных на базе профильных больниц. Проведение операции искусственного прерывания беременности регламентировано соответствующими методическими рекомендациями и должно осуществляться с обязательным эффективным обезболиванием.
После аборта пациентки должны получить необходимую информацию о режиме, возможных осложнениях после операции и рекомендации по предупреждению наступления нежелательной беременности. Рекомендуется посещение женской консультации (поликлиники, амбулатории) для проведения необходимых реабилитационных мероприятий и подбора индивидуального метода контрацепции. Женщинам с резус-отрицательной кровью проводится иммунизация иммуноглобулином антирезус - Rh0 (D) человека с целью профилактики гемолитической болезни плода.
В первом триместре беременности для удаления плодного яйца из полости матки используют медикаментозный аборт, вакуумную ас-пирацию, расширение шейки матки с последующим выскабливанием.
Медикаментозный аборт в ранние сроки беременности. Первые исследования, касающиеся применения биологически активных веществ, в частности простагландинов, с целью прерывания беременности в ранние сроки были предприняты и описаны в 1971 г. В дальнейшем были синтезированы синтетические стероидные препараты, обладающие выраженной антипрогестероновой активностью - антипрогестины. Механизм их действия основан на антипрогестероновом эффекте, который обусловлен блокированием действия прогестерона на уровне его рецепторов в децидуальной ткани, миометрии и трофобласте, что приводит к подавлению развития последнего, отторжению децидуальной ткани и появлению маточного кровотечения по типу менструальноподобной реакции.
Эффективность прерывания беременности с помощью антипрогестинов зависит от срока беременности. Так, в случае применения мифепристона в форме монотерапии при сроке беременности 7-8 недель эффективность составляет 70%, при сроке 6 недель - 88%, в 5 недель - 93%, при сроке 2-3 недели - 98%. Оптимальная доза мифепристона для эффективного и безопасного медикаментозного аборта равна 600 мг.
Большинство пациенток (85%) не предъявляет каких-либо жалоб. Побочные реакции (тошнота, рвота, диарея, слабость, головокружение, лихорадка) могут отмечаться у 2-10% женщин. Частота инфекционных осложнений (эндометрит) составляет менее 1%.
Таким образом, применение антипрогестинов (мифеиристопа) яв-ляется эффективным и безопасным методом прерывания беременности в ранние сроки (до 6 недель). Преимуществами являются отсутствие механического повреждающего воздействия на эндометрий, миометрий и шейку матки, отсутствие риска, связанного с анестезиологическими осложнениями, снижение риска восходящей инфекции, отсутствие психоэмоциональной травмы, имеющей место при хирургическом аборте, а также отсутствие неблагоприятного влияния на дальнейшую репро-дуктивную функцию.
Вакуумная аспирация - метод эвакуации содержимого полости матки, характеризующийся минимальной травматичностью и незначительной частотой осложнений. Наконечники диаметром от 5 до 12 мм, используемые для вакуумной аспирации, изготавливаются из гибкого и ригидного пластика, а также из металла.
Эффективность этого метода при прерывании беременности в первом триместре составляет 99,5%. Метод относительно безопасен, частота кровотечений, перфорации тела матки, разрывов шейки матки, инфекции и других осложнений незначительна.
Проведение вакуумной аспирации регламентировано Приказом Министерства здравоохранения СССР 5 июля 1987 г. 757 «Об утверждении инструкции о порядке проведения операции искусственного прерывания беременности ранних сроков методом вакуум-аспирации».
Расширение шейки матки с последующим выскабливанием (классический кюретаж, инструментальный кюретаж матки).
Операция состоит из 3 этапов: 1) зондирование матки; 2) расширение канала шейки матки и 3) удаление плодного яйца кюреткой.
При искусственном прерывании беременности во II триместре риск для здоровья женщины возрастает в 3-4 раза по сравнению с операцией, производимой в первом триместре.
Можно выделить 5 основных методов прерывания беременности в поздние сроки: 1) применение простагландинов (интра- и экстраамниальное, парентеральное, влагалищное), 2) амниоинфузия гиперосмолярных растворов (в основном, 20% раствора хлорида натрия); 3) расширение шейки матки и эвакуация плодного яйца (до 16 недель беременности); 4) гистеротомия (абдоминальная или влагалищная); 5) комбинированные методы. Каждый из методов в достаточной мере эффективен, но ни один не может считаться оптимальным в связи с наличием противопоказаний и нередкой возможностью развития серьезных осложнений.
Показания к прерыванию в поздние сроки могут быть как меди-цинскими (Приказ Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. 736 «Об утверждении перечня медицинских показаний для искусственного прерывания беременности»), так и социальными (Приказ Министерства здравоохранения РФ от 14 октября 2003 г. 484 «Об утверждении инструкций о порядке разрешения искусственного прерывания беременности в поздние сроки по социальным показаниям и проведения операции искусственного прерывания беременности»).
При некоторых акушерских ситуациях прерывание беременности во II триместре представляет особые трудности, например, полное отсутствие амниотический жидкости. В подобных случаях основным методом прерывания беременности является малое кесарево сечение. Однако данная операция травматична и сопровождается рядом осложнений.
| Осложнения после искусственного аборта, согласно определению ВОЗ, подразделяются на: 1. Ранние (непосредственно во время операции) - кровотечение и перфорация матки. 2. Отсроченные (в течение месяца после операции) - эндометрит, остатки плодного яйца, прогрессирование беременности, воспалительные заболевания матки и придатков или обострение хронического воспалительного процесса, нарушения менструального цикла. 3. Отдаленные - повреждения и рубцовые изменения шеечного канала, повреждения и дегенерация эндометрия, образование синехий в матке, нарушение проходимости маточных труб, психогенные расстройства, дисфункции гипоталамо-гипофизарно-яичниковой системы. |
Частота осложнений после искусственного аборта колеблется от 16 до 52%.
Последствия криминальных абортов значительно опаснее, нежели медицинских, проводимых в лечебных учреждениях, так как при неле-гальном прерывании беременности речь нередко идет не только об осложнениях для здоровья, но и об угрозе для жизни. Наиболее грозным исходом аборта является материнская смертность. Причем особенно тяжелые последствия наблюдаются при криминальных или внебольчных вмешательствах. На их долю приходится в отдельных странах от 25 до 50% случаев материнской смерти. Так, например, в 2000 г. среди всех причин материнской смертности аборт составил 21,1%.
Важным этапом для сохранения репродуктивной функции является послеабортная реабилитация. Еще на этапе подготовки к аборту пациентка должна получить полную информацию о необходимости данного этапа. Реабилитация или восстановительное лечение - это процесс и система медицинских мероприятий, направленных на устранение или компенсацию нарушений в системах и органах, вызванных произведенным вмешательством. Реабилитация после аборта включает в себя комплекс мероприятий, направленных на профилактику осложнений и отдаленных последствий, и предполагает применение гормональных контрацептивов, антибактериальных препаратов, витаминов.
При стрессе, каковым является аборт для организма, происходит нарушение регуляции овариально-менструальной функции. Вследствие напряжения всех систем адаптации множество клеток гипоталамуса на-ходятся в состоянии возбуждения, в гипофизе усиливается синтез гонадотропинов, нарушается соотношение фолликулостимулирующего и лютеинизирующего гормонов, яичники увеличиваются, нарушается вы-работка эстрогенов и прогестерона. После развивается анатомическая фаза нарушения овариально-менструальной функции. При отсутствии коррекции данного состояния может развиваться недостаточность лютеиновой фазы, вторичные поликистозные яичники, гиперплазия эндометрия, миома матки, текоматоз в яичниках, пролактинома, синдром Иценко-Кушинга.
Учитывая различные звенья патогенеза осложнений и последствий аборта, в комплекс реабилитационных мероприятий рекомендуется включать гормональные контрацептивы, которые угнетают выработку гонадолиберинов и гонадотропинов, это создает в организме искусственный цикл, напоминая фон ранних сроков беременности. Организм женщины после начала использования гормональных контрацептивов легче переносит послеабортный «гормональный» стресс. Помимо профилактики нейроэндокринных нарушений, применение гормональной контрацепции значительно уменьшает риск развития воспалительных заболеваний внутренних половых органов. Рекомендуется начинать принимать гормональные контрацептивы в день операции или на следующий день.
С целью профилактики септических осложнений аборта назначается антибактериальная терапия, оптимальным считается периоперационная профилактика. Учитывая механизмы адаптации организма при стрессе, в комплекс реабилитации необходимо включать витамины.
Такая реабилитация предупреждает осложнения аборта и обеспечи-вает практически стопроцентную контрацепцию, уменьшает число повторных абортов, тем самым улучшает репродуктивное здоровье населения.
Ни в коем случае не следует пропагандировать аборт как метод планирования семьи. Предупреждение нежелательной беременности всегда должно оставаться приоритетной задачей. Следует предпринимать все возможное, чтобы сохранить беременность, особенно первую. Совер-шенствование существующих, а также разработка и внедрение в практику новых методов прерывания беременности будет способствовать уменьшению неблагоприятного влияния искусственного аборта на ре-продуктивную функцию женщины.
Анализ опыта многих стран указывает на то, что только за счет оп-тимизации использования современных средств контрацепции (гормо-нальных и ВМС) можно снизить распространенность искусственного аборта на 50%. Для уменьшения количества абортов до уровня экономически развитых стран необходимо, чтобы все виды контрацепции были доступны 70-75% женщин детородного возраста.
Таким образом, актуальность проблемы аборта и его осложнений сохраняет медицинскую и социальную значимость в России в связи с ухудшением репродуктивного здоровья женщин, низким уровнем ро-ждаемости. Всесторонний анализ проблемы позволяет оценить эффек-тивность проведенных мер по планированию семьи, внедрению новых технологий прерывания беременности, а также выработать стратегию общества и здравоохранения, направленную на снижение риска, оказы-ваемого абортом на репродуктивное здоровье.
6.1.2. Планирование семьи и современные методы контрацепции
В связи с серьезными социально-экономическими преобразованиями в нашем обществе произошли объективные изменения в половом поведении населения, в первую очередь подростков и молодежи, что выражается в раннем начале половой жизни, беспорядочных половых связях, способствующих вспышке ИППП, в том числе СПИДа, росту сексуального насилия.
Наличие ИППП снижает вероятность женщины забеременеть. Кроме того, ряд инфекционных заболеваний (например, вирус герпеса и цитомегаловирус) приводит к аномалиям развития, уродствам у плода, повышает вероятность самопроизвольного преждевременного прерывания беременности. Именно поэтому перед тем, как зачать ребенка рекомендуется пройти обоим партнерам исследования на ИППП.
Имеется положительный опыт применения рекомбинантного интерферона альфа-2 в комплексе с антиоксидантами альфа-токоферола ацетатом и аскорбиновой кислотой в суппозиториях, для лечения пациентов с урогенитальной инфекцией (хламидиоз, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, папилломавирусная инфекция, бактериальный вагиноз, рецидивирующим влагалищным кандидозом, микоплазмоз), первичной или рецидивирующей герпетической инфекцией, в том числе ее урогенитальной формы. Важным достоинством препарата являются способ введения и включение антиокисдантов в его состав, что, предотвращает негативное воздействие интерферона на развитие плода. Кроме того, антиоксиданты усиливают противовирусное действие интерферона.
Следует помнить, что любой незащищенный половой акт между мужчиной и женщиной теоретически способен привести к оплодотворению яйцеклетки и развитию беременности. Главное, чтобы данная беременность была запланирована, а, следовательно, желанна. На этапе планирования беременности женщина и её партнер должны пройти обследование у специалистов, получить информацию о факторах, которые могут неблагоприятно воздействовать на беременность. Главная цель - рождение здорового ребенка и сохранение здоровья матери.
Планирование семьи рассматривается сегодня как основополагающее право человека для сохранения человеческого достоинства. Для женщин это возможность предупреждения нежелательной беременности, осложнений абортов, в частности материнской смертности. Если бы все женщины имели возможность избежать беременностей, связанных с риском для здоровья, материнская смертность уменьшилась бы на 25%. Планирование семьи спасает жизнь детям, давая возможность определять интервалы между родами. Если бы дети рождались хотя бы с интервалом в 2 года, то от 3 до 4 млн детских смертей можно было бы избежать. Мужчины считают, что возможность планировать количество и время появления детей на свет позволяет им обеспечить более высокий уровень жизни своим семьям.
Принятие решения о выборе метода контрацепции основано, в первую очередь, на эффективности средства, которая рассматривается как вероятность беременности в течение первого года применения выбранного метода. При проведении исследований используется два подхода к оценке вероятности беременности.
Эффективность средств контрацепции при обычном использовании - это типичная или среднестатистическая вероятность беременности для всех пользователей, независимо от того, применяют ли они его правильно и регулярно.
Эффективность при постоянном применении и правильном использовании - это наименьшая вероятность беременности, подтвержденная надежными исследованиями. Данная величина - наилучший результат, на который может рассчитывать клиент.
| Для более объективной оценки эффективности методов контрацепции используют индекс Перля, который вычисляют путем определения числа беременностей на 100 женщин, применяющих метод в течение 12 месяцев. |
Решающее значение для правильного выбора метода контрацепции имеет консультирование, которое помогает жещинам сделать и свой выбор, касающийся репродуктивного здоровья и планирования семьи.
Что необходимо для того чтобы консультрование было профессиональным? - Консультирование должно быть индивидуальным и учитывать потребности каждой пары. Правила консультирования подразумевают обязательное ознакомление с эффективностью методов контрацепции, преимуществами и недостатками, побочными эффектами и осложнениями, способами применения, возможностью профилактики инфекций, передаваемых половым путем, порядком повторных визитов к врачу. В настоящее время при консультировании используется 6 шагов, которые легко запомнить с помощью слова «ПОМОГИ»: П - приветливость прежде всего, О - о чем следует рассказать клиенту, М - методы контрацепции, О - о выборе метода, Г - главное объяснить, как пользоваться методом, И - информация о повторном визите.
При выборе метода контрацепции медицинский персонал должен пользоваться медицинскими критериями приемлемости, которые были разработаны экспертами ВОЗ.
Категория 1 - метод можно использовать. Нет никаких ограничений для его использования.
Категория 2 - метод можно использовать. Преимущества в целом перевешивают теоретический или доказанный риск. Если клиент настаивает на данном методе, как правило, требуется более тщательное последующее наблюдение.
Категория 3 - метод нельзя использовать без клинического за-ключения врача о том, что это не представляет опасности для здоровья клиента. Теоретический или доказанный риск обычно перевешивают преимущества метода. Можно использовать только в крайнем случае, при этом требуется более тщательное последующее наблюдение.
Категория 4 - метод использовать нельзя. При имеющемся состоянии/заболевании существует недопустимый риск для здоровья клиента.
Существующие методы контрацепции можно классифицировать следующим образом:
I. Гормональная контрацепция (ГК)
II. Внутриматочная контрацепция (ВМК)
III. Барьерная контрацепция
IV. Химическая контрацепция (спермициды)
V. Естественные методы планирования семьи
VI. Хирургическая контрацепция (стерилизация)
VII. Методы экстренной (посткоитальной) контрацепции.
6.1.3. Гормональная контрацепция
В 1912 г. Haberlandt впервые описал применение экстракта из яичников беременных животных как средство для искусственного бесплодия, которое назвал «гормональной стерилизацией». Основание современным представлениям в области овариальных стероидов было положено Allen и Doisy (1923), которые четко показали, что яичник вырабатывает два разных вещества: первое ответственно за рост и сохранение функций половых органов и второе - за развитие секреторных изменений эндометрия и сохранение беременности. Почти одновременно в нескольких химических лабораториях Европы и США были выделены и синтезированы три основных эстрогена человека: 17β-эстрадиол, эстрон и эстриол. В 1929 г. удалось выделить эстриол и эстрон из мочи беременных женщин, однако наиболее важный гормон - эстрадиол - был выделен лишь в 1935 г.
В 1934 г. Butenandt первым сумел выделить вещество, обладающее прогестиновой активностью, Slotta точно расшифровал формулу прогестерона. За методику полного синтеза прогестерона Butenandt* в 1939 г. был удостоен Нобелевской премии в области химии. В 1940 и 1941 гг. в США было сделано два фундаментальных открытия в физиологии: Makeplace и соавт. установили, что инъекция прогестерона самкам кроликов ингибирует овуляцию, a Sturgis и Albright применили эстрогены для лечения дисменореи, показав, что эти стероиды также действуют путем ингибирования овуляции.
В 1939 г. Inhoffen в Германии разработал формулу этинилэстрадиола (ЭЭ) - эстрогена, сохраняющего свойства при пероральном приеме. На сегодняшний день этинилэстрадиол – основной эстрогенный компонент оральных контрацептивов. Первый гестаген для орального применения- норэтинодрон (другое название - норэтистерон) - был получен в 1952 г. в США Djerrassi и Rosenkranz путем модификации молекулы тестостерена. Норэтистерон сохранил относительно высокую андрогенность, особенно высоких дозах. Исследования по применению комбинаций эстрогенов и гестагенов для контрацепции были проведены в странах Латинской Америки биологами Chang, Pincus и гинекологом Rock. Первыми оральными контрацептивами стали в США Эновид (150 мкг местранола + 10 мг норэтистерона), а в Европе - Ановлар (50 мкг ЭЭ + 4 мг норэтистерона), зарегистрированные в 1961 г. с интервалом в полгода. Эти препараты содержали невероятно высокие, по современным меркам, дозы гормонов.
Спустя 3 года после начала широкого назначения оральных гормональных контрацептивов (ОГК), содержащих высокие дозы стероидов, в США было описано 350 случаев развития такого осложнения, как тромбоэмболия, а к 1967 г. Британский Комитет по безопасности лекарственных средств зарегистрировал уже более 1000 подобных наблюдений. В результате проведенных этой организацией исследований было установлено, что риск развития тромбоэмболических осложнений у пациенток, применяющих ОГК, в 2-3 раза выше, чем у женщин в популяции. К 1970 г. доказано, что подобный риск связан, прежде всего, с дозой эстрогенного компонента, т.к. эстрогены способны повышать прокоагуляционные факторы системы гемостаза (1, 2, 7, 10 и 12 факторов свертывания крови). Вместе с тем они понижают уровень антитромбина-3. Однако отмечается некоторое компенсаторное увеличение фибринолитической активности.
узниках концлагерей.
В работе, проведенной Оксфордской Ассоциацией планирования семьи в 1971 г., подчеркнуто, что риск этих осложнений связан не только с дозой, но и с типом применяемого эстрогена; обнаружено, что при использовании местранола риск в несколько раз выше, чем при применении этинилэстрадиола. Это обусловлено тем фактором, что более 80% активного вещества местранола (3-метил деривата этинилэстрадиола) подвергалось метаболическим изменениям и гормон становился менее активным. В конечном счете в результате метаболических превращений из местранола образовывался этинилэстрадиол.
Как упоминалось выше, первые ОГК содержали высокие дозы, как эстрогенов, так и прогестагенов; именно поэтому при их приеме риск смерти от тромбоэмболии возрастал на 40%. Это обусловило необходимость уменьшения дозы эстрогенов в препаратах и в настоящее время эстрогенный компонент в подавляющем большинстве современных низкодозированных препаратов составляет 30-35 мкг этинилэстрадиола.
В связи с постоянно совершенствующимися методами создания стероидных комбинаций, с практической точки зрения удобно разделять имеющиеся в арсенале врача ОГК по поколениям в зависимости от прогестагенного компонента:
1-е поколение (1962) - препараты, содержащие норэтинодрел, этинодиола диацетат, норэтинодрона ацетат (в настоящее время не используются);
2-е поколение (1972) - препараты, содержащие норэтистерон, норгестрел, левоноргестрел и некоторые другие гестагены;
3-е поколение (1981) - препараты, содержащие гестоден , дезогестрел, норгестимат.
Развитие гормональной контрацепции шло по пути снижения суточной дозы эстрогенного компонента и введения в препараты новых гестагенов. В течение нескольких десятилетий значительно снизились дозы эстрогенов и гестагенов в комбинированных ОК. Особого внимания заслуживают прогестагены нового поколения: норгестимат, дезогестрел, гестоден. Высокое сродство к рецепторам прогестерона позволило использовать их в низких дозах для надежной контрацепции. Основное достоинство этих препаратов заключается в незначительном воздействии на липидный спектр крови. Это позволяет обеспечить практически полную безопасность современных низкодозированных ОК с учетом противопоказаний к их применению.
В настоящее время гормональная контрацепция рассматривается как золотой эталон противозачаточных средств и считается одним из наиболее эффективных методов. Если соблюдать все правила применения гормональных средств, вероятность возникновения беременности приближается к нулю.
К сожалению, на практике необходимые правила не всегда соблюдаются неукоснительно, поэтому вероятность возникновения нежелательной беременности при использовании гормональных контрацептивных средств не нулевая (данные статистических исследований, проведённых ВОЗ). Контрацептивная эффективность гормональных контрацептивов составляет в среднем 97–99%.
Причины тому самые разные, но наиболее частые — пропуск очередной таблетки, неоправданная уверенность в длительности контрацептивного эффекта таблеток и их взаимодействие с другими лекарственными препаратами.
Довольно распространено заблуждение, что гормоны могут попасть в организм только при приёме через рот (перорально, лат. per os — через рот) в таблетках. Конечно, таблетки имеют много преимуществ, но иногда предпочтительны другие гормональные препараты, спектр которых довольно широк. Гормональные противозачаточные препараты могут быть в следующих вариантах (рис. 6.1):
• оральные,
• парентеральные.
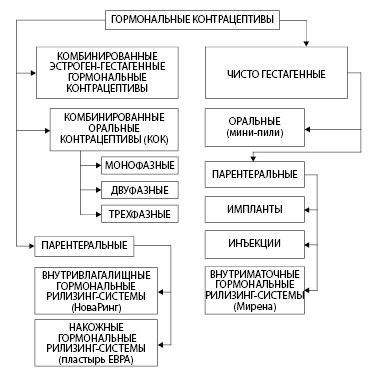
Рисунок 6.1. Классификация гормональных контрацептивов
Комбинированные оральные контрацептивы
Эстрогенным компонентом комбинированных оральных контрацептивов является этинилэстрадиол (ЕЕ), гестагенным компонентом - различные синтетические гестагены (прогестагены).
Комбинированная оральная контрацепция обладает следующими преимуществами:
• высокая надежность. Индекс Перля 0,03-0,1,
• обратимость,
• наличие положительных неконтрацептивных эффектов.
В зависимости от схемы комбинации эстрогена и гестагена комбинированные оральные контрацептивы подразделяются на следующие группы:
1. Монофазные комбинированные оральные контрацептивы содержат неизменную дозу эстрогена и гестагена в каждой таблетке (в соответствии с рекомендациями ВОЗ (2000) первичное назначение комбинированных оральных контрацептивов следует начинать с низкодозированных монофазных оральных контрацептивов).
2. Двухфазные комбинированные оральные контрацептивы содержат одинаковую дозу эстрогена во всех таблетках, доза гестагена в первых 11 таблетках минимальна, а в следующих 10 таблетках более высокая.
3. Трехфазные комбинированные оральные контрацептивы имитируют колебания гормонов в нормальном менструальном цикле: первые 6 таблеток содержат низкие дозы эстрогена и гестагена, в следующих 5 (или 6, в зависимости от препарата) таблетках дозы эстрогена и гестагена повышаются, и в последних 11 (или 10) доза гестагена вновь повышается, а доза эстрогена возвращается к исходной. Суммарная доза эстрогена в трехфазном препарате несколько выше, чем в монофазном, а суммарная доза гестагена примерно в полтора раза ниже.
Трехфазные комбинированные оральные контрацептивы не являются препаратами первого выбора и назначаются в случае, если при использовании монофазного орального контрацептива наблюдается:
• плохой контроль цикла;
• сухость влагалища;
• снижение либидо.
Иногда трехфазные оральные контрацептивы назначаются женщинам с признаками недостаточной эстрогенизации (дефицита эндогенных эстрогенов).
По дозе эстрогенного компонента контрацептивы делят на:
• микродозированные (содержание этинилэстрадиола <30 мкг);
• низкодозированные (содержание этинилэстрадиола 30-35 мкг);
• высокодозированные (содержание этинилэстрадиола >35 мкг).
Парентеральные комбинированные гормональные контрацептивы
С появлением целого арсенала низкодозированных и микродозированных комбинированных оральных контрацептивов с новыми высокоселективными гестагенами, удалось практически исключить осложнения и значительно снизить риск побочных реакций. Однако это не устранило недостатки, присущие всем пероральным препаратам: необходимость ежедневного приема, что требует высокой мотивации поведения; колебание уровня гормонов на протяжении суток; метаболизм в желудочно-кишечном тракте; эффект первичного прохождения через печень и др. Это явилось предпосылкой к созданию других пролонгированных методов гормональной контрацепции, которые были бы лишены указанных недостатков.
Преимуществами гормональных рилизинг-систем являются: длительная контрацепция, выделение гормонов по биологическому градиенту, точность дозирования, отсутствие колебаний уровня гормонов на протяжении контрацепции, отсутствие необходимости ежедневного самоконтроля за приемом таблеток наряду с различными путями введения препаратов.
Эстроген-гестагеннные гормональные рилизинг-системы подразделяются на следующие группы:
• внутривлагалищные кольца;
• накожные (пластырь).
Действующим веществом влагалищных и накожных рилизинг-систем являются эстроген-гестагенные соединения (комбинированный метод).
Одним из преимуществ влагалищной рилизинг-системы по сравнению с пероральным приемом является отсутствие эффекта первичного прохождения через печень, что снижает вероятность системного действия и риск развития побочных реакций, отсутствие суточного колебания уровня гормонов также способствует снижению частоты побочных реакций и повышает приемлемость метода. Следует отметить, что анатомо-физиологические особенности влагалища создают благоприятные условия для вагинального пути введения различных лекарственных препаратов. Богатое кровоснабжение, иннервация и большая эпителиальная поверхность делают влагалищный путь весьма перспективным и для применения контрацептивных гормонов.
Первые попытки создания контрацептивных влагалищных колец были предприняты еще в начале 1970-х гг. На протяжении последующих 20 лет было создано несколько типов колец с различным содержанием эстрогенного и гестагенного компонентов, но они имели ряд недостатков, снижающих их приемлемость. Только в начале 1990-х гг. было создано и успешно внедрено в клиническую практику влагалищное кольцо «Нова-Ринг», которое соответствует основным требованиям эффективности, безопасности и приемлемости. Данная внутривлагалищная рилизинг-система представляет собой гибкое прозрачное кольцо диаметром 54 мм, толщиной в сечении 4 мм. Каждое кольцо содержит 2,7 мг этинилэстрадиола и 11,7 мг этоногестрела. По биологическому градиенту путем диффузии из кольца во влагалище ежедневно выделяется 15 мкг этинилэстрадиола и 120 мкг этоногестрела.
По суточному выделению эстрогенного компонента данная система соответствует микродозированным оральным контрацептивам, по составу относится к комбинированной гормональной контрацепции.
Каждое кольцо предназначено для применения в течение 1 менструального цикла, включающего 3 недели его применения и 1 неделю перерыва.
Внутривлагалищное кольцо легко вводится и извлекается самой женщиной. Эластичность и мягкость кольца позволяют расположить его во влагалище соответственно индивидуальным контурам тела женщины. При правильном введении кольца женщина его не ощущает, так как средняя и верхняя трети влагалища более объемные, чем нижняя, а ввиду автономной иннервации тактильная чувствительность этих участков влагалища значительно снижена. Большинство партнеров не чувствуют кольцо при интимной близости, а те, кто чувствует, не испытывают каких-либо неприятных ощущений при половом контакте.
Трансдермальная контрацептивная система работает по тому же принципу, что и кольцо. Данная система представляют собой тонкий пластырь. Площадь контакта пластыря с кожей (на примере пластыря ЕВРА) равна 20 см2. Каждый пластырь содержит 600 мкг этинилэстрадиола и 6 мг норэльгестромина. В течение 24 ч система выделяет в кровь 150 мкг гестагенного и 20 мкг эстрогенного компонента. По суточному выделению гормонов пластырь соответствует микродозированным оральным контрацептивам. Норэльгестромин — это высокоселективный гестаген последнего поколения, является биологически активным метаболитом норгестимата. Так же, как и норгестимат, норэльгестромин обладает высокой гестагенной активностью, эффективно подавляет овуляцию, повышает вязкость шеечной слизи.
Пластырь используется в течение 1 недели (7 дней), а затем меняется (за один менструальный цикл используется 3 пластыря). В дальнейшем следует сделать 7-дневный перерыв, в течение которого наступает менструальноподобная реакция.
Механизм контрацептивного действия обусловлен подавлением овуляции и повышением вязкости шеечной слизи. Контрацептив подавляет овуляцию так же эффективно, как и комбинированные оральные препараты.
Эффективность трансдермальной системы не зависит от места аппликации пластыря (живот, ягодицы, верхняя часть руки или торс) и таких условий, как повышенная температура окружающей среды, влажность, физические нагрузки, погружение в холодную воду.
Результаты клинических исследований подтвердили не только высокую контрацептивную эффективность и приемлемость пластыря, но и хороший контроль цикла в процессе контрацепции, отсутствие отрицательного влияния на артериальное давление, массу тела, гемостаз.
Частота неэффективности метода составила от 0,4 до 0,6%, что является очень низким показателем.
Адгезивные свойства трансдермального пластыря изучены в трех клинических исследованиях: 3319 женщин использовали его на протяжении 13 мес. Частота преждевременной замены пластыря составила 4,7%: по причине полного отторжения — 1,8%, частичного — 2,9%. Заменить 1,7% пластырей пришлось в связи с отклеиванием из-за воздействия повышенной температуры окружающей среды и 2,6% — из-за повышенной влажности. Только 1 из 87 пластырей при воздействии интенсивных физических нагрузок полностью отторгся.
Клинические исследования, проведенные в США (1785 женщин в 76 центрах), показали, что возраст женщины не влияет на приемлемость трансдермальных пластырей. Все женщины, которые использовали пластыри, применяли их правильно. Приемлемость трансдермальных пла-стырей по сравнению с оральными контрацептивами значительно выше, так как частота правильного использования исследования значительно различалась в зависимости от возраста женщины.
Преимуществами рилизинг-систем являются:
• выделение малых доз гормонов;
• отсутствие суточных колебаний экскреции гормонов;
• отсутствие эффекта первичного прохождения через печень и желудочно-кишечный тракт;
• неинвазивность метода (влагалищный, накожный);
• быстрое восстановление фертильности после отмены;
• низкая частота побочных реакций;
• лечебный эффект;
• удобство применения.
Именно эти преимущества, согласно мнению большинства исследователей, позволяют считать, что гормональные рилизинг-системы станут наиболее перспективными методами контрацепции в XXI в.
Положительные неконтрацептивные эффекты комбинированных оральных контрацептивов
Помимо предупреждения беременности комбинированные оральные контрацептивы имеют ряд положительных неконтрацептивных эффектов, что является одним из важнейших преимуществ данного метода. Большинство положительных неконтрацептивных эффектов комбинированных оральных контрацептивов является следствием подавления овуляции и устранения колебаний уровней половых гормонов в организме женщины, что иногда может быть причиной развития некоторых видов патологии. Положительные неконтрацептивные эффекты комбинированных оральных контрацептивов представлены двумя группами:
1. Лечебные эффекты - уменьшение или устранение патологических симптомов. Они обычно присутствуют у женщин как дополнительные положительные свойства комбинированных оральных контрацептивов, а также могут быть использованы самостоятельно при назначении комбинированных оральных контрацептивов с лечебными целями.
2. Защитные эффекты - снижение риска некоторых заболеваний.
1. Лечебные эффекты:
1.1. Регуляция менструального цикла. Во время 7-дневного перерыва в приеме комбинированных оральных контрацептивов имеется т.н. «кровотечение отмены», вызванное падением уровня гормонов в крови. Собственный механизм менструального цикла подавлен. Цикличность кровотечений навязана ритмом введения экзогенных гормонов: 21 день прием - 7 дней перерыв.
1.2. Устранение или уменьшение болей во время менструации. При приеме комбинированных оральных контрацептивов уменьшается выработка простагландинов в базальном слое эндометрия, снижается сократительная активность матки.
1.3. Уменьшение объема менструальной кровопотери. Происходит в результате уменьшения толщины эндометрия и недоразвития сосудов эндометрия.
1.4. Устранение овуляторных болей. Результат подавления овуляции и отсутствия разрыва фолликула.
1.5. Улучшение состояния кожи (устранение акне, повышенной секреции сальных желез). Комбинированные оральные контрацептивы подавляют продукцию ЛГ и ФСГ, а также прямо блокируют синтез стероидов в яичниках, в т.ч. и андрогенов, что и приводит к улучшению состояния кожи. Гестагены с андрогенным эффектом могут частично нивелировать это положительное влияние. Ципротерон ацетат и диеногест обладают собственным антиандрогенным эффектом, поэтому контрацептивы, их содержащие, являются препаратами выбора при акне и себорее.
1.6. Уменьшение активности хронических воспалительных заболеваний органов малого таза при приеме комбинированных оральных контрацептивов - результат подавления фолликулогенеза в яичниках и уменьшения образования тканевых медиаторов воспаления (простагландинов, интерлейкинов и др.).
2. Защитные эффекты:
2.1. Снижение риска развития инфекционных заболеваний органов малого таза. Повышение вязкости шеечной слизи при приеме комбинированных оральных контрацептивов препятствует проникновению инфекции. Снижение объема менструальной кровопотери и истончение эндометрия обуславливают отсутствие среды, способствующей росту бактерий.
2.2. Снижение риска внематочной беременности.
2.3. Снижение риска развития рака яичников и эндометрия.
2.4. Снижение риска развития доброкачественных заболеваний молочной железы.
Эти защитные эффекты имеют общий механизм благодаря подавлению овуляции и отсутствию пиковых концентраций эстрогенов, в результате чего нет избыточной эстрогенной стимуляции органов-мишеней.
Оральные чистые гестагены (мини-пили)
Альтернативой применению комбинированных оральных контрацептивов (КОК) является прием препаратов, содержащих только один гормональный компонент - чистый гестаген. Чистые гестагены показаны женщинам более старшего возраста, лактирующим (прием рекомендовано начать спустя 21-28 дней после родов), курящим и тем, кому комбинированные оральные контрацептивы по тем или иным причинам противопоказаны. Чистые гестагены не влияют на свертываемость крови или способность агрегации ее форменных элементов и являются методом выбора для женщин с гипертонией.
В настоящее время используются таблетированные чистые гестагены (мини-пили), содержащие прогестагены второго и третьего поколения. Контрацептивная надежность этих препаратов существенно ниже таковой у комбинированных оральных контрацептивов (индекс Перля составляет от 0,6 до 4%).
Критерии приемлемости (2-я редакция ВОЗ) для мини-пили практически не отличаются от таковых для комбинированных оральных контрацептивов. Однако, следует помнить, что применение мини-пили не требует ограничений при тромботическом анамнезе (варикозное расширение вен конечностей, поверхностные тромбофлебиты), ибо доказана ведущая роль эстрогенов при этом поражении, неосложненных заболеваниях желчного пузыря, курении в возрасте старше 35 лет, длительной иммобилизации и заболеваниях клапанного аппарата сердца (подострый эндокардит).
При приеме чистых гестагенов наиболее часто наблюдаемыми побочными эффектами являются нерегулярные, мажущие кровянистые выделения, а также аменорея, головные боли, внематочная беременность и масталгия. Из-за уменьшения поверхности эндометрия при длительном приеме гестагенов наблюдают аменорею и олигоменорею. В ряде случаев в первые 6 месяцев приема отмечаются ретенционные кистозные образования яичников, развивающиеся из-за задержки атрезии фолликулов; изменение, как правило, бессимптомно, обнаруживается лишь при гинекологическом обследовании и не требует лечения или прекращения приема чистых гестагенов.
Следует учитывать, что женщины с сахарным диабетом, принимающие мини-пили, нуждаются в более тщательном контроле заболевания. Прием чистых гестагенов требует увеличения дозы противодиабетических препаратов. Кроме того, доказана теоретическая опасность влияния чистых гестагенов на липидный обмен при сахарном диабете, поэтому этот вид гормональной контрацепции не рекомендован диабетикам с сосудистыми осложнениями.
Около половины женщин, принимающих мини-пили, не имеют побочных эффектов. Прием препаратов, содержащих гестагены, можно прекратить в любой день цикла. При переходе с мили пили на комбинированные оральные контрацептивы первую из блистера таблетку необходимо принять в первый день менструального кровотечения. При обратном переходе - первая таблетка мини-пили принимается на следующий день после приема последней таблетки КОК.
Эффективность мини-пили практически не снижается при одновременном применении с антибиотиками, за исключением рифампицина, который, стимулируя активность ферментов печени, способен снижать надежность этой группы контрацептивов.
Из-за особенностей состава мини-пили следует помнить, что эффективность этих препаратов снижается уже через 3-4 часа после пропуска таблетки. Если с момента пропуска таблетки прошло менее 3 часов, женщине следует как можно быстрее принять забытую таблетку. При пропуске свыше 3 часов необходимо принять пропущенную таблетку и в ближайшие 48 часов применять дополнительные методы предохранения, а после полового акта в период пропуска рекомендовать посткоитальную контрацепцию.
Парентеральные чистые гестагены
Гормональные контрацептивы продолжительного действия - в виде инъекций или имплантатов содержат большие дозы гестагенов, воздействующих на сгущение цервикальной слизи, а также подавляющих процесс овуляции.
Импланты
Для имплантационной контрацепции применяют вживляемые под кожу имплантаты. Норплант считают классическим препаратом этой группы (система из гибких силиконовых капсул небольших размеров: длиной 35 мм и диаметром 2,5 мм, выделяющих активное гормональное вещество). В системе норплант содержится 3600 мкг левоноргестрела. Однократного введения Норпланта достаточно для обеспечения противозачаточного эффекта в течение 3–5 лет. А для введения нужен всего лишь один маленький разрез кожи (естественно, в стерильных условиях).
Эти контрацептивы обладают высокоэффективным действием с быстрым восстановлением репродуктивной функции после удаления капсул.
Контрацептивная эффективность составляет 0,5–1,5 беременности на 100 женщин в год. Поэтому Норплант и считают одним из наиболее эффективных средств обратимой контрацепции продолжительного действия (3–5 лет).
Инъекционные гестагены пролонгированного действия
Данный метод заключается в введении препарата уколом в толщу мышечной ткани обеспечивает постепенное всасывание с оказанием контрацептивного эффекта.
Инъекционный контрацептив Дeпо Провера (США), мегестрон (Нидерланды), Нет-Эн (Германия) - высокоэффективные обратимые средства. Содержат гестаген, который очень медленно всасывается и циркулирует в крови, подавляя овуляцию в нескольких циклах, поэтому применяются в виде инъекций 1 раз в 3 месяца (Дeпо Провера, мегестрон) и 1 раз в 2 месяца (Нет-Эн).
При использовании указанных контрацептивов могут отсутствовать менструации: однако это не вредно для организма; может также измениться частота и продолжительность менструаций. Отрицательной стороной метода является также то, что менструации после прекращения данной контрацепции могут длительно не восстанавливаться, вплоть до 1 года, возможны межменструальные кровянистые выделения.
Указанные методы рассчитаны на длительный срок действия и рекомендуются женщинам, которые не могут или не хотят использовать другие виды контрацепции.
Внутриматочные рилизинг-системы
Внутриматочная рилизинг-система (на примере внутриматочного контрацептива «Мирена») совмещает контрацептивные и терапевтические свойства гормональных средств с достоинством внутриматочных.
Конструктивно «Мирена» представляет собой пластиковое внутриматочное средство (ВМС) Т-образной формы длиной 32 мм. В вертикальном стержне имеется резервуар в виде муфты, в котором содержится 52 мг левоноргестрела. Стенки резервуара изготовлены из полидиметилсилоксана и работают как мембрана, способная регулировать выделение левоноргестрела в полость матки со скоростью 20 мкг/сут.
Механизм контрацептивного эффекта данной системы обусловлен действием как спирали, так и гормона. Однако основной эффект связан с локальным влиянием левоноргестрела на матку, вследствие которого происходит сгущение цервикальной слизи, предотвращение пролиферации эндометрия, специфическое воздействие на эндометрий, а также на процессы имплантации без подавления овуляции.
Длительность использования подобных систем составляет 5-7 лет. По контрацептивной эффективности применение данной системы сравнима с хирургической стерилизацией, но в отличие от последней контрацептивный эффект полностью обратим. После удаления системы частота наступления беременности в течение 12 мес. составляет 79,1-96,4%.
Применение внутриматочных рилизинг-систем имеет ряд защитных эффектов. Доказано, что использование данной системы способствует уменьшению частоты воспалительных заболеваний органов малого таза. Это происходит вследствие повышения вязкости цервикальной слизи, что препятствует прохождению в полость матки патогенных микроорганизмов, а также за счет значительного уменьшения длительности и интенсивности менструального кровотечения. Отмечается уменьшение кровопотери и даже ее полное отсутствие у ряда пациенток, а также отсутствие системных побочных реакций.
Механизм действия гормональных контрацептивов
Наиболее важный механизм контрацептивного эффекта комбинированных оральных контрацептивов – подавление овуляции. Синтетические стероиды по механизму отрицательной обратной связи блокируют выброс рилизинг-гормонов гипоталамуса и гонадотропных гормонов передней доли гипофиза (фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов), тем самым выключая механизм центральной регуляции созревания яйцеклетки.
В нормальном менструальном цикле уровень эстрадиола постепенно повышается в течение всей фолликулярной фазы. В гипофизе под влиянием эстрадиола происходит накопление ФСГ и, особенно, ЛГ. В конце фолликулярной фазы уровень эстрадиола резко возрастает, что по механизму положительной обратной связи вызывает выброс обоих гонадотропинов – т.н. «эффект Холвега». Подъем ЛГ является пусковым механизмом овуляции. После овуляции, во время лютеиновой фазы, высокий уровень прогестерона по механизму отрицательной обратной связи подавляет синтез и выделение ФСГ и ЛГ. При приеме комбинированных оральных контрацептивов выработка гонадотропинов блокируется с первого дня, т. к. в крови создается высокий уровень гестагена (имитация лютеиновой фазы, «ложная беременность»). Монотонный гормональный уровень при приеме комбинированных оральных контрацептивов исключает возможность развития эффекта Холвега и овуляции (колебания уровня гормонов при приеме трехфазных комбинированных оральных контрацептивов не являются значимыми).
Кроме того, и этинилэстрадиол, и синтетические гестагены прямо угнетают фолликулогенез в яичнике. Подавление овуляции лежит в основе не только контрацептивного, но также некоторых лечебных и защитных эффектов комбинированныхоральных контрацептивов.
Помимо блокады овуляции комбинированные оральные контрацептивы вызывают сгущение шеечной слизи, что препятствует проникновению сперматозоидов в полость матки.
Во время нормального менструального цикла шеечная слизь претерпевает гормонально обусловленные изменения: в периовуляторный период под влиянием эстрогена уменьшается вязкость, увеличивается тягучесть слизи, она становится более проницаемой для сперматозоидов, под микроскопом наблюдается феномен кристаллизации. Гестагенный компонент комбинированных оральных контрацептивов препятствует этому эффекту.
Комбинированные оральные контрацептивы также вызывают изменения эндометрия, препятствующие имплантации («антинидация»). Имплантация (нидация) - внедрение и фиксация оплодотворенной яйцеклетки во внутреннюю оболочку матки (эндометрий). При приеме комбинированных оральных контрацептивов эндометрий не достигает необходимой толщины (т.к. из-за антиэстрогенного действия гестагена нет полноценной пролиферации), наблюдается ранняя и неполная секреторная трансформация. Поэтому даже если овуляция и оплодотворение произошли, яйцеклетка не может прикрепиться в эндометрии - беременность не наступает.
Благодаря тройному механизму защиты от беременности комбинированные оральные контрацептивы являются одним из самых надежных методов контрацепции.
Механизм действия чистых гестагенов заключается в сгущении цервикальной слизи, что затрудняет пассаж сперматозоидов и снижает их пенетрационную способность, а также вызывает изменения эндометрия, затрудняющие имплантацию оплодотворенной яйцеклетки. При гистологическом исследовании эндометрия можно обнаружить весьма характерные для действия чистых прогестинов (ЧП) изменения: эндометрий тонкий, с компактной стромой и отсутствием стромального отека. При применении ЧП изменение активности реснитчатого эпителия маточных труб, увеличение его моторики способны также влиять на миграционную и оплодотворяющую способность сперматозоидов и яйцеклетки; обнаружен также лютеолитический эффект в отношении желтого тела, что манифестировалось снижением экскреции прегнандиола. При назначении норэтистерона лишь у 16% женщин наблюдается полная супрессия овуляции, у 23% - торможение развития фолликула, у 21% - недостаточность лютеиновой фазы, а у 40% - нормальные овуляторные циклы (Landren В.М., Ditzerfalusy E., 1980).
Следует помнить, что максимальный эффект оральных прогестиновых контрацептивов (мини-пили) достигается спустя 3-4 часа после приема, в течение 16-19 часов наблюдается его персистенция и почти исчезает через 24 часа.
Экстренная контрацепция
Экстренная контрацепция — метод предупреждения беременности после незащищённого полового акта, когда требуется немедленная защита от нежелательной беременности после случайного полового акта, при разрыве презерватива, изнасиловании и т.д.
Механизм экстренной контрацепции заключается в подавлении или задержке овуляции, нарушении процесса оплодотворения, транспорта яйцеклетки и имплантации бластоцисты. Как известно, имплантация последней в слизистую оболочку матки начинается приблизительно через 5 дней после оплодотворения и заканчивается через неделю после него. После завершения процесса имплантации методы экстренной контрацепции уже неэффективны. Эффект возможен при применении её в течение первых 24–72 ч после незащищённого полового контакта.
В этих и подобных случаях экстренную контрацепцию можно рассматривать как реальную альтернативу аборту. Вместе с тем её нельзя рассматривать как регулярный метод предупреждения незапланированной беременности. Экстренную контрацепцию называют ещё посткоитальной, или аварийной, контрацепцией.
В настоящее время для экстренной контрацепции используют:
• КОК;
• прогестагены;
• медьсодержащие ВМК.
Метод Юзпе (КОК)
К методу экстренной контрацепции с помощью КОК относят метод Юзпе, который был разработан в 1977 г. Yuzpe и Lancee. Он заключается в двукратном приёме 100 мкг этинилэстрадиола и 0,5 мг левоноргестрела. Первую дозу необходимо принять в течение 72 ч после незащищённого полового акта. Вторую — через 12 ч после первой дозы.
С целью экстренной контрацепции можно использовать практически все современные КОК, используя их в соответствующих дозах.
Метод заключается в двукратном приёме (с 12-часовым интервалом) дозы таблеток, в которой будет содержаться 100 мкг эстрадиола и соответствующего прогестина, не позднее 72 часов после незащищенного полового акта. Метод хорош тем, что можно использовать практически любой КОК, так как в качестве эстрогенного компонента используется исключительно этинилэстрадиол, при этом число таблеток зависит от их состава, например, 20 мкг этинилэстрадиола - 5 таблеток, 25 мкг этинилэстрадиола- 4 таблетки, 35 мкг этинилэстрадиола – 3 таблетки, и т.д.; через 12 часов повторить приём выбранного препарата в той же дозе. Ряд сравнительных исследований ВОЗ показал большее количество побочных эффектов и меньшую эффективность при применении метода Юзпе чем при применении таблеток, содержащих только прогестин.
Противопоказаниями к применению метода — беременность, а также состояния, при которых противопоказаны эстрогены (тромбоэмболии в анамнезе, тяжёлые заболевания печени, кровотечения неясной этиологии, рак молочных желёз и эндометрия). Основные побочные эффекты: тошнота (51%), рвота (19%), масталгия, кровотечение.
Экстренная контрацепция прогестагенами
В качестве прогестагенной экстренной контрацепции используют специальные препараты «Постинор», содержащий в одной таблетке 0,75 мг левоноргестрела, и «Эскапел», содержащий в одной таблетке 1,5 мг левоноргестрела. Используют 2 таблетки «Постинора»: первую таблетку необходимо принять в течение 48 ч после незащищённого полового акта, вторую — через 12 ч. «Эскапел» содержащим 1,5 мг левоноргестрела рекомендуют принимать однократно не позднее 72 ч после незащищённого полового акта.
Экстренная контрацепция с помощью медьсодержащих внутриматочных средств
С этой целью ВМК вводят в матку в течение 5 дней после незащищённого полового акта. Данный метод не показан нерожавшим женщинам, а также пациенткам с высоким риском развития воспалительных заболеваний половых органов, в первую очередь ИППП, повышенный риск которых возникает при наличии большого числа половых партнёров и случайных половых связей. Эффективность данного метода — одна беременность на 5000 случаев использования.
Среди различных методов предупреждения нежелательной беременности внутриматочная контрацепция (ВМК) является одним из самых распространенных. По данным ВОЗ, в настоящее время более 60 млн женщин в мире используют внутриматочные средства (ВМС), которые уступают по популярности только оральным гормональным контрацептивам. Столь высокая популярность данного вида контрацепции обусловлена высокой эффективностью, отсутствием системного влияния на организм женщины, быстрым восстановлением фертильности после извлечения спирали, и, что немаловажно, доступностью для любых социальных групп, отсутствием связи с половым актом и необходимости ежедневного контроля за применением, что необходимо при приеме оральных контрацептивов.
В 1909 г., немецкий гинеколог Richter предложил с целью кон-трацепции вводить в полость матки 2-3 шелковые нити, скрученные в кольцо. В 1960 г., когда благодаря применению в медицинской практике инертной и гибкой пластмассы были созданы полиэтиленовые внутриматочные спирали (ВМС) типа петли Липпса, ВМК стала применяться достаточно широко. На сегодняшний день существует несколько теорий механизма контрацептивного действия ВМС: теория абортивного действия; ускоренной перистальтики; асептического воспаления; сперматоксического действия; энзимных нарушений в эндометрии.
В настоящее время создано более 50 видов ВМС из пластмассы и металла, которые отличаются друг от друга по жесткости, форме и размерам. Различают три поколения ВМС:
1. Инертные ВМС - относятся к первому поколению, наибольшее распространение получил контрацептив из полиэтилена в виде латинской буквы S - петля Липпса.
2. Медьсодержащие ВМС - принадлежат ко второму поколению, главным преимуществом медьсодержащих ВМС, по сравнению с инертными, явились значительное повышение эффективности, лучшая переносимость, простота введения и удаления; современные внутриматочные контрацептивы могут использоваться до 5-10 и более лет.
3. Гормонсодержащие ВМС - относятся к третьему поколению. Предпосылкой для создания нового вида ВМС послужило стремление комбинировать преимущества двух видов контрацепции - гормональной и внутриматочной, уменьшив недостатки каждого из них; к этому виду спиралей относится, упоминавшаяся ранее система «Мирена», которая представляет собой Т-образную спираль, ножка наполнена левоноргестрелом; эти спирали оказывают прямое локальное действие на эндометрий, маточные трубы и слизистую оболочку шейки матки; преимуществом этого вида спиралей является уменьшение гиперполименореи, снижение частоты воспалительных заболеваний гениталий.
ВМС обычно вводят на 4-6-й день менструального цикла. В этот период цервикальный канал приоткрыт, что облегчает проведение про-цедуры. Кроме того, в это время женщина может быть уверена в отсутствии беременности. ВМС может быть введено непосредственно после аборта, а также в послеродовом периоде. Основной недостаток введения ВМС в это время - относительно высокая частота экспульсий в течение первых нескольких недель. Поэтому лучше производить введение ВМС через 6 недель после родов.
ВМК - обратимый метод контрацепции, который имеет ряд преимуществ:
• использование ВМС не связано с вмешательством в обычную жизнь женщины;
• после введения обычно необходимы лишь минимальная медицинская помощь и наблюдение;
• ВМС являются возможным видом контрацепции для женщин старшего возраста, особенно в тех случаях, когда противопоказана гормональная контрацепция;
• ВМС могут быть использованы в период кормления грудью;
• возможность длительного применения (от 5 до 10, и даже более лет);
• экономический фактор: в целом ежегодные расходы, связанные с использованием ВМС, относительно невелики как для женщин, так и для программ планирования семьи.
У женщин, использующих ВМС, генеративная функция не нарушается. Беременность наступает после извлечения ВМС в течение года у 90% (соответствует естественному уровню фертильности).
К ранним осложнениям и побочным реакциям, которые могут про-являться после введения ВМС, относятся: дискомфорт в нижних отде¬лах живота, боли в пояснице, схваткообразные боли внизу живота, кро-вянистые выделения.
Экспульсии (выпадение ВМС). В большинстве случаев экспульсии возникают в течение первых нескольких недель после введения, чаще наблюдаются у молодых, нерожавших женщин.
Наиболее частое осложнение - изменение характера кровотечений, различают три вида: 1) увеличение объема менструальной крови; 2) более продолжительный период менструации; 3) межменструальные кровянистые выделения.
Широкомасштабные исследования последних лет свидетельствуют о низком уровне воспалительных заболеваний органов малого таза при применении современных ВМС (частота воспалительных заболеваний органов малого таза составляет 1,58/100 женщин-лет). Активная и беспорядочная половая жизнь существенно повышает риск возникновения этих заболеваний.
Перфорация матки относится к наиболее редким (1:5000), но серь-езным осложнениям.
В заключение следует еще раз подчеркнуть, что ВМС является оп-тимальным средством контрацепции для здоровых рожавших женщин, имеющих постоянного партнера и не страдающих какими-либо воспа-лительными заболеваниями гениталий.
Барьерные методы являются традиционными и наиболее древними. В первой половине XX столетия различные формы барьерных методов были единственными контрацептивными средствами. Появление более эффективных способов контрацепции за последние 20 лет значительно снизило популярность барьерных методов. Однако осложнения, которые могут возникать при применении более современных методов контрацепции, противопоказания к использованию, а также значительная распространенность заболеваний, передаваемых половым путем, заставляют совершенствовать барьерные методы контрацепции.
Различают женские и мужские барьерные средства. Принцип действия барьерных контрацептивов заключаются в блокировании проникновения спермы в шеечную слизь. Преимущества барьерных методов контрацепции следующие: они применяются и действуют только местно, не вызывая системных изменений; имеют небольшое число побочных эффектов; в значительной степени предохраняют от болезней, передающихся половым путем; практически не имеют противопоказаний для применения; не требуют привлечения высококвалифицированного медицинского персонала.
Недостатки барьерных методов: меньшая эффективность по срав-нению с большинством оральных контрацептивов и внутриматочных средств; у некоторых пациентов использование невозможно вследствие аллергии на резину, латекс или полиуретан; для их успешного применения требуется постоянное внимание; употребление требует выполнения определенных манипуляций на гениталиях; большая часть барьерных контрацептивов применяется во время или непосредственно перед половым актом.
Влагалищная диафрагма, или влагалищный пессарий. Применяется с целью контрацепции изолированно или в сочетании с спермицидами. Частота наступления беременности при использовании диафрагмы в сочетании со спермицидами составляет 2 беременности в год на 100 женщин, использующих этот метод в течение года регулярно и правильно, и 10 беременностей в год на 100 женщин, не прошедших консультирование.
Шеечные колпачки - три типа цервикальных колпачков (церви- кальный колпачок Прентифа, Вимуля, Думаса), изготовляемых из латексной резины. Установленный колпачок закрывает шейку матки, своды и верхнюю часть влагалища и удерживается на месте стенками влагалища, а не за счет сцепления с шейкой матки.
Контрацептивная губка. Медицинская полиуретановая губка представляет собой мягкую сплющенную сферу с углублением на одной стороне, предназначенным для установки над шейкой матки, и нейлоновой петлей на другой стороне, помогающей извлекать данное средство. Губка содержит спермицид и выполняет функцию барьера над шейкой матки, носителя спермицида и резервуара эякулята. Губку вводят за сутки до полового акта и оставляют во влагалище на 30 часов.
Презерватив - единственное противозачаточное средство, применяемое мужчинами. Распространенность данного метода составляет 20-30%. Теоретическая эффективность составляет 3 беременности на 100 женщин-лет, клиническая эффективность - 15-20 беременностей на 100 женщин-лет.
Презерватив представляет собой мешотчатое образование из латекса, толщиной около 1 мм, в результате чего обеспечивается возможность увеличения презерватива в зависимости от размеров полового члена. До начала использования он должен храниться в герметичной фабричной упаковке во избежание изменения его влажности и бактериального обсеменения. Непосредственно перед применением упаковка презерватива вскрывается. При этом нельзя пользоваться ножницами, ногтями, так как это может привести к повреждению презерватива.
Мужской презерватив надевается на возбужденный половой член. Важно оставить в нем небольшое количество воздуха около головки, что препятствует разрыву презерватива, когда в дальнейшем здесь соберется сперма.
Женский презерватив специальным образом вставляется в родовые пути женщины. К каждому презервативу прилагается подробная инструкция, учитывающая конструкцию презерватива конкретного производителя.
По окончании полового акта необходимо удалить презерватив и убедиться в его целостности. Если целостность презерватива нарушена, то для профилактики нежелательной беременности необходимо использование средств экстренной контрацепции. Для профилактики инфекций, передаваемых половым путем, особенно при контакте со случайным партнером, желательна консультация врача и обследование.
Недостатки презерватива: возможно снижение сексуального ощущения у одного или обоих партнеров; необходимость применения в оп-ределенной стадии полового акта; возможно появление аллергии к латексной резине или к смазке; возможен разрыв презерватива.
Преимущества презерватива: метод прост в употреблении; применяется непосредственно перед половым актом; предохраняет от заражения заболеваниями, передающимися половым путем, и ВИЧ-инфекции.
Достижения в области контрацепции позволили снизить риск воз-никновения нежелательной беременности. В последнее десятилетие все большее внимание уделяется проблеме ИППП, особенно когда стало ясно, что СПИД - не «привилегия» особых групп населения. Если при сексуальном контакте контрацепция не применялась, то остаются два выхода - посткоитальная контрацепция или прерывание беременности. Именно поэтому презерватив должен применяться не только как метод контрацепции, но и как эффективный метод защиты от инфекций, передающихся половым путем, в том числе и СПИДа.
Механизм действия спермицидов заключается в инактивации спермы и препятствии проникновения ее в матку. Основным требованием, предъявляемым к спермицидам, является способность разрушать сперматозоиды за несколько секунд. Спермициды выпускаются в виде кремов, желе, пенных аэрозолей, таящих свечей, пенящихся свечей и таблеток. Некоторые женщины до сих пор применяют с целью контрацепции спринцевания после полового акта растворами, обладающими спермицидным действием, уксусной, борной или молочной кислотой, лимонного сока. Учитывая данные о том, что через 90 секунд после полового акта в маточных трубах определяются сперматозоиды, спринцевания нельзя считать надежным методом контрацепции.
Современные спермициды состоят из спермоубивающего вещества и носителя. Активным ингредиентом спермицидов являются сильнодействующие сурфактанты, разрушающие клеточную мембрану сперматозоидов (ноноксинол-9 (Делфин, Контрацентол)) и хлорид бензалкониум (Фарматекс). Препараты могут использоваться с презервативами, диафрагмой, колпачками и самостоятельно. Спермициды вводят в верхнюю часть влагалища за 10-15 мин до полового акта. Для одного полового акта достаточно однократного использования препарата. При каждом последующем половом акте необходимо дополнительное введение. Преимущества спермицидов: простота применения; обеспечение определенной степени защиты от некоторых заболеваний, передающихся половым путем; они являются простыми запасными средствами в первом цикле приема оральных контрацептивов.
Недостатками метода являются ограниченный период эффективности и необходимость некоторых манипуляций на половых органах. Частота неудач изолированного использования спермицидов колеблется от 3 до 5 беременностей на 100 женщин в год при правильном применении данного метода. В среднем же она составляет около 16 беременностей на 100 женщин-лет.
Естественные методы планирования семьи (ритмический, биологический метод, метод определения фертильности или календарный, метод лактационной аминореи) основаны на периодическом воздержании от половой жизни в периовуляторные дни. По определению ВОЗ, метод контроля фертильности является способом планирования или предотвращения беременности с помощью определения фертильных дней менструального цикла, в период которых женщина полагается на периодическую абстиненцию, или другие методы предохранения от беременности. Несмотря на значительный прогресс методологических возможностей, ценность тестов функциональной диагностики для определения функционального состояния репродуктивной системы, которые являются доступными и легко выполнимыми, не потеряла своей актуальности. В настоящее время применяют четыре метода контроля фертильности: календарный, или ритмический, температурный, симптотермальный и метод цервикальной слизи.
Календарный (ритмический) метод основан на том, что овуляция развивается за 14 дней до начала менструации (при 28-дневном мен-струальном цикле), длительность жизнеспособности сперматозоидов в организме женщины составляет приблизительно 7 дней и яйцеклетки после овуляции - обычно 24 часа. Эффективность метода составляет 14,4-47,0 беременностей на 100 женщин-лет, но он неэффективен при нерегулярном менструальном цикле.
Температурный метод основан на определении времени подъема базальной температуры путем ежедневного ее измерения. Подъем температуры тела обусловлен влиянием прогестерона на терморегуляторные структуры в ЦНС. Фертильным считается период от начала менструального цикла до тех пор, пока базальная температура будет повышена в течение трех последовательных дней. Необходимость ежедневного измерения температуры и период длительного воздержания ограничивает распространенность метода. Эффективность составляет 0,3-6,6 на 100 женщин-лет
Эстрогенным компонентом комбинированных оральных контрацептивов является этинилэстрадиол (ЕЕ), гестагенным компонентом - различные синтетические гестагены (прогестагены).
Комбинированная оральная контрацепция обладает следующими преимуществами:
• высокая надежность. Индекс Перля 0,03-0,1,
• обратимость,
• наличие положительных неконтрацептивных эффектов.
В зависимости от схемы комбинации эстрогена и гестагена комбинированные оральные контрацептивы подразделяются на следующие группы:
1. Монофазные комбинированные оральные контрацептивы содержат неизменную дозу эстрогена и гестагена в каждой таблетке (в соответствии с рекомендациями ВОЗ (2000) первичное назначение комбинированных оральных контрацептивов следует начинать с низкодозированных монофазных оральных контрацептивов).
2. Двухфазные комбинированные оральные контрацептивы содержат одинаковую дозу эстрогена во всех таблетках, доза гестагена в первых 11 таблетках минимальна, а в следующих 10 таблетках более высокая.
3. Трехфазные комбинированные оральные контрацептивы имитируют колебания гормонов в нормальном менструальном цикле: первые 6 таблеток содержат низкие дозы эстрогена и гестагена, в следующих 5 (или 6, в зависимости от препарата) таблетках дозы эстрогена и гестагена повышаются, и в последних 11 (или 10) доза гестагена вновь повышается, а доза эстрогена возвращается к исходной. Суммарная доза эстрогена в трехфазном препарате несколько выше, чем в монофазном, а суммарная доза гестагена примерно в полтора раза ниже.
Трехфазные комбинированные оральные контрацептивы не являются препаратами первого выбора и назначаются в случае, если при использовании монофазного орального контрацептива наблюдается:
• плохой контроль цикла;
• сухость влагалища;
• снижение либидо.
Иногда трехфазные оральные контрацептивы назначаются женщинам с признаками недостаточной эстрогенизации (дефицита эндогенных эстрогенов).
По дозе эстрогенного компонента контрацептивы делят на:
• микродозированные (содержание этинилэстрадиола <30 мкг);
• низкодозированные (содержание этинилэстрадиола 30-35 мкг);
• высокодозированные (содержание этинилэстрадиола >35 мкг).
Парентеральные комбинированные гормональные контрацептивы
С появлением целого арсенала низкодозированных и микродозированных комбинированных оральных контрацептивов с новыми высокоселективными гестагенами, удалось практически исключить осложнения и значительно снизить риск побочных реакций. Однако это не устранило недостатки, присущие всем пероральным препаратам: необходимость ежедневного приема, что требует высокой мотивации поведения; колебание уровня гормонов на протяжении суток; метаболизм в желудочно-кишечном тракте; эффект первичного прохождения через печень и др. Это явилось предпосылкой к созданию других пролонгированных методов гормональной контрацепции, которые были бы лишены указанных недостатков.
Преимуществами гормональных рилизинг-систем являются: длительная контрацепция, выделение гормонов по биологическому градиенту, точность дозирования, отсутствие колебаний уровня гормонов на протяжении контрацепции, отсутствие необходимости ежедневного самоконтроля за приемом таблеток наряду с различными путями введения препаратов.
Эстроген-гестагеннные гормональные рилизинг-системы подразделяются на следующие группы:
• внутривлагалищные кольца;
• накожные (пластырь).
Действующим веществом влагалищных и накожных рилизинг-систем являются эстроген-гестагенные соединения (комбинированный метод).
Одним из преимуществ влагалищной рилизинг-системы по сравнению с пероральным приемом является отсутствие эффекта первичного прохождения через печень, что снижает вероятность системного действия и риск развития побочных реакций, отсутствие суточного колебания уровня гормонов также способствует снижению частоты побочных реакций и повышает приемлемость метода. Следует отметить, что анатомо-физиологические особенности влагалища создают благоприятные условия для вагинального пути введения различных лекарственных препаратов. Богатое кровоснабжение, иннервация и большая эпителиальная поверхность делают влагалищный путь весьма перспективным и для применения контрацептивных гормонов.
Первые попытки создания контрацептивных влагалищных колец были предприняты еще в начале 1970-х гг. На протяжении последующих 20 лет было создано несколько типов колец с различным содержанием эстрогенного и гестагенного компонентов, но они имели ряд недостатков, снижающих их приемлемость. Только в начале 1990-х гг. было создано и успешно внедрено в клиническую практику влагалищное кольцо «Нова-Ринг», которое соответствует основным требованиям эффективности, безопасности и приемлемости. Данная внутривлагалищная рилизинг-система представляет собой гибкое прозрачное кольцо диаметром 54 мм, толщиной в сечении 4 мм. Каждое кольцо содержит 2,7 мг этинилэстрадиола и 11,7 мг этоногестрела. По биологическому градиенту путем диффузии из кольца во влагалище ежедневно выделяется 15 мкг этинилэстрадиола и 120 мкг этоногестрела.
По суточному выделению эстрогенного компонента данная система соответствует микродозированным оральным контрацептивам, по составу относится к комбинированной гормональной контрацепции.
Каждое кольцо предназначено для применения в течение 1 менструального цикла, включающего 3 недели его применения и 1 неделю перерыва.
Внутривлагалищное кольцо легко вводится и извлекается самой женщиной. Эластичность и мягкость кольца позволяют расположить его во влагалище соответственно индивидуальным контурам тела женщины. При правильном введении кольца женщина его не ощущает, так как средняя и верхняя трети влагалища более объемные, чем нижняя, а ввиду автономной иннервации тактильная чувствительность этих участков влагалища значительно снижена. Большинство партнеров не чувствуют кольцо при интимной близости, а те, кто чувствует, не испытывают каких-либо неприятных ощущений при половом контакте.
Трансдермальная контрацептивная система работает по тому же принципу, что и кольцо. Данная система представляют собой тонкий пластырь. Площадь контакта пластыря с кожей (на примере пластыря ЕВРА) равна 20 см2. Каждый пластырь содержит 600 мкг этинилэстрадиола и 6 мг норэльгестромина. В течение 24 ч система выделяет в кровь 150 мкг гестагенного и 20 мкг эстрогенного компонента. По суточному выделению гормонов пластырь соответствует микродозированным оральным контрацептивам. Норэльгестромин — это высокоселективный гестаген последнего поколения, является биологически активным метаболитом норгестимата. Так же, как и норгестимат, норэльгестромин обладает высокой гестагенной активностью, эффективно подавляет овуляцию, повышает вязкость шеечной слизи.
Пластырь используется в течение 1 недели (7 дней), а затем меняется (за один менструальный цикл используется 3 пластыря). В дальнейшем следует сделать 7-дневный перерыв, в течение которого наступает менструальноподобная реакция.
Механизм контрацептивного действия обусловлен подавлением овуляции и повышением вязкости шеечной слизи. Контрацептив подавляет овуляцию так же эффективно, как и комбинированные оральные препараты.
Эффективность трансдермальной системы не зависит от места аппликации пластыря (живот, ягодицы, верхняя часть руки или торс) и таких условий, как повышенная температура окружающей среды, влажность, физические нагрузки, погружение в холодную воду.
Результаты клинических исследований подтвердили не только высокую контрацептивную эффективность и приемлемость пластыря, но и хороший контроль цикла в процессе контрацепции, отсутствие отрицательного влияния на артериальное давление, массу тела, гемостаз.
Частота неэффективности метода составила от 0,4 до 0,6%, что является очень низким показателем.
Адгезивные свойства трансдермального пластыря изучены в трех клинических исследованиях: 3319 женщин использовали его на протяжении 13 мес. Частота преждевременной замены пластыря составила 4,7%: по причине полного отторжения — 1,8%, частичного — 2,9%. Заменить 1,7% пластырей пришлось в связи с отклеиванием из-за воздействия повышенной температуры окружающей среды и 2,6% — из-за повышенной влажности. Только 1 из 87 пластырей при воздействии интенсивных физических нагрузок полностью отторгся.
Клинические исследования, проведенные в США (1785 женщин в 76 центрах), показали, что возраст женщины не влияет на приемлемость трансдермальных пластырей. Все женщины, которые использовали пластыри, применяли их правильно. Приемлемость трансдермальных пла-стырей по сравнению с оральными контрацептивами значительно выше, так как частота правильного использования исследования значительно различалась в зависимости от возраста женщины.
Преимуществами рилизинг-систем являются:
• выделение малых доз гормонов;
• отсутствие суточных колебаний экскреции гормонов;
• отсутствие эффекта первичного прохождения через печень и желудочно-кишечный тракт;
• неинвазивность метода (влагалищный, накожный);
• быстрое восстановление фертильности после отмены;
• низкая частота побочных реакций;
• лечебный эффект;
• удобство применения.
Именно эти преимущества, согласно мнению большинства исследователей, позволяют считать, что гормональные рилизинг-системы станут наиболее перспективными методами контрацепции в XXI в.
Положительные неконтрацептивные эффекты комбинированных оральных контрацептивов
Помимо предупреждения беременности комбинированные оральные контрацептивы имеют ряд положительных неконтрацептивных эффектов, что является одним из важнейших преимуществ данного метода. Большинство положительных неконтрацептивных эффектов комбинированных оральных контрацептивов является следствием подавления овуляции и устранения колебаний уровней половых гормонов в организме женщины, что иногда может быть причиной развития некоторых видов патологии. Положительные неконтрацептивные эффекты комбинированных оральных контрацептивов представлены двумя группами:
1. Лечебные эффекты - уменьшение или устранение патологических симптомов. Они обычно присутствуют у женщин как дополнительные положительные свойства комбинированных оральных контрацептивов, а также могут быть использованы самостоятельно при назначении комбинированных оральных контрацептивов с лечебными целями.
2. Защитные эффекты - снижение риска некоторых заболеваний.
1. Лечебные эффекты:
1.1. Регуляция менструального цикла. Во время 7-дневного перерыва в приеме комбинированных оральных контрацептивов имеется т.н. «кровотечение отмены», вызванное падением уровня гормонов в крови. Собственный механизм менструального цикла подавлен. Цикличность кровотечений навязана ритмом введения экзогенных гормонов: 21 день прием - 7 дней перерыв.
1.2. Устранение или уменьшение болей во время менструации. При приеме комбинированных оральных контрацептивов уменьшается выработка простагландинов в базальном слое эндометрия, снижается сократительная активность матки.
1.3. Уменьшение объема менструальной кровопотери. Происходит в результате уменьшения толщины эндометрия и недоразвития сосудов эндометрия.
1.4. Устранение овуляторных болей. Результат подавления овуляции и отсутствия разрыва фолликула.
1.5. Улучшение состояния кожи (устранение акне, повышенной секреции сальных желез). Комбинированные оральные контрацептивы подавляют продукцию ЛГ и ФСГ, а также прямо блокируют синтез стероидов в яичниках, в т.ч. и андрогенов, что и приводит к улучшению состояния кожи. Гестагены с андрогенным эффектом могут частично нивелировать это положительное влияние. Ципротерон ацетат и диеногест обладают собственным антиандрогенным эффектом, поэтому контрацептивы, их содержащие, являются препаратами выбора при акне и себорее.
1.6. Уменьшение активности хронических воспалительных заболеваний органов малого таза при приеме комбинированных оральных контрацептивов - результат подавления фолликулогенеза в яичниках и уменьшения образования тканевых медиаторов воспаления (простагландинов, интерлейкинов и др.).
2. Защитные эффекты:
2.1. Снижение риска развития инфекционных заболеваний органов малого таза. Повышение вязкости шеечной слизи при приеме комбинированных оральных контрацептивов препятствует проникновению инфекции. Снижение объема менструальной кровопотери и истончение эндометрия обуславливают отсутствие среды, способствующей росту бактерий.
2.2. Снижение риска внематочной беременности.
2.3. Снижение риска развития рака яичников и эндометрия.
2.4. Снижение риска развития доброкачественных заболеваний молочной железы.
Эти защитные эффекты имеют общий механизм благодаря подавлению овуляции и отсутствию пиковых концентраций эстрогенов, в результате чего нет избыточной эстрогенной стимуляции органов-мишеней.
Оральные чистые гестагены (мини-пили)
Альтернативой применению комбинированных оральных контрацептивов (КОК) является прием препаратов, содержащих только один гормональный компонент - чистый гестаген. Чистые гестагены показаны женщинам более старшего возраста, лактирующим (прием рекомендовано начать спустя 21-28 дней после родов), курящим и тем, кому комбинированные оральные контрацептивы по тем или иным причинам противопоказаны. Чистые гестагены не влияют на свертываемость крови или способность агрегации ее форменных элементов и являются методом выбора для женщин с гипертонией.
В настоящее время используются таблетированные чистые гестагены (мини-пили), содержащие прогестагены второго и третьего поколения. Контрацептивная надежность этих препаратов существенно ниже таковой у комбинированных оральных контрацептивов (индекс Перля составляет от 0,6 до 4%).
Критерии приемлемости (2-я редакция ВОЗ) для мини-пили практически не отличаются от таковых для комбинированных оральных контрацептивов. Однако, следует помнить, что применение мини-пили не требует ограничений при тромботическом анамнезе (варикозное расширение вен конечностей, поверхностные тромбофлебиты), ибо доказана ведущая роль эстрогенов при этом поражении, неосложненных заболеваниях желчного пузыря, курении в возрасте старше 35 лет, длительной иммобилизации и заболеваниях клапанного аппарата сердца (подострый эндокардит).
При приеме чистых гестагенов наиболее часто наблюдаемыми побочными эффектами являются нерегулярные, мажущие кровянистые выделения, а также аменорея, головные боли, внематочная беременность и масталгия. Из-за уменьшения поверхности эндометрия при длительном приеме гестагенов наблюдают аменорею и олигоменорею. В ряде случаев в первые 6 месяцев приема отмечаются ретенционные кистозные образования яичников, развивающиеся из-за задержки атрезии фолликулов; изменение, как правило, бессимптомно, обнаруживается лишь при гинекологическом обследовании и не требует лечения или прекращения приема чистых гестагенов.
Следует учитывать, что женщины с сахарным диабетом, принимающие мини-пили, нуждаются в более тщательном контроле заболевания. Прием чистых гестагенов требует увеличения дозы противодиабетических препаратов. Кроме того, доказана теоретическая опасность влияния чистых гестагенов на липидный обмен при сахарном диабете, поэтому этот вид гормональной контрацепции не рекомендован диабетикам с сосудистыми осложнениями.
Около половины женщин, принимающих мини-пили, не имеют побочных эффектов. Прием препаратов, содержащих гестагены, можно прекратить в любой день цикла. При переходе с мили пили на комбинированные оральные контрацептивы первую из блистера таблетку необходимо принять в первый день менструального кровотечения. При обратном переходе - первая таблетка мини-пили принимается на следующий день после приема последней таблетки КОК.
Эффективность мини-пили практически не снижается при одновременном применении с антибиотиками, за исключением рифампицина, который, стимулируя активность ферментов печени, способен снижать надежность этой группы контрацептивов.
Из-за особенностей состава мини-пили следует помнить, что эффективность этих препаратов снижается уже через 3-4 часа после пропуска таблетки. Если с момента пропуска таблетки прошло менее 3 часов, женщине следует как можно быстрее принять забытую таблетку. При пропуске свыше 3 часов необходимо принять пропущенную таблетку и в ближайшие 48 часов применять дополнительные методы предохранения, а после полового акта в период пропуска рекомендовать посткоитальную контрацепцию.
Парентеральные чистые гестагены
Гормональные контрацептивы продолжительного действия - в виде инъекций или имплантатов содержат большие дозы гестагенов, воздействующих на сгущение цервикальной слизи, а также подавляющих процесс овуляции.
Импланты
Для имплантационной контрацепции применяют вживляемые под кожу имплантаты. Норплант считают классическим препаратом этой группы (система из гибких силиконовых капсул небольших размеров: длиной 35 мм и диаметром 2,5 мм, выделяющих активное гормональное вещество). В системе норплант содержится 3600 мкг левоноргестрела. Однократного введения Норпланта достаточно для обеспечения противозачаточного эффекта в течение 3–5 лет. А для введения нужен всего лишь один маленький разрез кожи (естественно, в стерильных условиях).
Эти контрацептивы обладают высокоэффективным действием с быстрым восстановлением репродуктивной функции после удаления капсул.
Контрацептивная эффективность составляет 0,5–1,5 беременности на 100 женщин в год. Поэтому Норплант и считают одним из наиболее эффективных средств обратимой контрацепции продолжительного действия (3–5 лет).
Инъекционные гестагены пролонгированного действия
Данный метод заключается в введении препарата уколом в толщу мышечной ткани обеспечивает постепенное всасывание с оказанием контрацептивного эффекта.
Инъекционный контрацептив Дeпо Провера (США), мегестрон (Нидерланды), Нет-Эн (Германия) - высокоэффективные обратимые средства. Содержат гестаген, который очень медленно всасывается и циркулирует в крови, подавляя овуляцию в нескольких циклах, поэтому применяются в виде инъекций 1 раз в 3 месяца (Дeпо Провера, мегестрон) и 1 раз в 2 месяца (Нет-Эн).
При использовании указанных контрацептивов могут отсутствовать менструации: однако это не вредно для организма; может также измениться частота и продолжительность менструаций. Отрицательной стороной метода является также то, что менструации после прекращения данной контрацепции могут длительно не восстанавливаться, вплоть до 1 года, возможны межменструальные кровянистые выделения.
Указанные методы рассчитаны на длительный срок действия и рекомендуются женщинам, которые не могут или не хотят использовать другие виды контрацепции.
Внутриматочные рилизинг-системы
Внутриматочная рилизинг-система (на примере внутриматочного контрацептива «Мирена») совмещает контрацептивные и терапевтические свойства гормональных средств с достоинством внутриматочных.
Конструктивно «Мирена» представляет собой пластиковое внутриматочное средство (ВМС) Т-образной формы длиной 32 мм. В вертикальном стержне имеется резервуар в виде муфты, в котором содержится 52 мг левоноргестрела. Стенки резервуара изготовлены из полидиметилсилоксана и работают как мембрана, способная регулировать выделение левоноргестрела в полость матки со скоростью 20 мкг/сут.
Механизм контрацептивного эффекта данной системы обусловлен действием как спирали, так и гормона. Однако основной эффект связан с локальным влиянием левоноргестрела на матку, вследствие которого происходит сгущение цервикальной слизи, предотвращение пролиферации эндометрия, специфическое воздействие на эндометрий, а также на процессы имплантации без подавления овуляции.
Длительность использования подобных систем составляет 5-7 лет. По контрацептивной эффективности применение данной системы сравнима с хирургической стерилизацией, но в отличие от последней контрацептивный эффект полностью обратим. После удаления системы частота наступления беременности в течение 12 мес. составляет 79,1-96,4%.
Применение внутриматочных рилизинг-систем имеет ряд защитных эффектов. Доказано, что использование данной системы способствует уменьшению частоты воспалительных заболеваний органов малого таза. Это происходит вследствие повышения вязкости цервикальной слизи, что препятствует прохождению в полость матки патогенных микроорганизмов, а также за счет значительного уменьшения длительности и интенсивности менструального кровотечения. Отмечается уменьшение кровопотери и даже ее полное отсутствие у ряда пациенток, а также отсутствие системных побочных реакций.
Механизм действия гормональных контрацептивов
Наиболее важный механизм контрацептивного эффекта комбинированных оральных контрацептивов – подавление овуляции. Синтетические стероиды по механизму отрицательной обратной связи блокируют выброс рилизинг-гормонов гипоталамуса и гонадотропных гормонов передней доли гипофиза (фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов), тем самым выключая механизм центральной регуляции созревания яйцеклетки.
В нормальном менструальном цикле уровень эстрадиола постепенно повышается в течение всей фолликулярной фазы. В гипофизе под влиянием эстрадиола происходит накопление ФСГ и, особенно, ЛГ. В конце фолликулярной фазы уровень эстрадиола резко возрастает, что по механизму положительной обратной связи вызывает выброс обоих гонадотропинов – т.н. «эффект Холвега». Подъем ЛГ является пусковым механизмом овуляции. После овуляции, во время лютеиновой фазы, высокий уровень прогестерона по механизму отрицательной обратной связи подавляет синтез и выделение ФСГ и ЛГ. При приеме комбинированных оральных контрацептивов выработка гонадотропинов блокируется с первого дня, т. к. в крови создается высокий уровень гестагена (имитация лютеиновой фазы, «ложная беременность»). Монотонный гормональный уровень при приеме комбинированных оральных контрацептивов исключает возможность развития эффекта Холвега и овуляции (колебания уровня гормонов при приеме трехфазных комбинированных оральных контрацептивов не являются значимыми).
Кроме того, и этинилэстрадиол, и синтетические гестагены прямо угнетают фолликулогенез в яичнике. Подавление овуляции лежит в основе не только контрацептивного, но также некоторых лечебных и защитных эффектов комбинированныхоральных контрацептивов.
Помимо блокады овуляции комбинированные оральные контрацептивы вызывают сгущение шеечной слизи, что препятствует проникновению сперматозоидов в полость матки.
Во время нормального менструального цикла шеечная слизь претерпевает гормонально обусловленные изменения: в периовуляторный период под влиянием эстрогена уменьшается вязкость, увеличивается тягучесть слизи, она становится более проницаемой для сперматозоидов, под микроскопом наблюдается феномен кристаллизации. Гестагенный компонент комбинированных оральных контрацептивов препятствует этому эффекту.
Комбинированные оральные контрацептивы также вызывают изменения эндометрия, препятствующие имплантации («антинидация»). Имплантация (нидация) - внедрение и фиксация оплодотворенной яйцеклетки во внутреннюю оболочку матки (эндометрий). При приеме комбинированных оральных контрацептивов эндометрий не достигает необходимой толщины (т.к. из-за антиэстрогенного действия гестагена нет полноценной пролиферации), наблюдается ранняя и неполная секреторная трансформация. Поэтому даже если овуляция и оплодотворение произошли, яйцеклетка не может прикрепиться в эндометрии - беременность не наступает.
Благодаря тройному механизму защиты от беременности комбинированные оральные контрацептивы являются одним из самых надежных методов контрацепции.
Механизм действия чистых гестагенов заключается в сгущении цервикальной слизи, что затрудняет пассаж сперматозоидов и снижает их пенетрационную способность, а также вызывает изменения эндометрия, затрудняющие имплантацию оплодотворенной яйцеклетки. При гистологическом исследовании эндометрия можно обнаружить весьма характерные для действия чистых прогестинов (ЧП) изменения: эндометрий тонкий, с компактной стромой и отсутствием стромального отека. При применении ЧП изменение активности реснитчатого эпителия маточных труб, увеличение его моторики способны также влиять на миграционную и оплодотворяющую способность сперматозоидов и яйцеклетки; обнаружен также лютеолитический эффект в отношении желтого тела, что манифестировалось снижением экскреции прегнандиола. При назначении норэтистерона лишь у 16% женщин наблюдается полная супрессия овуляции, у 23% - торможение развития фолликула, у 21% - недостаточность лютеиновой фазы, а у 40% - нормальные овуляторные циклы (Landren В.М., Ditzerfalusy E., 1980).
Следует помнить, что максимальный эффект оральных прогестиновых контрацептивов (мини-пили) достигается спустя 3-4 часа после приема, в течение 16-19 часов наблюдается его персистенция и почти исчезает через 24 часа.
Экстренная контрацепция
Экстренная контрацепция — метод предупреждения беременности после незащищённого полового акта, когда требуется немедленная защита от нежелательной беременности после случайного полового акта, при разрыве презерватива, изнасиловании и т.д.
Механизм экстренной контрацепции заключается в подавлении или задержке овуляции, нарушении процесса оплодотворения, транспорта яйцеклетки и имплантации бластоцисты. Как известно, имплантация последней в слизистую оболочку матки начинается приблизительно через 5 дней после оплодотворения и заканчивается через неделю после него. После завершения процесса имплантации методы экстренной контрацепции уже неэффективны. Эффект возможен при применении её в течение первых 24–72 ч после незащищённого полового контакта.
В этих и подобных случаях экстренную контрацепцию можно рассматривать как реальную альтернативу аборту. Вместе с тем её нельзя рассматривать как регулярный метод предупреждения незапланированной беременности. Экстренную контрацепцию называют ещё посткоитальной, или аварийной, контрацепцией.
В настоящее время для экстренной контрацепции используют:
• КОК;
• прогестагены;
• медьсодержащие ВМК.
Метод Юзпе (КОК)
К методу экстренной контрацепции с помощью КОК относят метод Юзпе, который был разработан в 1977 г. Yuzpe и Lancee. Он заключается в двукратном приёме 100 мкг этинилэстрадиола и 0,5 мг левоноргестрела. Первую дозу необходимо принять в течение 72 ч после незащищённого полового акта. Вторую — через 12 ч после первой дозы.
С целью экстренной контрацепции можно использовать практически все современные КОК, используя их в соответствующих дозах.
Метод заключается в двукратном приёме (с 12-часовым интервалом) дозы таблеток, в которой будет содержаться 100 мкг эстрадиола и соответствующего прогестина, не позднее 72 часов после незащищенного полового акта. Метод хорош тем, что можно использовать практически любой КОК, так как в качестве эстрогенного компонента используется исключительно этинилэстрадиол, при этом число таблеток зависит от их состава, например, 20 мкг этинилэстрадиола - 5 таблеток, 25 мкг этинилэстрадиола- 4 таблетки, 35 мкг этинилэстрадиола – 3 таблетки, и т.д.; через 12 часов повторить приём выбранного препарата в той же дозе. Ряд сравнительных исследований ВОЗ показал большее количество побочных эффектов и меньшую эффективность при применении метода Юзпе чем при применении таблеток, содержащих только прогестин.
Противопоказаниями к применению метода — беременность, а также состояния, при которых противопоказаны эстрогены (тромбоэмболии в анамнезе, тяжёлые заболевания печени, кровотечения неясной этиологии, рак молочных желёз и эндометрия). Основные побочные эффекты: тошнота (51%), рвота (19%), масталгия, кровотечение.
Экстренная контрацепция прогестагенами
В качестве прогестагенной экстренной контрацепции используют специальные препараты «Постинор», содержащий в одной таблетке 0,75 мг левоноргестрела, и «Эскапел», содержащий в одной таблетке 1,5 мг левоноргестрела. Используют 2 таблетки «Постинора»: первую таблетку необходимо принять в течение 48 ч после незащищённого полового акта, вторую — через 12 ч. «Эскапел» содержащим 1,5 мг левоноргестрела рекомендуют принимать однократно не позднее 72 ч после незащищённого полового акта.
Экстренная контрацепция с помощью медьсодержащих внутриматочных средств
С этой целью ВМК вводят в матку в течение 5 дней после незащищённого полового акта. Данный метод не показан нерожавшим женщинам, а также пациенткам с высоким риском развития воспалительных заболеваний половых органов, в первую очередь ИППП, повышенный риск которых возникает при наличии большого числа половых партнёров и случайных половых связей. Эффективность данного метода — одна беременность на 5000 случаев использования.
6.1.3. Внутриматочная контрацепция (ВМК)
Среди различных методов предупреждения нежелательной беременности внутриматочная контрацепция (ВМК) является одним из самых распространенных. По данным ВОЗ, в настоящее время более 60 млн женщин в мире используют внутриматочные средства (ВМС), которые уступают по популярности только оральным гормональным контрацептивам. Столь высокая популярность данного вида контрацепции обусловлена высокой эффективностью, отсутствием системного влияния на организм женщины, быстрым восстановлением фертильности после извлечения спирали, и, что немаловажно, доступностью для любых социальных групп, отсутствием связи с половым актом и необходимости ежедневного контроля за применением, что необходимо при приеме оральных контрацептивов.
В 1909 г., немецкий гинеколог Richter предложил с целью кон-трацепции вводить в полость матки 2-3 шелковые нити, скрученные в кольцо. В 1960 г., когда благодаря применению в медицинской практике инертной и гибкой пластмассы были созданы полиэтиленовые внутриматочные спирали (ВМС) типа петли Липпса, ВМК стала применяться достаточно широко. На сегодняшний день существует несколько теорий механизма контрацептивного действия ВМС: теория абортивного действия; ускоренной перистальтики; асептического воспаления; сперматоксического действия; энзимных нарушений в эндометрии.
В настоящее время создано более 50 видов ВМС из пластмассы и металла, которые отличаются друг от друга по жесткости, форме и размерам. Различают три поколения ВМС:
1. Инертные ВМС - относятся к первому поколению, наибольшее распространение получил контрацептив из полиэтилена в виде латинской буквы S - петля Липпса.
2. Медьсодержащие ВМС - принадлежат ко второму поколению, главным преимуществом медьсодержащих ВМС, по сравнению с инертными, явились значительное повышение эффективности, лучшая переносимость, простота введения и удаления; современные внутриматочные контрацептивы могут использоваться до 5-10 и более лет.
3. Гормонсодержащие ВМС - относятся к третьему поколению. Предпосылкой для создания нового вида ВМС послужило стремление комбинировать преимущества двух видов контрацепции - гормональной и внутриматочной, уменьшив недостатки каждого из них; к этому виду спиралей относится, упоминавшаяся ранее система «Мирена», которая представляет собой Т-образную спираль, ножка наполнена левоноргестрелом; эти спирали оказывают прямое локальное действие на эндометрий, маточные трубы и слизистую оболочку шейки матки; преимуществом этого вида спиралей является уменьшение гиперполименореи, снижение частоты воспалительных заболеваний гениталий.
ВМС обычно вводят на 4-6-й день менструального цикла. В этот период цервикальный канал приоткрыт, что облегчает проведение про-цедуры. Кроме того, в это время женщина может быть уверена в отсутствии беременности. ВМС может быть введено непосредственно после аборта, а также в послеродовом периоде. Основной недостаток введения ВМС в это время - относительно высокая частота экспульсий в течение первых нескольких недель. Поэтому лучше производить введение ВМС через 6 недель после родов.
ВМК - обратимый метод контрацепции, который имеет ряд преимуществ:
• использование ВМС не связано с вмешательством в обычную жизнь женщины;
• после введения обычно необходимы лишь минимальная медицинская помощь и наблюдение;
• ВМС являются возможным видом контрацепции для женщин старшего возраста, особенно в тех случаях, когда противопоказана гормональная контрацепция;
• ВМС могут быть использованы в период кормления грудью;
• возможность длительного применения (от 5 до 10, и даже более лет);
• экономический фактор: в целом ежегодные расходы, связанные с использованием ВМС, относительно невелики как для женщин, так и для программ планирования семьи.
У женщин, использующих ВМС, генеративная функция не нарушается. Беременность наступает после извлечения ВМС в течение года у 90% (соответствует естественному уровню фертильности).
К ранним осложнениям и побочным реакциям, которые могут про-являться после введения ВМС, относятся: дискомфорт в нижних отде¬лах живота, боли в пояснице, схваткообразные боли внизу живота, кро-вянистые выделения.
Экспульсии (выпадение ВМС). В большинстве случаев экспульсии возникают в течение первых нескольких недель после введения, чаще наблюдаются у молодых, нерожавших женщин.
Наиболее частое осложнение - изменение характера кровотечений, различают три вида: 1) увеличение объема менструальной крови; 2) более продолжительный период менструации; 3) межменструальные кровянистые выделения.
Широкомасштабные исследования последних лет свидетельствуют о низком уровне воспалительных заболеваний органов малого таза при применении современных ВМС (частота воспалительных заболеваний органов малого таза составляет 1,58/100 женщин-лет). Активная и беспорядочная половая жизнь существенно повышает риск возникновения этих заболеваний.
Перфорация матки относится к наиболее редким (1:5000), но серь-езным осложнениям.
В заключение следует еще раз подчеркнуть, что ВМС является оп-тимальным средством контрацепции для здоровых рожавших женщин, имеющих постоянного партнера и не страдающих какими-либо воспа-лительными заболеваниями гениталий.
6.1.5. Барьерная контрацепция
Барьерные методы являются традиционными и наиболее древними. В первой половине XX столетия различные формы барьерных методов были единственными контрацептивными средствами. Появление более эффективных способов контрацепции за последние 20 лет значительно снизило популярность барьерных методов. Однако осложнения, которые могут возникать при применении более современных методов контрацепции, противопоказания к использованию, а также значительная распространенность заболеваний, передаваемых половым путем, заставляют совершенствовать барьерные методы контрацепции.
Различают женские и мужские барьерные средства. Принцип действия барьерных контрацептивов заключаются в блокировании проникновения спермы в шеечную слизь. Преимущества барьерных методов контрацепции следующие: они применяются и действуют только местно, не вызывая системных изменений; имеют небольшое число побочных эффектов; в значительной степени предохраняют от болезней, передающихся половым путем; практически не имеют противопоказаний для применения; не требуют привлечения высококвалифицированного медицинского персонала.
Недостатки барьерных методов: меньшая эффективность по срав-нению с большинством оральных контрацептивов и внутриматочных средств; у некоторых пациентов использование невозможно вследствие аллергии на резину, латекс или полиуретан; для их успешного применения требуется постоянное внимание; употребление требует выполнения определенных манипуляций на гениталиях; большая часть барьерных контрацептивов применяется во время или непосредственно перед половым актом.
Влагалищная диафрагма, или влагалищный пессарий. Применяется с целью контрацепции изолированно или в сочетании с спермицидами. Частота наступления беременности при использовании диафрагмы в сочетании со спермицидами составляет 2 беременности в год на 100 женщин, использующих этот метод в течение года регулярно и правильно, и 10 беременностей в год на 100 женщин, не прошедших консультирование.
Шеечные колпачки - три типа цервикальных колпачков (церви- кальный колпачок Прентифа, Вимуля, Думаса), изготовляемых из латексной резины. Установленный колпачок закрывает шейку матки, своды и верхнюю часть влагалища и удерживается на месте стенками влагалища, а не за счет сцепления с шейкой матки.
Контрацептивная губка. Медицинская полиуретановая губка представляет собой мягкую сплющенную сферу с углублением на одной стороне, предназначенным для установки над шейкой матки, и нейлоновой петлей на другой стороне, помогающей извлекать данное средство. Губка содержит спермицид и выполняет функцию барьера над шейкой матки, носителя спермицида и резервуара эякулята. Губку вводят за сутки до полового акта и оставляют во влагалище на 30 часов.
Презерватив - единственное противозачаточное средство, применяемое мужчинами. Распространенность данного метода составляет 20-30%. Теоретическая эффективность составляет 3 беременности на 100 женщин-лет, клиническая эффективность - 15-20 беременностей на 100 женщин-лет.
Презерватив представляет собой мешотчатое образование из латекса, толщиной около 1 мм, в результате чего обеспечивается возможность увеличения презерватива в зависимости от размеров полового члена. До начала использования он должен храниться в герметичной фабричной упаковке во избежание изменения его влажности и бактериального обсеменения. Непосредственно перед применением упаковка презерватива вскрывается. При этом нельзя пользоваться ножницами, ногтями, так как это может привести к повреждению презерватива.
Мужской презерватив надевается на возбужденный половой член. Важно оставить в нем небольшое количество воздуха около головки, что препятствует разрыву презерватива, когда в дальнейшем здесь соберется сперма.
Женский презерватив специальным образом вставляется в родовые пути женщины. К каждому презервативу прилагается подробная инструкция, учитывающая конструкцию презерватива конкретного производителя.
По окончании полового акта необходимо удалить презерватив и убедиться в его целостности. Если целостность презерватива нарушена, то для профилактики нежелательной беременности необходимо использование средств экстренной контрацепции. Для профилактики инфекций, передаваемых половым путем, особенно при контакте со случайным партнером, желательна консультация врача и обследование.
Недостатки презерватива: возможно снижение сексуального ощущения у одного или обоих партнеров; необходимость применения в оп-ределенной стадии полового акта; возможно появление аллергии к латексной резине или к смазке; возможен разрыв презерватива.
Преимущества презерватива: метод прост в употреблении; применяется непосредственно перед половым актом; предохраняет от заражения заболеваниями, передающимися половым путем, и ВИЧ-инфекции.
Достижения в области контрацепции позволили снизить риск воз-никновения нежелательной беременности. В последнее десятилетие все большее внимание уделяется проблеме ИППП, особенно когда стало ясно, что СПИД - не «привилегия» особых групп населения. Если при сексуальном контакте контрацепция не применялась, то остаются два выхода - посткоитальная контрацепция или прерывание беременности. Именно поэтому презерватив должен применяться не только как метод контрацепции, но и как эффективный метод защиты от инфекций, передающихся половым путем, в том числе и СПИДа.
6.1.6. Химические средства контрацепции
Механизм действия спермицидов заключается в инактивации спермы и препятствии проникновения ее в матку. Основным требованием, предъявляемым к спермицидам, является способность разрушать сперматозоиды за несколько секунд. Спермициды выпускаются в виде кремов, желе, пенных аэрозолей, таящих свечей, пенящихся свечей и таблеток. Некоторые женщины до сих пор применяют с целью контрацепции спринцевания после полового акта растворами, обладающими спермицидным действием, уксусной, борной или молочной кислотой, лимонного сока. Учитывая данные о том, что через 90 секунд после полового акта в маточных трубах определяются сперматозоиды, спринцевания нельзя считать надежным методом контрацепции.
Современные спермициды состоят из спермоубивающего вещества и носителя. Активным ингредиентом спермицидов являются сильнодействующие сурфактанты, разрушающие клеточную мембрану сперматозоидов (ноноксинол-9 (Делфин, Контрацентол)) и хлорид бензалкониум (Фарматекс). Препараты могут использоваться с презервативами, диафрагмой, колпачками и самостоятельно. Спермициды вводят в верхнюю часть влагалища за 10-15 мин до полового акта. Для одного полового акта достаточно однократного использования препарата. При каждом последующем половом акте необходимо дополнительное введение. Преимущества спермицидов: простота применения; обеспечение определенной степени защиты от некоторых заболеваний, передающихся половым путем; они являются простыми запасными средствами в первом цикле приема оральных контрацептивов.
Недостатками метода являются ограниченный период эффективности и необходимость некоторых манипуляций на половых органах. Частота неудач изолированного использования спермицидов колеблется от 3 до 5 беременностей на 100 женщин в год при правильном применении данного метода. В среднем же она составляет около 16 беременностей на 100 женщин-лет.
6.1.7. Естественные методы планирования семьи
Естественные методы планирования семьи (ритмический, биологический метод, метод определения фертильности или календарный, метод лактационной аминореи) основаны на периодическом воздержании от половой жизни в периовуляторные дни. По определению ВОЗ, метод контроля фертильности является способом планирования или предотвращения беременности с помощью определения фертильных дней менструального цикла, в период которых женщина полагается на периодическую абстиненцию, или другие методы предохранения от беременности. Несмотря на значительный прогресс методологических возможностей, ценность тестов функциональной диагностики для определения функционального состояния репродуктивной системы, которые являются доступными и легко выполнимыми, не потеряла своей актуальности. В настоящее время применяют четыре метода контроля фертильности: календарный, или ритмический, температурный, симптотермальный и метод цервикальной слизи.
Календарный (ритмический) метод основан на том, что овуляция развивается за 14 дней до начала менструации (при 28-дневном мен-струальном цикле), длительность жизнеспособности сперматозоидов в организме женщины составляет приблизительно 7 дней и яйцеклетки после овуляции - обычно 24 часа. Эффективность метода составляет 14,4-47,0 беременностей на 100 женщин-лет, но он неэффективен при нерегулярном менструальном цикле.
Температурный метод основан на определении времени подъема базальной температуры путем ежедневного ее измерения. Подъем температуры тела обусловлен влиянием прогестерона на терморегуляторные структуры в ЦНС. Фертильным считается период от начала менструального цикла до тех пор, пока базальная температура будет повышена в течение трех последовательных дней. Необходимость ежедневного измерения температуры и период длительного воздержания ограничивает распространенность метода. Эффективность составляет 0,3-6,6 на 100 женщин-лет
Цервикальный метод основан на изменении характера шеечной слизи в течение менструального цикла (метод Биллинга). После менструации и в период до наступления овуляции шеечная слизь отсутствует или наблюдается в незначительном количестве, а в предовуляторные дни она становится более обильной, светлой и эластичной, растяжение слизи между большим и указательным пальцами достигает 8-10 см. Эффективность цервикального метода колеблется от 6 до 39,7 беременности на 100 женщин-лет.
Симптотермальный метод сочетает элементы календарного, цервикального и температурного, с учетом таких признаков, как появление болей внизу живота и скудных кровянистых выделений во время овуляции. Эффективность: при половых сношениях только после овуляции частота беременностей составляет 2 на 100 женщин-лет, а при половых сношениях до и после овуляции возрастает до 12 беременностей на 100 женщин-лет.
Метод лактационной аминореи. Этот метод может использоваться женщинами в первые 6 месяцев после рождения ребенка. Метод полезен для здоровья как матери, так и ребенка. Метод основан на том, что если женщина кормит ребенка грудью, менструация у нее не наступает и она не способна забеременеть. Женщина должна начать грудное кормление сразу после родов. Метод эффективен только при полном грудном вскармливании и сохраняющейся аменореи (отсутствии менструации). При попытке отлучить от груди или ввести прикорм эффективность метода снижается. Грудное вскармливание обеспечивает ребенка наиболее полноценным питанием. Поэтому настоятельно рекомендуется исключительно грудное вскармливание ребенка в первый год жизни. Грудное молоко легко усваивается и содержит все питательные вещества, которые нужны младенцу.
Метод может использоваться женщинами, которые:
• кормят ребенка исключительно грудью;
• у которых еще не возобновились менструации;
• у которых после родов прошло меньше 6 месяцев.
И все же защита от беременности, обеспечиваемая отдельной женщине одной лишь лактацией не совсем надежна. Поэтому кормящим женщинам рекомендуют использовать и другие методы контрацепции в дополнение к кормлению грудью, например, барьерную контрацепцию.
Хирургическая контрацепция представляет собой самый эффективный и необратимый метод предохранения как для мужчин, так и для женщин. В то же время добровольная хирургическая стерилизация (ДХС) является безопасным и экономным способом контрацепции. Усовершенствование анестезиологического пособия, хирургической техники и улучшение квалификации медицинского персонала - все это способствовало повышению надежности ДХС за последние 10 лет. Выполнение ДХС в послеродовом периоде в роддоме не влияет на обычную продолжительность койко-дня.
Медицинские показания определяются риском для здоровья и жизни женщины последующих беременностей при определенных состояниях и регламентированы приказом министерства здравоохранения.
Решение о проведении ДХС должно быть основано на полном информировании, тщательном обдумывании и желании пациентки больше не иметь детей. Супружеская пара должна осознать необратимость метода хирургической стерилизации. При консультировании пациентов необходимо руководствоваться следующими положениями.
Преимущества: одноразовое решение обеспечивает постоянное, естественное и наиболее эффективное предохранение от беременности.
Как любая хирургическая операция, ДХС связана с рядом возможных осложнений (воспалительные процессы, кровотечения).
Выбор: наряду с ДХС пациентам следует рекомендовать обратимые методы контрацепции.
Разъяснения: консультант должен детально и доступно разъяснять все особенности и детали хирургической стерилизации, возможные осложнения. Необходимо особо подчеркнуть необратимость стерилизации.
Женская стерилизация представляет собой хирургическое блокирование проходимости маточных труб с целью воспрепятствования слиянию сперматозоида с яйцеклеткой. Это достигается путем лигирования, применения специальных зажимов или колец, электрокоагуляцией фаллопиевых труб. Метод стерилизации при этом выбирается оперирующим врачом.
Американское правительство одобрило первый нехирургический метод стерилизации женщин – специальное устройство, именуемое Essure, которое гистероскопически вводится в каждую маточную трубу, вызывая их необратимую облитерацию.
Отдаленные последствия и осложнения ДХС сводятся к возможной внематочной беременности, наступление которой можно объяснить следующими обстоятельствами:
• развитием маточно-перитонеальной фистулы после проведения стерилизации электрокоагуляцией;
• неадекватной окклюзией или реканализацией маточных труб.
Эффективность метода очень высока. Показатель «контрацептивной неудачи» составляет 0,0-0,8%.
Мужская стерилизация, или вазэктомия, заключается в блокировании семявыносящих протоков для предотвращения проходимости спермы. Вазэктомия является простым, недорогостоящим и надежным методом мужской контрацепции. Показатель «неудачи» метода мужской стерилизации составляет от 0,1 до 0,5% в течение первого года. Это связывают с реканализацией семявыносящих протоков или неустановленной врожденной аномалией.
Конторольные вопросы
1. Чем определяется медико-социальная значимость проблемы аборта?
2. Какие методы применяются для планирования семьи?
3. Что включает в себя гормональная контрацепция?
Дети и подростки составляют примерно 40% жителей Земли. Тем не менее, они являются наиболее уязвимой группой населения.
Профилактические мероприятия для матерей, детей и подростков реализуются во всех странах. Это позволило снизить детскую смертность в мире с 97 на 1000 новорожденных в 1980 г до 67 на 1000 новорожденных в 1999 г.
Несмотря на достигнутые достижения, более половины умерших умерли от причин, поддающихся профилактике. Основными причинами детской смертности являются:
• нарушения питания;
• инфекционные заболевания;
• нездоровая окружающая среда;
• низкий уровень медико-социальной помощи;
• бедность.
Таблица 6.1. Уровни доказательств программ укрепления здоровья детей
Симптотермальный метод сочетает элементы календарного, цервикального и температурного, с учетом таких признаков, как появление болей внизу живота и скудных кровянистых выделений во время овуляции. Эффективность: при половых сношениях только после овуляции частота беременностей составляет 2 на 100 женщин-лет, а при половых сношениях до и после овуляции возрастает до 12 беременностей на 100 женщин-лет.
Метод лактационной аминореи. Этот метод может использоваться женщинами в первые 6 месяцев после рождения ребенка. Метод полезен для здоровья как матери, так и ребенка. Метод основан на том, что если женщина кормит ребенка грудью, менструация у нее не наступает и она не способна забеременеть. Женщина должна начать грудное кормление сразу после родов. Метод эффективен только при полном грудном вскармливании и сохраняющейся аменореи (отсутствии менструации). При попытке отлучить от груди или ввести прикорм эффективность метода снижается. Грудное вскармливание обеспечивает ребенка наиболее полноценным питанием. Поэтому настоятельно рекомендуется исключительно грудное вскармливание ребенка в первый год жизни. Грудное молоко легко усваивается и содержит все питательные вещества, которые нужны младенцу.
Метод может использоваться женщинами, которые:
• кормят ребенка исключительно грудью;
• у которых еще не возобновились менструации;
• у которых после родов прошло меньше 6 месяцев.
И все же защита от беременности, обеспечиваемая отдельной женщине одной лишь лактацией не совсем надежна. Поэтому кормящим женщинам рекомендуют использовать и другие методы контрацепции в дополнение к кормлению грудью, например, барьерную контрацепцию.
6.1.7. Хирургическая контрацепция (стерилизация)
Хирургическая контрацепция представляет собой самый эффективный и необратимый метод предохранения как для мужчин, так и для женщин. В то же время добровольная хирургическая стерилизация (ДХС) является безопасным и экономным способом контрацепции. Усовершенствование анестезиологического пособия, хирургической техники и улучшение квалификации медицинского персонала - все это способствовало повышению надежности ДХС за последние 10 лет. Выполнение ДХС в послеродовом периоде в роддоме не влияет на обычную продолжительность койко-дня.
Медицинские показания определяются риском для здоровья и жизни женщины последующих беременностей при определенных состояниях и регламентированы приказом министерства здравоохранения.
Решение о проведении ДХС должно быть основано на полном информировании, тщательном обдумывании и желании пациентки больше не иметь детей. Супружеская пара должна осознать необратимость метода хирургической стерилизации. При консультировании пациентов необходимо руководствоваться следующими положениями.
Преимущества: одноразовое решение обеспечивает постоянное, естественное и наиболее эффективное предохранение от беременности.
Как любая хирургическая операция, ДХС связана с рядом возможных осложнений (воспалительные процессы, кровотечения).
Выбор: наряду с ДХС пациентам следует рекомендовать обратимые методы контрацепции.
Разъяснения: консультант должен детально и доступно разъяснять все особенности и детали хирургической стерилизации, возможные осложнения. Необходимо особо подчеркнуть необратимость стерилизации.
Женская стерилизация представляет собой хирургическое блокирование проходимости маточных труб с целью воспрепятствования слиянию сперматозоида с яйцеклеткой. Это достигается путем лигирования, применения специальных зажимов или колец, электрокоагуляцией фаллопиевых труб. Метод стерилизации при этом выбирается оперирующим врачом.
Американское правительство одобрило первый нехирургический метод стерилизации женщин – специальное устройство, именуемое Essure, которое гистероскопически вводится в каждую маточную трубу, вызывая их необратимую облитерацию.
Отдаленные последствия и осложнения ДХС сводятся к возможной внематочной беременности, наступление которой можно объяснить следующими обстоятельствами:
• развитием маточно-перитонеальной фистулы после проведения стерилизации электрокоагуляцией;
• неадекватной окклюзией или реканализацией маточных труб.
Эффективность метода очень высока. Показатель «контрацептивной неудачи» составляет 0,0-0,8%.
Мужская стерилизация, или вазэктомия, заключается в блокировании семявыносящих протоков для предотвращения проходимости спермы. Вазэктомия является простым, недорогостоящим и надежным методом мужской контрацепции. Показатель «неудачи» метода мужской стерилизации составляет от 0,1 до 0,5% в течение первого года. Это связывают с реканализацией семявыносящих протоков или неустановленной врожденной аномалией.
Конторольные вопросы
1. Чем определяется медико-социальная значимость проблемы аборта?
2. Какие методы применяются для планирования семьи?
3. Что включает в себя гормональная контрацепция?
6.2. Профилактические мероприятия для детей (К.Г. Гуревич)
Дети и подростки составляют примерно 40% жителей Земли. Тем не менее, они являются наиболее уязвимой группой населения.
Профилактические мероприятия для матерей, детей и подростков реализуются во всех странах. Это позволило снизить детскую смертность в мире с 97 на 1000 новорожденных в 1980 г до 67 на 1000 новорожденных в 1999 г.
Несмотря на достигнутые достижения, более половины умерших умерли от причин, поддающихся профилактике. Основными причинами детской смертности являются:
• нарушения питания;
• инфекционные заболевания;
• нездоровая окружающая среда;
• низкий уровень медико-социальной помощи;
• бедность.
Таблица 6.1. Уровни доказательств программ укрепления здоровья детей
Программы укрепления здоровья детей имеют различные уровни доказательства их эффективности (табл. 6.1).
Также значение имеет оказание помощи детям, страдающим хроническими заболеваниями и детям-инвалидам. Рассмотрим эти приоритеты подробнее (табл. 6.1, 6.2, 6.3).
Таблица 6.2. Приоритетные практические профилактические мероприятия по охране здоровья детей и подростков (ВОЗ, 2005)
| Профилактические мероприятия для детей и подростков складываются из семи основных приоритетов (ВОЗ, 2005): 1. Охрана здоровья матерей и новорожденных. 2. Обеспечение рационального питания. 3. Профилактика инфекционных заболеваний. 4. Обеспечение оптимальной физической среды. 5. Охрана здоровья подростков. 6. Профилактика травм и насилия. 7. Обеспечение психосоциального развития и психического здоровья детей и подростков. |
Также значение имеет оказание помощи детям, страдающим хроническими заболеваниями и детям-инвалидам. Рассмотрим эти приоритеты подробнее (табл. 6.1, 6.2, 6.3).
Таблица 6.2. Приоритетные практические профилактические мероприятия по охране здоровья детей и подростков (ВОЗ, 2005)
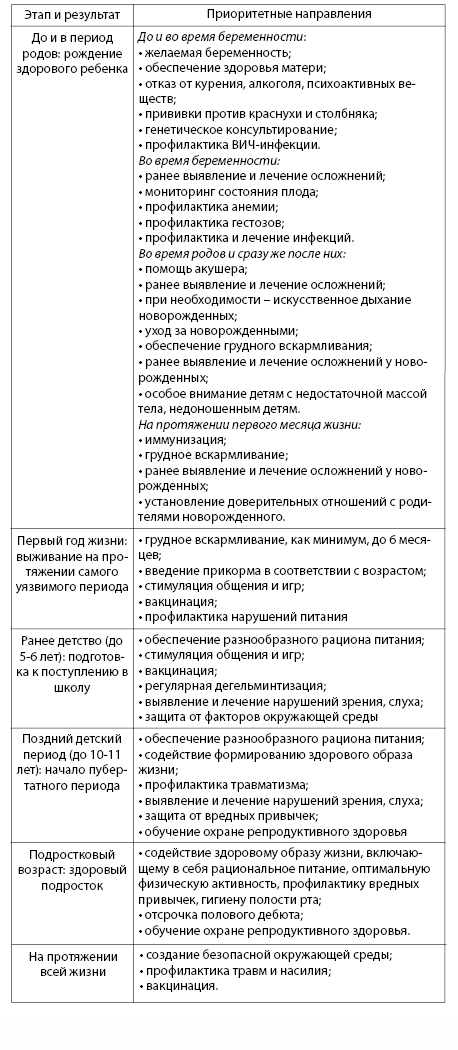
Таблица 6.3. Направления профилактической работы и их вклад в вопросы охраны здоровья и развития детей и подростков (ВОЗ, 2005)
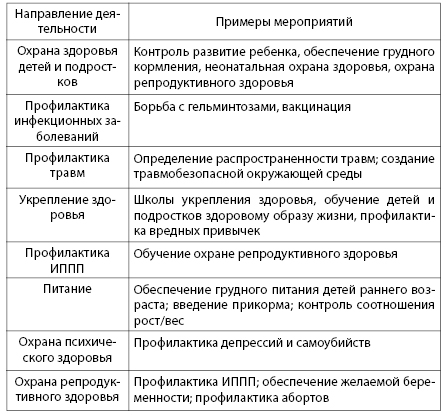
6.2.1. Охрана здоровья матерей и новорожденных
Здоровье матери во многом определяет здоровье новорожденного (рис 6.2). Во время беременности проводятся следующие основные мероприятия по охране матери и плода:
1. Предоставление консультаций, оказание антенатальной помощи.
2. Профилактика дефицита нутриентов (железо, йод, фолиевая кислота и др.) путем их дополнительного введения в пищу в виде витаминов или пищевых добавок.
3. Ограничение (оптимально – прекращение) курения, употребления алкоголя.
4. Проведение дородовой диагностики наличия/отсутствия инфекционных заболеваний, которые могут оказать влияние на здоровье плода (ИППП, цитомегаловирусная инфекция, гепатит В и др.).
5. Проведение дородовой ультразвуковой оценки развития плода.
6. При необходимости – проведение генетической оценки риска развития наследственных заболеваний.
Рисунок 6.2. Схема влияния здоровья матери на здоровье ребенка и нации в целом
Все указанные мероприятия проводятся с участием медицинских работников. Очень важно, чтобы медицинские работники помнили о необходимости установления психологического контакта с будущей матерью и делали максимально возможное для его достижения.
Групповые мероприятия по укреплению здоровья матерей могут быть направлены на повышение мотивации матерей на ранее обращение за помощью в женскую консультацию. Оптимально, чтобы это обращение было до наступления беременности (регулярное посещение женской консультации). Во время беременности чем раньше женщина обратится за квалифицированной медицинской помощью, тем больше вероятность рождения здорового ребенка.
В ранние сроки беременности женщина имеет возможность избавиться от нежелательной беременности (аборт). В каждом случае необходимо оценивать ситуацию, побудившую женщину на подобный шаг. Надо стараться отговорить женщину от аборта, если только не существует прямых медицинских показаний на его проведение.
Проведение аборта не исключает индивидуальных бесед о необходимости использования методов контрацепции. Следует помнить, что даже медицинские аборты примерно в 1/3 случаев приводят к развитию бесплодия и других осложнений. Вероятность развития осложнений после немедицинских абортов еще выше.
Если женщина приняла решение сохранить плод, то важно провести индивидуальную беседу о необходимости родов в медицинском учреждении. Роды вне ЛПУ сопряжены с большим риском развития осложнений как для матери, так и для ребенка.
После родов и наблюдения в медицинском учреждении, женщина и ребенок выписываются на дом. В профилактике развития заболеваний у новорожденных большую роль играет наблюдение, которое, в том числе, осуществляется и медицинской (патронажной) сестрой. При этом медицинский работник среднего звена проводит:
• оценку физического развития ребенка по параметрам рост/вес;
• оценку психологического развития ребенка по началу гуления, реакции на звуки и т.д.;
• консультирование по вопросам питания и физической активности;
• профилактические прививки (по назначению врача).
6.2.2. Обеспечение рационального питания (по: ВОЗ, 2003)
Рациональное питание лежит в основе формирования здоровья матери и ребенка. Плохое питание и нарушения здоровья являются элементами одного «порочного круга»: нарушения питания ведут к ухудшению состояния здоровья, а ухудшение здоровья приводит к нарушению питания (рис. 6.3).
Групповые мероприятия по укреплению здоровья матерей могут быть направлены на повышение мотивации матерей на ранее обращение за помощью в женскую консультацию. Оптимально, чтобы это обращение было до наступления беременности (регулярное посещение женской консультации). Во время беременности чем раньше женщина обратится за квалифицированной медицинской помощью, тем больше вероятность рождения здорового ребенка.
В ранние сроки беременности женщина имеет возможность избавиться от нежелательной беременности (аборт). В каждом случае необходимо оценивать ситуацию, побудившую женщину на подобный шаг. Надо стараться отговорить женщину от аборта, если только не существует прямых медицинских показаний на его проведение.
Проведение аборта не исключает индивидуальных бесед о необходимости использования методов контрацепции. Следует помнить, что даже медицинские аборты примерно в 1/3 случаев приводят к развитию бесплодия и других осложнений. Вероятность развития осложнений после немедицинских абортов еще выше.
Если женщина приняла решение сохранить плод, то важно провести индивидуальную беседу о необходимости родов в медицинском учреждении. Роды вне ЛПУ сопряжены с большим риском развития осложнений как для матери, так и для ребенка.
После родов и наблюдения в медицинском учреждении, женщина и ребенок выписываются на дом. В профилактике развития заболеваний у новорожденных большую роль играет наблюдение, которое, в том числе, осуществляется и медицинской (патронажной) сестрой. При этом медицинский работник среднего звена проводит:
• оценку физического развития ребенка по параметрам рост/вес;
• оценку психологического развития ребенка по началу гуления, реакции на звуки и т.д.;
• консультирование по вопросам питания и физической активности;
• профилактические прививки (по назначению врача).
6.2.2. Обеспечение рационального питания (по: ВОЗ, 2003)
Рациональное питание лежит в основе формирования здоровья матери и ребенка. Плохое питание и нарушения здоровья являются элементами одного «порочного круга»: нарушения питания ведут к ухудшению состояния здоровья, а ухудшение здоровья приводит к нарушению питания (рис. 6.3).
Рисунок 6.3. «Порочный круг» нарушения питания и здоровья
Первые годы жизни ребенка имеют решающее значение для нормального физического и умственного развития. Дети раннего возраста особенно чувствительны к последствиям неправильного питания, так как в этот период рост происходит более интенсивно, чем в любое другое время. В период новороженности закладываются основы интеллектуальных, социальных и эмоциональных способностей. В детском возрасте формируются пищевые привычки, определяющие впоследствии здоровье и характер питания в течение всей жизни.
По оценке экспертов ВОЗ, около половины случаев детской смертности в 2000 г. были связаны с нарушениями питания матерей и детей. Однако нарушения питания приводят не только к смертности, но и отставанию в физическом и умственном развитии детей и подростков. Дети, получающие неполноценное питание, чаще заболевают инфекционными заболеваниями, во взрослом возрасте у них больше риск развития хронических неинфекционных заболеваний.
Во время беременности изменяется потребность в питательных веществах. Возрастает потребность в йоде, фолиевой кислоте, железе, кальции. Доказано, что дополнительный прием фолиевой кислоты женщинами начиная с периода зачатия и во время беременности снижает риск развития дефектов центральной нервной системы плода. Поэтому необходимо проводить консультирование беременных женщин относительно изменения рациона питания.
В первые месяцы беременности у женщин могут наблюдаться тошнота и рвота, которые являются косвенными признаками беременности. Поводом для обращения к специалисту служит:
• тошнота, продолжающаяся после двенадцатой недели беременности;
• рвота, тошнота, приводящие к отказу от пищи;
• потеря в весе 1 кг и более в неделю из-за тошноты или рвоты.
Следующие простые рекомендации могут помочь уменьшить тяжесть тошноты и рвоты во время беременности:
• необходимо с утра, не вставая с постели, съедать немного творога или яйцо;
• необходимо часто принимать пищу, небольшими порциями;
• суточное потребление жидкости должно составлять 2 л. Жидкость следует пить небольшими порциями и часто;
• необходимо максимально сократить потребление сладкой и жирной пищи;
• нельзя курить и употреблять алкоголь;
• необходимо ежедневно совершать прогулки на свежем воздухе;
• необходимо больше отдыхать, меньше работать;
• нельзя принимать любые лекарственные средства без консультации врача.
Для профилактики кариеса и других заболеваний полости рта во время беременности необходимо проконсультироваться с врачом-стоматологом по поводу необходимости назначения местной реминерализующей терапии и пр. Также после каждого приема пищи нужно употреблять жевательную резинку без сахара в течение 2-5 мин или полоскать рот.
Во время беременности изменяется вес. Нормальная прибавка в весе за время беременности составляет 12-14 кг.
Необходимо тщательно контролировать прибавку в весе. Недостаточная прибавка в весе может быть признаком гипотрофии плода. Чрезмерная прибавка (более 1 кг за неделю) может свидетельствовать о развитии ожирения или отеков у матери. И то, и другое неблагоприятно сказывается на состоянии здоровья матери и будущего ребенка.
Наиболее тяжелое осложнение беременности – поздний гестоз. Он угрожает состоянию здоровья как матери, так и плода. Гестоз характеризуется тремя основными признаками:
• отеки;
• повышение артериального давления выше 135/85 мм рт. ст.;
• появление белка в моче.
Гестоз поддается лечению только в условиях стационара. Риск развития гестоза повышается при:
• первой беременности;
• наличии гестоза в предыдущую беременность;
• наличии гестоза у матери или сестер беременной;
• многоплодной беременности;
• подростковом возрасте матери;
• возрасте матери более 40 лет.
Медицинские работники должны особенно тщательно наблюдать течение беременности у женщин, имеющих хотя бы один фактор риска развития гестоза. При выявлении у них хотя бы одно признака гестоза необходима срочная консультация специалиста.
После рождения проводится консультирование матерей о необходимости грудного вскармливания. Оптимально, если грудное вскармливание продолжается хотя бы до 6 мес. Дети, неполучающие грудного вскармливания, в 6 раз имеют более высокий риск смерти в течение первого месяца жизни, чем получающие грудное питание хотя бы частично.
Грудное вскармливание - чрезвычайно важный процесс. Состояние здоровья ребенка в течение всей его жизни во многом зависит от того, вскармливался ли он грудью, и как долго это продолжалось. Матерям, особенно в период становления процесса лактации, необходима активная поддержка, как со стороны близких, так и со стороны медицинского персонала.
| Для того, чтобы грудное вскармливание было успешным и не вызывало затруднений, важно придерживаться следующих правил: 1. Необходимо объяснить маме, что грудное молоко является единственным, уникальным по своим биологическим свойствам продуктом, который обеспечивает ребенку полноценное питание и защиту от инфекционных заболеваний. Это невозможно при искусственном вскармливании (табл. 6.4; 6.5). 2. Необходимо рекомендовать матери: • приложить ребенка к груди в течение первого часа после родов, • осуществлять с ребенком контакт «кожа к коже»; • находиться с ребенком в одной комнате/палате. 3. Необходимо помочь матери освоить технику правильного прикладывания к груди. 4. Необходимо рекомендовать матери кормить ребенка по его требованию, а не «по часам»; также рекомендовано ночное кормление. 5. Необходимо объяснить матери, что ей не надо вводить в питание ребенка дополнительные жидкости (чай, соки). 6. Необходимо рекомендовать матери кормить ребенка исключительно грудным молоком до шести месяцев, а затем начать введение адекватного прикорма. 7. Необходимо поощрять грудное вскармливание до года и более. |
Таблица 6.4. Различия между грудным женским молоком, молоком животных и искусственными смесями
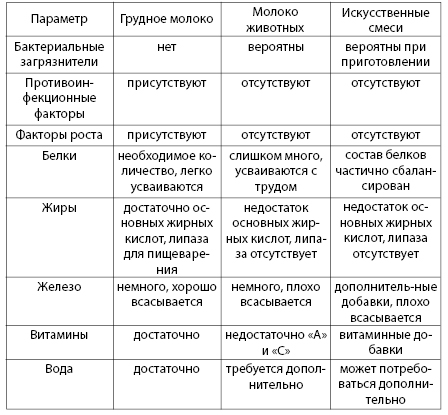
Таблица 6.5. Опасности искусственного вскармливания
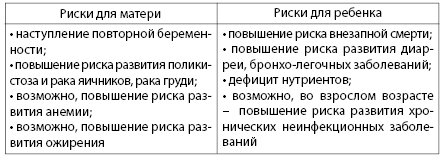
Все необходимые ему нутриенты, включая витамины и минеральные вещества, ребенок получает с грудным молоком. Часть из них, например, цинк, железо, фолиевая кислота, кальций находятся в грудном молоке практически в постоянной концентрации, и характер питания матери незначительно влияет на их содержание. Количество витаминов D и А, йода, селена может меняться в зависимости от того как питается мать. Можно рекомендовать матери вводить в рацион продукты, богатые различными витаминами, которые приведены в табл. 6.6.
Таблица 6.6. Основные витамины и их источники для питания кормящих матерей
Таблица 6.6. Основные витамины и их источники для питания кормящих матерей
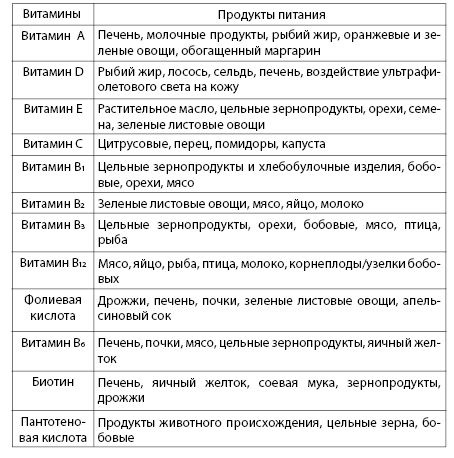
Доказано, что грудное вскармливание снижает риск развития заболеваний желудочно-кишечного тракта, атопии у детей. Во взрослом возрасте дети, получавшие грудное вскармливание, имеют меньший риск развития хронических неинфекционных заболеваний, чем получавшие искусственное или смешанное вскармливание. Вероятно, что матери, кормившие детей грудью, имеют меньший риск развития рака молочных желез.
Дети до трехлетнего возраста не могут получать «взрослую» пищу. Есть специальные продукты питания, разработанные для детей, которые постепенно вводятся в их рацион питания.
Примерно со второго года жизни ребенок постепенно переводится на питание с семейного стола. В этот период очень важно сформировать у ребенка правильные пищевые привычки, заложить принципы рационального питания. Очевидно, что процесс формирования этих привычек будет более успешным, если взрослые члены семьи придерживаются основных принципов рационального питания.
Энергетические потребности детей и процентное соотношение основных нутриентов с возрастом меняется (табл. 6.7). Также меняется объем порции продуктов, употребляемых детьми (табл. 6.8).
Таблица 6.7. Суточная потребность детей и подростков в основных нутриентах (рекомендации ГУ НИИ питания РАМН)
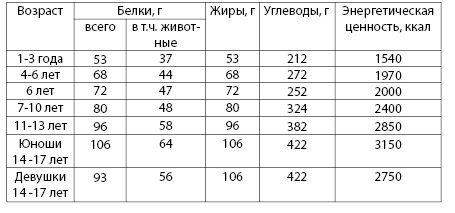
Дети до трехлетнего возраста не могут получать «взрослую» пищу. Есть специальные продукты питания, разработанные для детей, которые постепенно вводятся в их рацион питания.
| Существуют следующие рекомендации по введению прикорма: • необходимо вводить прикорм не ранее 6-ти месячного возраста; • необходимо выбрать наиболее подходящее время дня для введения прикорма (когда ребенок голоден или наиболее предрасположен к приему пищи). Предпочтительна первая половина дня; • на первых порах нужно вводить прикорм после кормления грудью; • надо начинать вводить прикорм с одной чайной ложки, постепенно увеличивая до полного объема принимаемой единовременно пищи; • рекомендуется начинать с однородного, умеренной густоты однокомпонентного пюре из наиболее типичных для данной местности продуктов (каши, овощные, фруктовые пюре); • можно добавлять сцеженное грудное молоко для облегчения привыкания к новой пище; • необходимо включать в рацион пищевые продукты богатые железом: печень, мясо, рыба, бобовые для профилактики железодефицитной анемии; • нужно стараться избегать употребления всех видов чая и кофе; • необходимо избегать употребления цельного коровьего или козьего молока до 9-ти месячного возраста в качестве питья и вводить в рацион цельное молоко и необезжиренные молочные продукты с 9-12 месяцев; • блюда для прикорма должны иметь определенную калорийность; • следует избегать добавления в пищу сахара, специй и соли. При необходимости подсаливать пищу употреблять только йодированную соль. |
Примерно со второго года жизни ребенок постепенно переводится на питание с семейного стола. В этот период очень важно сформировать у ребенка правильные пищевые привычки, заложить принципы рационального питания. Очевидно, что процесс формирования этих привычек будет более успешным, если взрослые члены семьи придерживаются основных принципов рационального питания.
| Основные принципы здорового питания ребенка старше года следующие: • в рационе ребенка ежедневно должны присутствовать разнообразные продукты, в значительной степени овощи и фрукты, предпочтительно в свежем виде и местного происхождения; • следует выбирать нежирные сорта мяса, птицу (без кожи), рыбу, яйца, печень, а также иногда заменять мясные продукты бобовыми: фасолью, горохом, чечевицей; • несколько раз в день ребенок должен получать хлеб, крупы, макаронные изделия и картофель; • до двухлетнего возраста ребенок может употреблять молоко и молочные продукты обычной жирности. Впоследствии рекомендован переход на молочные продукты с пониженным содержанием жира; • соль и сахар в еду добавляются лишь в минимальных количествах. При солении должна употребляться только йодированная соль; • на втором году жизни ребенку не рекомендуется давать чай в качестве питья. Предпочтительнее молоко, обычная вода, овощные и фруктовые соки; • рекомендуемое количество кормлений – не менее пяти раз в день; • пища должна быть приготовлена безопасным и гигиеничным способом. |
Энергетические потребности детей и процентное соотношение основных нутриентов с возрастом меняется (табл. 6.7). Также меняется объем порции продуктов, употребляемых детьми (табл. 6.8).
Таблица 6.7. Суточная потребность детей и подростков в основных нутриентах (рекомендации ГУ НИИ питания РАМН)

Таблица 6.8 Рекомендуемые объемы порций для детей дошкольного возраста (г, мл) (рекомендации ГУ НИИ питания РАМН)
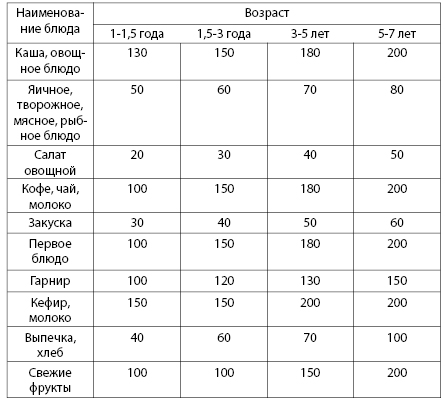
Согласно рекомендациям ГУ НИИ питания РАМН, для детей и подростков очень важно, чтобы не менее 60% белка, поступающего с пищей было животного происхождения. Оптимальное количество животных жиров – 30 – 50% их суточного поступления. Максимальное содержание сахаров – 20% суточного поступления углеводов. Суточное поступление растительной клетчатки – не менее 15 г.
Рацион питания детей и подростков должен содержать все основные продукты. В них должны обязательно входить мясо, рыба, творог, яйца, молоко или молочно-кислые продукты. Оптимально, чтобы ребенок ежедневно получал нежирную телятину, говядину, курицу или индейку. При этом один-два раза в неделю необходимо давать ребенку субпродукты (печень, язык и т.д.).
Рыба и рыбные продукты должны употребляться детьми и подростками несколько раз в неделю. Для детского питания рекомендуются следующие виды рыб: треска, минтай, хек, навага, судак.
Рыбные деликатесы (например, икра) не имеют пищевых преимуществ по сравнению со свежей рыбой. Однако они содержат раздражающие вещества, которые могут стимулировать аппетит. Поэтому рыбные деликатесы можно рекомендовать детям с недостаточной массой тела и их надо исключить из рациона питания детей с избыточной массой.
Молоко и молочно-кислые продукты являются основным источником кальция для детей и подростков. Они должны ежедневно входить в их рацион питания. Молочные продукты вводят как в виде жидкости (молоко, кефир, ряженка, йогурт), так и в твердом виде (сыр, творог). Детям, особенно в период интенсивного роста, необходимы сливочное масло, сметана и/или сливки.
В питании детей должны быть широко представлены овощи и фрукты. В школьном возрасте дети и подростки должны ежедневно получать 150-200 г картофеля, 200-250 г других овощей, а также 200-300 г фруктов и ягод (возможно, в виде соков).
В ежедневный рацион питания детей и подростков включают хлеб (лучше зерновой или с отрубями), вермишель или макароны, различные каши.
Оптимально исключить из рациона питания детей и подростков сардельки, сосиски, колбасы. Максимально ограничивают потребление жареных, острых блюд.
По оценкам экспертов ВОЗ, наиболее часто у детей и подростков наблюдается дефицит витаминов А, D, йода, цинка, железа. Они являются причиной повышенной заболеваемости и смертности детей и подростков.
С самого раннего возраста проводится профилактика заболеваний полости рта. Для этого проводятся индивидуальные беседы с родителями, делаются наглядные плакаты и т.д. Основные меры профилактики включают в себя:
• запрет на постоянное питье жидкости из бутылочки, особенно подслащенной; новорожденный может сосать специальную пустышку, также не постоянно;
• запрет сосания пальцев;
• ограничение потребления сахаров; оптимально, если до года ребенок не будет получать сладкую пищу и питье;
• обеспечение гигиены ротовой полости; чистка зубов начинается с момента прорезывания первого зуба и в течение несколько лет осуществляется родителями;
• с 2,5-3 летнего возраста используются детские фторсодержащие зубные пасты;
• регулярное не реже раза в год посещение стоматолога (в раннем возрасте возможна заочная консультация у специалиста по необходимым мерам профилактики).
Примерно половина случаев детской смертности связана с предотвращаемыми инфекционными заболеваниями (пневмония, диарея, малярия, корь, ВИЧ-инфекция и др.). Так же, как и у взрослых, в основе профилактики инфекционных заболеваний лежат профилактические прививки (см. главу 5). При этом крайне важным является обеспечение вакцинации против краснухи всех женщин детородного возраста.
Санитарно-эпидемиологические мероприятия имеют профилактическое значение относительно инфекционных заболеваний на популяционном уровне. Соблюдение правил личной гигиены – эффективная мера профилактики для индивидуумов. Поэтому важно обучение родителей правильному гигиеническому уходу за новорожденным. По мере взросления детей их обучение гигиеническим навыкам проводится как родителями, так и медицинскими работниками.
При выявлении случаев инфекционных заболеваний проводится их своевременное лечение. При необходимости проводится изоляция инфицированных.
С начала полового созревания с подростками проводятся мероприятия, направленные на охрану репродуктивного здоровья, профилактику абортов и ИППП. Они могут включать в себя лекции, беседы, средства наглядной агитации и т.д. Во многих странах профилактические программы включают в себя раздачу презервативов. Однако существующее в настоящее время в РФ законодательство не позволяет это делать в образовательных учреждениях.
До настоящего времени не существует профилактических программ с доказанной эффективностью в отношении предотвращения ИППП и нежелательной беременности среди подростков. Предполагается, что следующие мероприятия могут быть эффективными:
• половое воспитание детей до начала сексуальных отношений, отсрочка полового дебюта;
• формирование цельного индивидуума, не заинтересованного в рисковом поведении;
• профилактика незапланированной беременности путем использования противозачаточных средств, оптимально – презервативов;
• оказание поддержки матерям-одиночкам;
• привлечение родителей, учителей, других значимых взрослых, заинтересованных служб (социальные работники, молодежные лидеры и т.д.).
Среди детей 5-14 лет широко распространены гельминтозы. Гельминты ухудшают питание детей, способствуют развитию некоторых инфекционных заболеваний, утяжеляют осложнения после кори, малярии, пневмонии и др.
Для профилактики гельминтозов эффективны следующие меры:
• санитарно-гигиенический и ветеринарный контроль продуктов питания;
• проведение регулярных обследований на наличие гельминтов;
• обучение детей навыкам личной гигиены;
• тщательное мытье овощей, фруктов, зелени;
• обязательная глажка утюгом трусов.
Окружающая физическая среда оказывает существенное воздействие на состояние здоровья детей и подростков. Основное влияние на состояние здоровья детей и подростков оказывают:
• система водообеспечения;
• гигиена;
• санитарное состояние окружающей среды;
• загрязнение воздуха;
• переносчики болезней.
Воздействие на указанные факторы позволяет снизить смертность и заболеваемость детей и подростков.
Однако обеспечение оптимальной физической среды начинается уже во время беременности. В это период возрастает секреция сальных желез кожи. Поэтому необходимо принимать душ не менее двух раз в день. Ванны во время беременности противопоказаны.
Во время беременности необходимо носить устойчивую обувь на невысоком каблуке. С 26-27 недели беременности рекомендуется ношение бандажа.
Систематические обзоры показали связь между риском внезапной смерти новорожденных и тем, что младенцы спали на животе. Это привело к выработке рекомендации укладывать спать всех детей в возрасте до 1 года на спину. В результате внедрения этих рекомендаций в практику число младенческих смертей снизилось (Leach CEA, 1999).
Детям с самого возраста для выработки витамина D нужны солнечные лучи. Рекомендуется не прямое солнечное облучение, а через кружевную тень. В зимние месяцы детям может быть дополнительно назначен прием витамина D.
Для уменьшения негативного воздействия физической среды на детей и подростков, необходимо обучение родителей и детей следующим навыкам:
• кипячение воды перед ее употреблением;
• мытье овощей и фруктов пред едой кипяченой водой;
• употребление в пищу только тех продуктов, срок годности которых не истек;
• мытье рук после улицы, туалета, игры с домашними животными, перед едой;
• проветривание помещений;
• избегание накуренных помещений;
• избегание нахождения вблизи крупных улиц, автотрасс.
Гиподинамия оказывает существенное негативное влияние на здоровье детей и подростков. Надо, чтобы с раннего возраста родители приучали детей к физической активности. Необходимость физической активности также может быть объяснена медицинским работником при индивидуальной беседе с детьми старшего возраста
Вопрос для обсуждения
С какими программами укрепления здоровья для детей Вам приходилось встречаться?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий среди детей. Обсудите их с преподавателем.
С целью охраны здоровья подростков проводится их регулярное диспансерное наблюдение. Обязательно контролируют параметры рост/вес для раннего выявления возможного наличия избыточной массы тела.
Следует отметить, что у детей и подростков с возрастом меняются нормативные показатели ИМТ в зависимости от пола. Для диагностики избыточной массы тела и ожирения используют референс-величины, представленные в таблице 6.9, обязательно дополняя их результатами антропометрических измерений. Значения ИМТ, меньшие 5 перцентили трактуют как недостаток массы тела. Значения ИМТ от 5 до 75 перцентили используют как норму (среднее значения – 50 перцентиль). Значения ИМТ от 75 до 95 перцентили соответствуют избытку массы тела. Более высокие значения ИМТ говорят об ожирении.
Таблица 6.9. Критические значения ИМТ для детей и подростков (ВОЗ, 2006)
Рацион питания детей и подростков должен содержать все основные продукты. В них должны обязательно входить мясо, рыба, творог, яйца, молоко или молочно-кислые продукты. Оптимально, чтобы ребенок ежедневно получал нежирную телятину, говядину, курицу или индейку. При этом один-два раза в неделю необходимо давать ребенку субпродукты (печень, язык и т.д.).
Рыба и рыбные продукты должны употребляться детьми и подростками несколько раз в неделю. Для детского питания рекомендуются следующие виды рыб: треска, минтай, хек, навага, судак.
Рыбные деликатесы (например, икра) не имеют пищевых преимуществ по сравнению со свежей рыбой. Однако они содержат раздражающие вещества, которые могут стимулировать аппетит. Поэтому рыбные деликатесы можно рекомендовать детям с недостаточной массой тела и их надо исключить из рациона питания детей с избыточной массой.
Молоко и молочно-кислые продукты являются основным источником кальция для детей и подростков. Они должны ежедневно входить в их рацион питания. Молочные продукты вводят как в виде жидкости (молоко, кефир, ряженка, йогурт), так и в твердом виде (сыр, творог). Детям, особенно в период интенсивного роста, необходимы сливочное масло, сметана и/или сливки.
В питании детей должны быть широко представлены овощи и фрукты. В школьном возрасте дети и подростки должны ежедневно получать 150-200 г картофеля, 200-250 г других овощей, а также 200-300 г фруктов и ягод (возможно, в виде соков).
В ежедневный рацион питания детей и подростков включают хлеб (лучше зерновой или с отрубями), вермишель или макароны, различные каши.
Оптимально исключить из рациона питания детей и подростков сардельки, сосиски, колбасы. Максимально ограничивают потребление жареных, острых блюд.
По оценкам экспертов ВОЗ, наиболее часто у детей и подростков наблюдается дефицит витаминов А, D, йода, цинка, железа. Они являются причиной повышенной заболеваемости и смертности детей и подростков.
С самого раннего возраста проводится профилактика заболеваний полости рта. Для этого проводятся индивидуальные беседы с родителями, делаются наглядные плакаты и т.д. Основные меры профилактики включают в себя:
• запрет на постоянное питье жидкости из бутылочки, особенно подслащенной; новорожденный может сосать специальную пустышку, также не постоянно;
• запрет сосания пальцев;
• ограничение потребления сахаров; оптимально, если до года ребенок не будет получать сладкую пищу и питье;
• обеспечение гигиены ротовой полости; чистка зубов начинается с момента прорезывания первого зуба и в течение несколько лет осуществляется родителями;
• с 2,5-3 летнего возраста используются детские фторсодержащие зубные пасты;
• регулярное не реже раза в год посещение стоматолога (в раннем возрасте возможна заочная консультация у специалиста по необходимым мерам профилактики).
6.2.3. Профилактика инфекционных заболеваний
Примерно половина случаев детской смертности связана с предотвращаемыми инфекционными заболеваниями (пневмония, диарея, малярия, корь, ВИЧ-инфекция и др.). Так же, как и у взрослых, в основе профилактики инфекционных заболеваний лежат профилактические прививки (см. главу 5). При этом крайне важным является обеспечение вакцинации против краснухи всех женщин детородного возраста.
Санитарно-эпидемиологические мероприятия имеют профилактическое значение относительно инфекционных заболеваний на популяционном уровне. Соблюдение правил личной гигиены – эффективная мера профилактики для индивидуумов. Поэтому важно обучение родителей правильному гигиеническому уходу за новорожденным. По мере взросления детей их обучение гигиеническим навыкам проводится как родителями, так и медицинскими работниками.
При выявлении случаев инфекционных заболеваний проводится их своевременное лечение. При необходимости проводится изоляция инфицированных.
С начала полового созревания с подростками проводятся мероприятия, направленные на охрану репродуктивного здоровья, профилактику абортов и ИППП. Они могут включать в себя лекции, беседы, средства наглядной агитации и т.д. Во многих странах профилактические программы включают в себя раздачу презервативов. Однако существующее в настоящее время в РФ законодательство не позволяет это делать в образовательных учреждениях.
До настоящего времени не существует профилактических программ с доказанной эффективностью в отношении предотвращения ИППП и нежелательной беременности среди подростков. Предполагается, что следующие мероприятия могут быть эффективными:
• половое воспитание детей до начала сексуальных отношений, отсрочка полового дебюта;
• формирование цельного индивидуума, не заинтересованного в рисковом поведении;
• профилактика незапланированной беременности путем использования противозачаточных средств, оптимально – презервативов;
• оказание поддержки матерям-одиночкам;
• привлечение родителей, учителей, других значимых взрослых, заинтересованных служб (социальные работники, молодежные лидеры и т.д.).
Среди детей 5-14 лет широко распространены гельминтозы. Гельминты ухудшают питание детей, способствуют развитию некоторых инфекционных заболеваний, утяжеляют осложнения после кори, малярии, пневмонии и др.
Для профилактики гельминтозов эффективны следующие меры:
• санитарно-гигиенический и ветеринарный контроль продуктов питания;
• проведение регулярных обследований на наличие гельминтов;
• обучение детей навыкам личной гигиены;
• тщательное мытье овощей, фруктов, зелени;
• обязательная глажка утюгом трусов.
6.2.4. Обеспечение оптимальной физической среды
Окружающая физическая среда оказывает существенное воздействие на состояние здоровья детей и подростков. Основное влияние на состояние здоровья детей и подростков оказывают:
• система водообеспечения;
• гигиена;
• санитарное состояние окружающей среды;
• загрязнение воздуха;
• переносчики болезней.
Воздействие на указанные факторы позволяет снизить смертность и заболеваемость детей и подростков.
Однако обеспечение оптимальной физической среды начинается уже во время беременности. В это период возрастает секреция сальных желез кожи. Поэтому необходимо принимать душ не менее двух раз в день. Ванны во время беременности противопоказаны.
Во время беременности необходимо носить устойчивую обувь на невысоком каблуке. С 26-27 недели беременности рекомендуется ношение бандажа.
Систематические обзоры показали связь между риском внезапной смерти новорожденных и тем, что младенцы спали на животе. Это привело к выработке рекомендации укладывать спать всех детей в возрасте до 1 года на спину. В результате внедрения этих рекомендаций в практику число младенческих смертей снизилось (Leach CEA, 1999).
Детям с самого возраста для выработки витамина D нужны солнечные лучи. Рекомендуется не прямое солнечное облучение, а через кружевную тень. В зимние месяцы детям может быть дополнительно назначен прием витамина D.
Для уменьшения негативного воздействия физической среды на детей и подростков, необходимо обучение родителей и детей следующим навыкам:
• кипячение воды перед ее употреблением;
• мытье овощей и фруктов пред едой кипяченой водой;
• употребление в пищу только тех продуктов, срок годности которых не истек;
• мытье рук после улицы, туалета, игры с домашними животными, перед едой;
• проветривание помещений;
• избегание накуренных помещений;
• избегание нахождения вблизи крупных улиц, автотрасс.
Гиподинамия оказывает существенное негативное влияние на здоровье детей и подростков. Надо, чтобы с раннего возраста родители приучали детей к физической активности. Необходимость физической активности также может быть объяснена медицинским работником при индивидуальной беседе с детьми старшего возраста
Вопрос для обсуждения
С какими программами укрепления здоровья для детей Вам приходилось встречаться?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий среди детей. Обсудите их с преподавателем.
6.3. Профилактические мероприятия для подростков (К.Г. Гуревич, Солнцева Н.Е., Шпиленя Л.С.)
6.3.1. Охрана здоровья подростков
С целью охраны здоровья подростков проводится их регулярное диспансерное наблюдение. Обязательно контролируют параметры рост/вес для раннего выявления возможного наличия избыточной массы тела.
Следует отметить, что у детей и подростков с возрастом меняются нормативные показатели ИМТ в зависимости от пола. Для диагностики избыточной массы тела и ожирения используют референс-величины, представленные в таблице 6.9, обязательно дополняя их результатами антропометрических измерений. Значения ИМТ, меньшие 5 перцентили трактуют как недостаток массы тела. Значения ИМТ от 5 до 75 перцентили используют как норму (среднее значения – 50 перцентиль). Значения ИМТ от 75 до 95 перцентили соответствуют избытку массы тела. Более высокие значения ИМТ говорят об ожирении.
Таблица 6.9. Критические значения ИМТ для детей и подростков (ВОЗ, 2006)
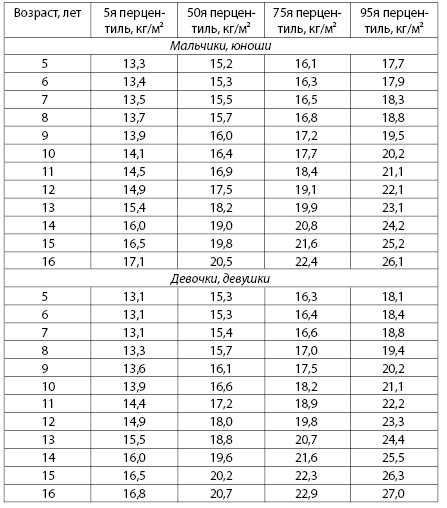
Особое внимание в подростковом возрасте уделяют вопросам профилактики нежелательной беременности, планирования семьи и профилактики ИППП. Данные мероприятия проводятся как на индивидуальном, так и на групповом уровнях.
В подростковом возрасте формируются основные привычки человека. Поэтому важно уделять особое внимание профилактике употребления табака, алкоголя и психоактивных веществ.
Подростки склонны отвергать информацию, сообщаемую взрослыми. Кроме того, они зачастую не в состоянии оценить свой потенциал здоровья и тот риск для него, который может быть связан с вредной привычкой.
Поэтому во многих странах эффективно реализуются программы укрепления здоровья подростков по принципу «равный – равному». При этом в начале проводится обучение ограниченной группы подростков (волонтеров), которые затем начинают сообщать полученные сведения своим сверстникам.
При реализации программ, основанных на принципе «равный –равному» очень важно проводить контроль за работой волонтеров. В целом реализация подобных программ невозможна только усилиями медицинских работников, к ним необходимо привлечение психологов, социальных работников и других заинтересованных лиц.
В европейском регионе 3-4 случаев смерти из 10 среди детей до 15 лет связаны с травмами и насилием. Как показывают результаты статистических исследований, большинство травм дети и подростки получают в бытовых условиях или на улице.
В основе профилактики детского травматизма в быту лежат беседы с родителями о необходимости устройства травмобезопасного домашнего помещения. В качестве примеров травмобезопасного обустройства быта можно привести: установку решеток на окна для предотвращения выпадения детей, установка неоткрываемых детьми запоров на входную дверь, подсобные помещения, прикрепление вертикально стоящей мебели к стенам.
Следует иметь в виду, что чаще всего случаи бытового травматизманаблюдаются у детей в возрасте до 5 лет. В этом возрасте не рекомендуется оставлять детей одних без присмотра.
Уличный травматизм во многом предотвратим, если дети и их родителя соблюдают правила дорожного движения. Дополнительной мерой по защите детей от травматизма служат шлемы, наколенники, налокотники, используемые ими при езде на роликовых коньках, велосипедах и т.д. Для профилактики дорожно-транспортных происшествий могут использоваться светоотражающие полоски, которые закрепляют на одежде и ранце детей; важно также обучение соблюдению правил дорожного движения с раннего возраста.
Для профилактики травм на воде необходимо обучение детей плаванью. Ответственность за приобретение данного навыка ложится на родителей.
В подростковом возрасте возрастает вероятность спортивных травм. Для их профилактики необходим контроль состояния здоровья подростков перед началом занятий спортом, а также проведение занятий с опытным тренером.
Для профилактики насилия в школе создается психологическая служба. Профилактикой бытового насилия занимаются социальные работники.
Все дети и подростки, пострадавшие от травм или насилия, должны пройти консультацию для оценки необходимости поддерживающей психологической помощи.
К сожалению, в последние годы растет распространенность проблем, связанных с психологическим развитием детей и подростков. Примерно 10-20% детей в Европе имеют одну или несколько психических или поведенческих проблем.
На этапе патронажа новорожденных большую роль в психосоциальном развитии детей играют беседы медицинских работников с родителями о необходимости стимулирования развития данной сферы. Считается, что раннем возрасте особую роль в стимуляции психосоциального развития играет чтение вслух.
Детям и подросткам могут быть предложены развивающие игры, задачки упражнения. Они должны подбираться с учетом возрастных особенностей. При наличии отклонений в психическом развитии детей и подростков подобные упражнения подбираются с участием психолога.
Важную роль в формировании психического здоровья детей играет дозированное поступление информации, особенно получаемой с помощью телевизора. Зарубежными исследованиями показан прямой вред для здоровья ребенка просмотр телевизора более 2 часов в сутки. Однако большинство отечественных экспертов рекомендуют ограничивать суточный просмотр телевизора 0,5 ч для детей дошкольного возраста, 1 ч для младших и 1,5 ч для старших школьников. Сходные ограничения установлены для компьютера.
Подростковый период связан с дополнительными стрессорными воздействиями. Часто для их решения подростки выбирают неоптимальные пути, например, употребление психоактивных веществ. Другой выход, который находят подростки, - участие в молодежных андерграундных движениях (панки, готы и др.). Подростки легко поддаются влиянию сект.
Существуют методы развития личностных ресурсов в детском и подростковом возрасте. Они включают в себя: психологические упражнения, психо-социальную поддержку и т.д. Ограниченные исследования позволяют предположить эффективность подобных программ для профилактики отклоняющегося поведения подростков.
 Неразрешенные личные проблемы, раздражительность или депрессия в подростковом возрасте часто приводят к попыткам самоубийства. В 2000 г в мире 90.000 подростков простились с жизнью в результате самоубийства.
Неразрешенные личные проблемы, раздражительность или депрессия в подростковом возрасте часто приводят к попыткам самоубийства. В 2000 г в мире 90.000 подростков простились с жизнью в результате самоубийства.
Существуют различные методы выявления подростков с повышенным риском самоубийства. Однако ни один из них не подтвердил свою эффективность в эпидемиологических исследованиях. Точно также нет заведомо эффективных методов профилактики самоубийств.
Другой психологической проблемой подросткового возраста, особенно распространенной среди девушек, является анорексия. Считается, что психосоциальная поддержка девушек способна предотвратить развитие анорексии (см. главу 3).
Дети и подростки, имеющие хронические заболевания или отклонения в физическом развитии не должны изолироваться от сверстников, если это только не вызвано прямыми медицинскими показаниями. Оптимальным считается совместное обучение детей с физическими недостатками со здоровыми сверстниками. При изоляции детей с физическими недостатками у них также начинает наблюдаться отставание в психологическом развитии. С другой стороны, следует добиваться, чтобы здоровые дети не относились пренебрежительно к своим сверстникам, имеющим те или иные недостатки.
Особенности построения профилактических программ для детей и подростков
Современные концепции профилактики предполагают, прежде всего, дифференцированный подход к организации и проведению профилактических мероприятий с учетом возрастных особенностей целевой группы. Эффективность профилактики во многом определяется возрастом, в котором она начинается. В этом отношении особо значимым представляется проведение профилактических программ в детском и подростковом возрасте. Основными направлениями профилактики и в эти возрастные периоды являются, во-первых, как можно более раннее выявление детей и подростков групп риска развития девиантного поведения и последующая коррекционная работа с ними и, во-вторых, общепрофилактическая работа по формированию физического, психического и духовного здоровья, направленная на всю популяцию детей и подростков в целом.
Одним из основных требований к профилактическому воздействию является соблюдение принципа когнитивной адекватности, то есть максимального соответствия форм, методов и организации профилактической деятельности специфическим особенностям возрастного развития конкретных групп детей.
Психическое и физическое здоровье будущего ребенка закладывается еще до его зачатия и в перинатальном периоде. Оптимальной для ребенка является ситуация плановой беременности у родителей, состоящих в устойчивых брачных отношениях. Только в этих условиях, обеспечивающих позитивное психологическое состояние матери, возможно благоприятное протекание беременности. Разумеется, беременная должна вести здоровый образ жизни, соблюдать оптимальный для этого периода режим труда и отдыха, получать сбалансированное питание. Недопустимы табакокурение, употребление алкоголя и наркотиков, необходимо максимальное ограничение приема лекарственных препаратов. В период беременности будущая мать должна быть защищена от стрессов, переутомления, конфликтов, ссор. Во второй половине беременности важно разговаривать с ребенком, слушать негромкую релаксирующую музыку, избегать громких звуков. Важным для здоровья будущего ребенка представляется психологическая подготовка матери к предстоящим родам.
В младенческом возрасте (до 1 года) большое значение имеет грудное вскармливание, что способствует нормальному развитию ребенка, формированию особой физической и психологической близости матери и ребенка. Важнейшим фактором профилактики любых девиаций является любовь. Доминирующее значение любви, привязанности во все периоды детства для формирования психологически здоровой, гармоничной и всесторонне развитой личности доказывается многими исследованиями. Так, известный английский психолог Джон Боулби в фундаментальном труде «Привязанность и утрата» (1982) убедительно показал, что в качестве главного условия нормального психического развития ребенка выступают любовь матери к ребенку и ребенка к матери. Если это условие не выполняется, то возникают девиантные и делинквентные формы поведения, различные зависимости.
В грудном возрасте основным проявлением любви, доступном восприятию ребенка, является прежде всего физический контакт, ласки, игры. Кормящую мать и ребенка следует максимально оберегать от эмоциональных стрессов, испугов. Раннее разлучение младенца с матерью может способствовать развитию у ребенка психологических отклонений и даже психических расстройств.
Фундаментальная роль матери в формировании здоровья ребенка сохраняется и в следующем периоде раннего детского возраста (от года до трех). Этот период характеризуется тем, что ребенка закладываются основы Я-концепции, причем вначале нередко в форме негативизма, упрямства, капризов, агрессивного поведения. Опасны не сами эти кризисные проявления, а проблемы непонимания, возникающие в отношении их у взрослых. Упрямство - часто крайняя степень проявления формирующейся воли, капризность – демонстрация собственной значимости для других, агрессивность – крайняя форма самозащиты и самоутверждения. Родители должны смягчить крайние проявления кризиса, но не добиваться их полного подавления путем наказаний и запретов. В этих случаях ребенок может сформироваться безвольным, без навыков ассертивного поведения, неспособным сказать «нет».
Спокойная, доброжелательная, уравновешенная реакция матери и окружения ребенка на капризы и ранний негативизм, будет способствовать его гармоническому развитию. Важным в этом периоде представляется формирование навыков самообслуживания, опрятности, развития самостоятельности. Одна из основных задач этого периода, которую приходится решать родителям – это нахождение баланса между предоставлением ребенку самостоятельности, автономности и поддержки.
Большое значение для развития адекватных коммуникативных навыков, предупреждению социофобий, приобретают эмоционально-игровые контакты со взрослыми. Должны быть исключены насилие, агрессия в отношении детей. Недопустимы любые формы запугивания. Ребенок раннего возраста нуждается в благоприятном психологическом климате, атмосфере безопасности, защищенности, и положительных эмоций. Нарушения эмоциональной атмосферы, в виде ссор, срывов между родителями могут приводить к нежелательным психологическим последствиям и психическим расстройствам у ребенка.
Дошкольный возраст (от 3 до 6 лет) представляется чрезвычайно важным, потому что это период фактического формирования личности и личностных механизмов поведения. В этом периоде устанавливаются первые связи и отношения. Однако, устанавливаются они только при условии жизни в обществе и под влиянием воспитания. Важную роль играет взаимодействие ребенка не только с родителями, но и со всеми близкими. Большое значение играет согласованность воспитательных усилий родителей. Противоречия в требованиях будут способствовать манипулятивному поведению ребенка и развитию у него истероидных черт. Другими факторами риска развития девиантного поведения ребенка могут быть такие типы воспитательного воздействия, как доминирующая гиперпротекция (воспитание по типу «кумир семьи») и гипопротекция. Планомерно приучая ребенка к физическому и умственному труду, родители закладывают основы его адекватной будущей социализации.
Для этого периода значимым для ребенка остается развитие в игре. Родители должны уделять внимание ролевым играм ребенка, как с ними, так и со сверстниками, пресекая встречающиеся агрессивные или деструктивные тенденции. Следует принимать во внимание, что активность детей в этом периоде может переходить в гиперактивность, поэтому родители и воспитатели должны своевременно реагировать ее признаки с целью коррекции этого тип развития. Большое влияние на дошкольника оказывают отношения с педагогами дошкольных образовательных учреждений. Первая встреча ребенка с чужим значимым взрослым – воспитателем во многом определяет его дальнейшее взаимодействие со всеми взрослыми.
Младший школьный возраст (7-11 лет) характеризуется кризисом, связанным с переходом к обучению в школе. Важность и ответственность этого этапа определяется тем, что степень успешности его прохождения ребенком может стать как защитным фактором¸ так и фактором риска развития различных форм девиантного поведения в дальнейшем. Особенно трудным этот период может стать для детей, ранее не посещавших дошкольных учреждений. На протяжении особенно первого года в школе ребенок адаптируется к новым условиям, что определяет необходимость психологической поддержки, которая эффективна только при личном контакте родителей с учителями.
Школа становится центром жизни ребенка. Успех или неуспех в учебных делах, в отношениях с учителями и со сверстниками имеет для ребенка острую аффективную окраску. Появляющиеся проблемы могут приводить к развитию так называемой «школьной дезадаптации» - широкому спектру нарушений деятельности и поведения ребенка. В практике крайне редко встречаются случаи чисто «школьной дезадаптации», гораздо больше детей с дезадаптацией, включающей и семейную ситуацию. Таким образом, поступление в школу становится серьезным испытанием для всей семьи. У родителей, в связи с поступлением ребенка в школу, могут актуализироваться собственные школьные страхи, которые они проецируют на ребенка, вызывая у него напряжение и тревожность. Нередко родители стремятся воплотить в ребенке свое социальное честолюбие, предъявляя к нему требования, не соответствующие его реальным возможностям, что приводит к девиантному поведению.
Неуспешная учебная деятельность, конфликтные отношения с учителем, низкий социальный статус в классе приводит к депривации потребности в признании – очень значимой для ребенка в этом возрасте потребности, что может способствовать формированию неадаптивных защитных механизмов. При пассивном типе поведения появляется лень, апатия, уход в фантазии и болезни. При активном поведении такая защита оборачивается агрессией, асоциальным поведением.
Основным направлением профилактической деятельности, кроме непосредственной работы с детьми, является работа с семьей учащихся и воздействие на школьную среду. В качестве примеров направленности подобной работы можно привести некоторые положения программ профилактики девиантного поведения в школах в Нидерландах для детей 7-10 лет:
• умение считаться с другими;
• рост независимости по отношению к родителям, что предполагает умение занять себя, развитие самостоятельнрости в игровой деятельности, наличие собственного мнения, умение справляться со своими делами, обращаться за помощью к взрослым при необходимости;
• приобретение умений и знаний, необходимых для функционирования в обществе, а именно умения работать на занятии совместно с другими детьми, приобретать знания, умения и навыки учения в начальных классах;
• установление и поддержание дружеских отношений со сверстниками;
• взятие на себя части ответственности за ведение домашнего хозяйства и по отношению к братьям и сестрам;
• умение самостоятельно пользоваться основными средствами инфраструктуры;
• умение делать выбор, обеспечивающий собственную безопасность, сохранение и укрепление здоровья.
Большое значение для профилактики девиантного поведения играют правильно организованный режим питания и досуг учащихся, здоровый образ жизни, предупреждение вредных привычек, тем более, что первые опыты курения и употребления алкоголя приходятся как раз на 10 лет.
Подростковый возраст (с 10 до 15 лет) соотносится с пубертатным кризом (половым созреванием) и по сравнению с другими периодами детства характеризуется наибольшей психической нестабильностью. Большинство исследователей связывают развивающееся у подростков девиантное поведение с акцентуациями характера и особенностями ситуационных реакций в пубертатном возрасте. Психологические (характерологические) реакции – это преходящие, ситуационно обусловленные отклонения в поведении подростка, которые проявляются преимущественно в определенной микросреде (семья, школа), имеют четкую психологическую направленность в адрес определенных лиц, не ведут к нарушению социальной дезадаптации и не сопровождаются соматовегетативными расстройствами (Кондрашенко, Игумнов, 2004). Психологические реакции подростков могут переходить в патологические, проявляющиеся различными формами девиантного и делинквентного поведения.
Наиболее характерными реакциями в детском и подростковом возрасте являются:
• реакция отказа проявляется отсутствием или снижением стремления контакта с окружающими;
• реакция оппозиции подразделяется на активную (нарочитая грубость, непослушание, вызывающее поведение и др.) и пассивную (отказы от выполнения тех или иных требований и поручений, уходы из дома, суицидальным поведением и др.);
• реакция имитации характризуется стремлением во всем подражать определенному лицу или образу;
• реакция компенсации характеризуется стремлением скрыть или восполнить свою слабость, несосотоятельность в одной области деятельностью и успехами в другой;
• реакция гиперкомпенсации характеризуется стремлением ребенка или подростка добиться высших результатов именно в той области, где он оказался несостоятельным;
• реакция эмансипации характеризуется потребностью подростков в освобождении от контроля и опеки взрослых, выступлении против установленных правил и порядков;
• реакция группирования со сверстниками, нередко стремление к объединению в неформальные, часто асоциальные группы;
• реакции увлечения;
• реакции, обусловленные формирующимся сексуальным влечением;
• реакции, обусловленные формированием самосознания;
• реакции, связанные с повышенным вниманием к своей внешности.
Перечисленные типы психологических реакций далеко не полностью отражают все их многообразие у подростков. В случае их возникновения и отсутствии или неадекватности воспитательных профилактических усилий со стороны родителей и педагогического состава они служат основанием для формирования устойчивых по своей природе девиантных форм поведения.
Расстройства поведения у подростков нередко могут возникать на фоне и за счет особенностей характера, которые впервые становятся заметными именно в этом возрасте. А.Е.Личко (1999) применительно к подростковому возрасту выделял 11 типов акцентуаций характера: гипертимный, циклоидный, лабильный, астеноневротический, сенситивный, психастенический, шизоидный, эпилептоидный, истероидный, неустойчивый, конформный. Своевременная диагностика этих особенностей с последующей коррекционной профилактической работой может предупредить возникновение стойких расстройств поведения. При несвоевременном распознавании и отсутствии адекватных профилактических мероприятий возможно психопатизация личности, сопровождающееся грубыми поведенческими расстройствами и нарушением социальной адаптации.
Отношение с родителями, как правило, в этом периоде обостряются. Вместе с тем роль родителей в предупреждении отклонений в поведении становится едва ли не ведущей. Родители должны учитывать, что это уже не ребенок, хотя еще и не взрослый и поэтому необходимо перестроить свои прежние отношения с детьми. Психологическое и профилактическое воздействие на подростка только тогда будет эффективным, если будет облечено в уважительную, тактичную форму. Поддержанию хороших, доверительных отношений с подростком, способствует совместное проведение времени, общность интересов, доброжелательные дискуссии и обсуждения общих проблем, искреннее сотрудничество и взаимопомощь.
Инициатива в этом отношении должна принадлежать родителям.
Психологические особенности детей и подростков диктуют необходимость использования различных форм и методов профилактического воздействия и их комбинаций.
В работе с детьми дошкольного и младшего школьного возраста наибольший эффект может принести комбинированное использование элементов различных методов психологического воздействия – арттерапии, сказкотерапии, «классических» дидактических методов и приемов, таких как беседа, дидактические игры и т. д., а также метода групповой дискуссии и ролевых игр, адаптированных для нужд профилактической работы.
Наиболее адекватным для детей дошкольного и младшего школьного возраста методом психологического воздействия являются сказкотерапия и арттерапия.
Сказкотерапия. Само название метода указывает на то, что его основой является использование сказочной формы. Перспективность использования этого метода в работе с детьми в рамках профилактики приобщения к психоактивным веществам и половом воспитании обусловлена следующим: форма метафоры, в которой созданы сказки, истории, наиболее доступна для восприятия ребенка. И в то же время, воздействие с помощью метафоры является глубинным и удивительно стойким, так как затрагивает не только поведенческие пласты психики, но и ее ценностную структуру. Таким образом, возможна практическая реализация работы по формированию внутриличностных «антинаркотических барьеров», наличие которых и признается главным защитным фактором по отношению к возможной наркотизации, а также ценности здорового образа жизни и безопасного и ответственного сексуального поведения.
Эффективным может быть сочетание сказкотерапевтических техник с элементами арттерапии.
Арттерапия – метод, использующийся в качестве средства психолого-педагогического воздействия искусство.
Основная цель арттерапии – установление гармонических связей с окружающим миром и с самим собой через искусство. Терапия искусством укрепляет личность ребенка, помогает структурировать его мировоззрение. Творя, дети обдумывают мир и ищут свой язык, связывающий их с «большим» миром и наиболее точно выражающий их внутренний мир. Разнообразие способов самовыражения, положительные эмоции, возникающие в процессе арттерапии, повышают самооценку и адаптационные способности ребенка, то есть усиливать защитные факторы, направленные на формирование здорового образа жизни.
Поскольку общепризнано, что в детском «конкретном» подходе к миру играет существенную роль активная манипуляция с объектами, особое значение в работе с детьми дошкольного и младшего школьного возраста приобретает использование игровых методов, в частности, ролевых и дидактических игр.
Ролевая игра – это метод обучения через практические действия. Фактически ребенку предлагается проиграть какую-то жизненную ситуацию в зависимости от роли, которую он получил в соответствии с сюжетом. Использование ролевых игр позволяет обучить необходимым жизненным навыкам (в частности, навыкам поведения в ситуациях, связанных с возможностью вовлечения в наркотизацию или насильственного сексуального контакта).
В работе с детьми значительная роль отводится дидактическим играм. Дидактическая игра может быть и средством и формой обучения и используется при освоении материала в разных видах деятельности детей. Она позволяет обеспечить ребенку необходимое количество повторений определенных действий и информационных материалов при сохранении эмоционально-положительного отношения к выполняемым заданиям.
В рамках информирования о тех или иных заболеваниях детей младшей возрастной группы может использоваться комбинация сказкотерапевтических, игровых и арттерапевтических методов. Так, для большей наглядности можно нарисовать схему, объясняющую работу иммунной системы человека, когда организм борется против элементарной простуды. Ребенку будет легче понять объяснения, если они будут даваться, например, по ходу сказки-игры «Волшебный замок», где организм человека – это замок, в котором живут сказочные жильцы замка (клеточки), есть свои защитники «замка», и «захватчики»-вирусы.
Информирование детей по проблеме здорового образа жизни может проводиться и с использованием традиционных дидактических методов, в частности, рассказа и беседы
Рассказ, объяснение помогают педагогу, психологу донести до детей новый материал.
Беседа предполагает диалог взрослого и детей, дает возможность детям задать интересующие их вопросы, высказать свое отношение к полученной информации.
С помощью словесных методов дети осваивают новые термины, которые постепенно входят в их активный словарь. Как рассказ, так и беседа должны, по возможности, сочетаться с наглядными и практическими методами. Это значительно повышает эффективность усвоения материала, делает его более понятным, доступным.
Наиболее подходящими в профилактической работе практическими методами обучения являются мозговой штурм и групповая дискуссия.
Мозговой штурм используется для стимуляции высказываний детей по определенным вопросам. Педагог или психолог предлагает детям высказывать идеи и мнения без какой-либо оценки или обсуждения этих идей и мнений, и фиксирует все высказывания детей на доске до тех пор, пока не истощатся идеи или не кончится отведенное для этого время.
Затем может организовываться обсуждение высказанных идей в группах. Например, с помощью метода групповой дискуссии.
Групповая дискуссия – такой способ организации совместной деятельности учащихся под общим руководством педагога с целью решения групповых задач или воздействия на мнения и установки участников в процессе обсуждения. Использование этого метода в профилактической работе позволяет развить способность ребенка видеть проблему с разных сторон, уточнить собственную позицию по разным вопросам, сформировать навыки конструктивного сотрудничества и принятия группового решения, удовлетворить потребность детей в признании и уважении со стороны сверстников и педагога.
Наиболее оптимальной формой профилактической работы с подростками и молодежью является интерактивный семинар-тренинг. Во время занятий по многим темам следует учитывать психологические трудности аудитории при обсуждении интимных вопросов. Для преодоления этих сложностей важно стимулировать различного рода дискуссии и использовать различные игровые методики.
Во время проведения занятий целесообразно использовать следующие технические приемы: «мозговой штурм», групповую дискуссию, ролевые игры, наглядные методы обучения.
«Мозговой штурм» - способ быстрого включения участников в работу. Ведущий должен быть внимательным и стараться не пропустить ни одного высказывания, так как стеснительным людям бывает трудно высказываться вслух, и если их мнение не было «услышано», они замыкаются и больше не участвуют в занятии. Идеи, высказанные в рамках «мозгового» штурма, могут послужить основой для формирования активной позиции участников по обсуждаемым вопросам, например, с использованием групповой дискуссии.
Групповая дискуссия позволяет всем участникам выразить свое мнение. Это способствует расширении опыта по заданной теме. Кроме того, в процессе дискуссии происходит переоценка не только знаний, но и поведения, формируются новые ценности. Желательно, чтобы количество участников было не меньше 8 человек, но и не превышало 12. Можно разбить группу на подгруппы и определить ведущего в каждой из них.
Формирование и отработка навыков безопасного и отвественного поведения может проводится в рамках ролевых игр.
Ролевая игра – воспроизведение какой-либо жизненной ситуации по тематике занятия. Ролевые игры помогают преодолеть психологические барьеры, когда затронуты интимные вопросы или нужно выразить сои чувства. В то же время в ролевой игре происходит выработка и «апробация» новых навыков. Важно, чтобы участники не играли однотипные роли, и ни в коем случае нельзя допустить, чтобы кто-то стал «персонажем» в глазах других. Поэтому важно, чтобы во время обсуждения рассматривались не игровые моменты, а чувства участников и трудности при попытке вести себя определенным образом.
Во время занятий хорошо использовать различные иллюстративные, в частности, видеоматериалы. Однако их демонстрация не должна занимать слишком много времени, и каждая демонстрация должна сопровождаться обсуждением.
Повысить эффективность профилактического воздействия на молодежь может использование метода обучения «равный-равному», когда в качестве обучающих выступают сверстники. Этот метод эффективен во многом благодаря тому, что юноши и девушки охотно слушают людей одного с ними возраста. Это особенно очевидно в отношении таких деликатных тем, как секс и сексуальное поведение, поскольку молодые люди могут воспринимать педагогов, родителей и других взрослых с недоверием и стеснением.
Вопрос для обсуждения
С какими программами укрепления здоровья для подростков Вам приходилось встречаться?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий среди подростков. Обсудите их с преподавателем.
Воздействия на поведенческие факторы риска может привести к снижению бремени хронических неинфекционных заболеваний (рис. 6.4). При этом для профилактики воздействия основных факторов риска проводятся индивидуальные и групповые мероприятия так, как это было рассмотрено в главах 3 и 4.
В подростковом возрасте формируются основные привычки человека. Поэтому важно уделять особое внимание профилактике употребления табака, алкоголя и психоактивных веществ.
Подростки склонны отвергать информацию, сообщаемую взрослыми. Кроме того, они зачастую не в состоянии оценить свой потенциал здоровья и тот риск для него, который может быть связан с вредной привычкой.
Поэтому во многих странах эффективно реализуются программы укрепления здоровья подростков по принципу «равный – равному». При этом в начале проводится обучение ограниченной группы подростков (волонтеров), которые затем начинают сообщать полученные сведения своим сверстникам.
При реализации программ, основанных на принципе «равный –равному» очень важно проводить контроль за работой волонтеров. В целом реализация подобных программ невозможна только усилиями медицинских работников, к ним необходимо привлечение психологов, социальных работников и других заинтересованных лиц.
6.3.2. Профилактика травм и насилия
В европейском регионе 3-4 случаев смерти из 10 среди детей до 15 лет связаны с травмами и насилием. Как показывают результаты статистических исследований, большинство травм дети и подростки получают в бытовых условиях или на улице.
В основе профилактики детского травматизма в быту лежат беседы с родителями о необходимости устройства травмобезопасного домашнего помещения. В качестве примеров травмобезопасного обустройства быта можно привести: установку решеток на окна для предотвращения выпадения детей, установка неоткрываемых детьми запоров на входную дверь, подсобные помещения, прикрепление вертикально стоящей мебели к стенам.
Следует иметь в виду, что чаще всего случаи бытового травматизманаблюдаются у детей в возрасте до 5 лет. В этом возрасте не рекомендуется оставлять детей одних без присмотра.
Уличный травматизм во многом предотвратим, если дети и их родителя соблюдают правила дорожного движения. Дополнительной мерой по защите детей от травматизма служат шлемы, наколенники, налокотники, используемые ими при езде на роликовых коньках, велосипедах и т.д. Для профилактики дорожно-транспортных происшествий могут использоваться светоотражающие полоски, которые закрепляют на одежде и ранце детей; важно также обучение соблюдению правил дорожного движения с раннего возраста.
Для профилактики травм на воде необходимо обучение детей плаванью. Ответственность за приобретение данного навыка ложится на родителей.
В подростковом возрасте возрастает вероятность спортивных травм. Для их профилактики необходим контроль состояния здоровья подростков перед началом занятий спортом, а также проведение занятий с опытным тренером.
Для профилактики насилия в школе создается психологическая служба. Профилактикой бытового насилия занимаются социальные работники.
Все дети и подростки, пострадавшие от травм или насилия, должны пройти консультацию для оценки необходимости поддерживающей психологической помощи.
6.3.3. Обеспечение психосоциального развития и психического здоровья детей и подростков
К сожалению, в последние годы растет распространенность проблем, связанных с психологическим развитием детей и подростков. Примерно 10-20% детей в Европе имеют одну или несколько психических или поведенческих проблем.
На этапе патронажа новорожденных большую роль в психосоциальном развитии детей играют беседы медицинских работников с родителями о необходимости стимулирования развития данной сферы. Считается, что раннем возрасте особую роль в стимуляции психосоциального развития играет чтение вслух.
Детям и подросткам могут быть предложены развивающие игры, задачки упражнения. Они должны подбираться с учетом возрастных особенностей. При наличии отклонений в психическом развитии детей и подростков подобные упражнения подбираются с участием психолога.
Важную роль в формировании психического здоровья детей играет дозированное поступление информации, особенно получаемой с помощью телевизора. Зарубежными исследованиями показан прямой вред для здоровья ребенка просмотр телевизора более 2 часов в сутки. Однако большинство отечественных экспертов рекомендуют ограничивать суточный просмотр телевизора 0,5 ч для детей дошкольного возраста, 1 ч для младших и 1,5 ч для старших школьников. Сходные ограничения установлены для компьютера.
Подростковый период связан с дополнительными стрессорными воздействиями. Часто для их решения подростки выбирают неоптимальные пути, например, употребление психоактивных веществ. Другой выход, который находят подростки, - участие в молодежных андерграундных движениях (панки, готы и др.). Подростки легко поддаются влиянию сект.
Существуют методы развития личностных ресурсов в детском и подростковом возрасте. Они включают в себя: психологические упражнения, психо-социальную поддержку и т.д. Ограниченные исследования позволяют предположить эффективность подобных программ для профилактики отклоняющегося поведения подростков.
 Неразрешенные личные проблемы, раздражительность или депрессия в подростковом возрасте часто приводят к попыткам самоубийства. В 2000 г в мире 90.000 подростков простились с жизнью в результате самоубийства.
Неразрешенные личные проблемы, раздражительность или депрессия в подростковом возрасте часто приводят к попыткам самоубийства. В 2000 г в мире 90.000 подростков простились с жизнью в результате самоубийства.Существуют различные методы выявления подростков с повышенным риском самоубийства. Однако ни один из них не подтвердил свою эффективность в эпидемиологических исследованиях. Точно также нет заведомо эффективных методов профилактики самоубийств.
Другой психологической проблемой подросткового возраста, особенно распространенной среди девушек, является анорексия. Считается, что психосоциальная поддержка девушек способна предотвратить развитие анорексии (см. главу 3).
Дети и подростки, имеющие хронические заболевания или отклонения в физическом развитии не должны изолироваться от сверстников, если это только не вызвано прямыми медицинскими показаниями. Оптимальным считается совместное обучение детей с физическими недостатками со здоровыми сверстниками. При изоляции детей с физическими недостатками у них также начинает наблюдаться отставание в психологическом развитии. С другой стороны, следует добиваться, чтобы здоровые дети не относились пренебрежительно к своим сверстникам, имеющим те или иные недостатки.
Особенности построения профилактических программ для детей и подростков
Современные концепции профилактики предполагают, прежде всего, дифференцированный подход к организации и проведению профилактических мероприятий с учетом возрастных особенностей целевой группы. Эффективность профилактики во многом определяется возрастом, в котором она начинается. В этом отношении особо значимым представляется проведение профилактических программ в детском и подростковом возрасте. Основными направлениями профилактики и в эти возрастные периоды являются, во-первых, как можно более раннее выявление детей и подростков групп риска развития девиантного поведения и последующая коррекционная работа с ними и, во-вторых, общепрофилактическая работа по формированию физического, психического и духовного здоровья, направленная на всю популяцию детей и подростков в целом.
Одним из основных требований к профилактическому воздействию является соблюдение принципа когнитивной адекватности, то есть максимального соответствия форм, методов и организации профилактической деятельности специфическим особенностям возрастного развития конкретных групп детей.
Психическое и физическое здоровье будущего ребенка закладывается еще до его зачатия и в перинатальном периоде. Оптимальной для ребенка является ситуация плановой беременности у родителей, состоящих в устойчивых брачных отношениях. Только в этих условиях, обеспечивающих позитивное психологическое состояние матери, возможно благоприятное протекание беременности. Разумеется, беременная должна вести здоровый образ жизни, соблюдать оптимальный для этого периода режим труда и отдыха, получать сбалансированное питание. Недопустимы табакокурение, употребление алкоголя и наркотиков, необходимо максимальное ограничение приема лекарственных препаратов. В период беременности будущая мать должна быть защищена от стрессов, переутомления, конфликтов, ссор. Во второй половине беременности важно разговаривать с ребенком, слушать негромкую релаксирующую музыку, избегать громких звуков. Важным для здоровья будущего ребенка представляется психологическая подготовка матери к предстоящим родам.
В младенческом возрасте (до 1 года) большое значение имеет грудное вскармливание, что способствует нормальному развитию ребенка, формированию особой физической и психологической близости матери и ребенка. Важнейшим фактором профилактики любых девиаций является любовь. Доминирующее значение любви, привязанности во все периоды детства для формирования психологически здоровой, гармоничной и всесторонне развитой личности доказывается многими исследованиями. Так, известный английский психолог Джон Боулби в фундаментальном труде «Привязанность и утрата» (1982) убедительно показал, что в качестве главного условия нормального психического развития ребенка выступают любовь матери к ребенку и ребенка к матери. Если это условие не выполняется, то возникают девиантные и делинквентные формы поведения, различные зависимости.
В грудном возрасте основным проявлением любви, доступном восприятию ребенка, является прежде всего физический контакт, ласки, игры. Кормящую мать и ребенка следует максимально оберегать от эмоциональных стрессов, испугов. Раннее разлучение младенца с матерью может способствовать развитию у ребенка психологических отклонений и даже психических расстройств.
Фундаментальная роль матери в формировании здоровья ребенка сохраняется и в следующем периоде раннего детского возраста (от года до трех). Этот период характеризуется тем, что ребенка закладываются основы Я-концепции, причем вначале нередко в форме негативизма, упрямства, капризов, агрессивного поведения. Опасны не сами эти кризисные проявления, а проблемы непонимания, возникающие в отношении их у взрослых. Упрямство - часто крайняя степень проявления формирующейся воли, капризность – демонстрация собственной значимости для других, агрессивность – крайняя форма самозащиты и самоутверждения. Родители должны смягчить крайние проявления кризиса, но не добиваться их полного подавления путем наказаний и запретов. В этих случаях ребенок может сформироваться безвольным, без навыков ассертивного поведения, неспособным сказать «нет».
Спокойная, доброжелательная, уравновешенная реакция матери и окружения ребенка на капризы и ранний негативизм, будет способствовать его гармоническому развитию. Важным в этом периоде представляется формирование навыков самообслуживания, опрятности, развития самостоятельности. Одна из основных задач этого периода, которую приходится решать родителям – это нахождение баланса между предоставлением ребенку самостоятельности, автономности и поддержки.
Большое значение для развития адекватных коммуникативных навыков, предупреждению социофобий, приобретают эмоционально-игровые контакты со взрослыми. Должны быть исключены насилие, агрессия в отношении детей. Недопустимы любые формы запугивания. Ребенок раннего возраста нуждается в благоприятном психологическом климате, атмосфере безопасности, защищенности, и положительных эмоций. Нарушения эмоциональной атмосферы, в виде ссор, срывов между родителями могут приводить к нежелательным психологическим последствиям и психическим расстройствам у ребенка.
Дошкольный возраст (от 3 до 6 лет) представляется чрезвычайно важным, потому что это период фактического формирования личности и личностных механизмов поведения. В этом периоде устанавливаются первые связи и отношения. Однако, устанавливаются они только при условии жизни в обществе и под влиянием воспитания. Важную роль играет взаимодействие ребенка не только с родителями, но и со всеми близкими. Большое значение играет согласованность воспитательных усилий родителей. Противоречия в требованиях будут способствовать манипулятивному поведению ребенка и развитию у него истероидных черт. Другими факторами риска развития девиантного поведения ребенка могут быть такие типы воспитательного воздействия, как доминирующая гиперпротекция (воспитание по типу «кумир семьи») и гипопротекция. Планомерно приучая ребенка к физическому и умственному труду, родители закладывают основы его адекватной будущей социализации.
Для этого периода значимым для ребенка остается развитие в игре. Родители должны уделять внимание ролевым играм ребенка, как с ними, так и со сверстниками, пресекая встречающиеся агрессивные или деструктивные тенденции. Следует принимать во внимание, что активность детей в этом периоде может переходить в гиперактивность, поэтому родители и воспитатели должны своевременно реагировать ее признаки с целью коррекции этого тип развития. Большое влияние на дошкольника оказывают отношения с педагогами дошкольных образовательных учреждений. Первая встреча ребенка с чужим значимым взрослым – воспитателем во многом определяет его дальнейшее взаимодействие со всеми взрослыми.
Младший школьный возраст (7-11 лет) характеризуется кризисом, связанным с переходом к обучению в школе. Важность и ответственность этого этапа определяется тем, что степень успешности его прохождения ребенком может стать как защитным фактором¸ так и фактором риска развития различных форм девиантного поведения в дальнейшем. Особенно трудным этот период может стать для детей, ранее не посещавших дошкольных учреждений. На протяжении особенно первого года в школе ребенок адаптируется к новым условиям, что определяет необходимость психологической поддержки, которая эффективна только при личном контакте родителей с учителями.
Школа становится центром жизни ребенка. Успех или неуспех в учебных делах, в отношениях с учителями и со сверстниками имеет для ребенка острую аффективную окраску. Появляющиеся проблемы могут приводить к развитию так называемой «школьной дезадаптации» - широкому спектру нарушений деятельности и поведения ребенка. В практике крайне редко встречаются случаи чисто «школьной дезадаптации», гораздо больше детей с дезадаптацией, включающей и семейную ситуацию. Таким образом, поступление в школу становится серьезным испытанием для всей семьи. У родителей, в связи с поступлением ребенка в школу, могут актуализироваться собственные школьные страхи, которые они проецируют на ребенка, вызывая у него напряжение и тревожность. Нередко родители стремятся воплотить в ребенке свое социальное честолюбие, предъявляя к нему требования, не соответствующие его реальным возможностям, что приводит к девиантному поведению.
Неуспешная учебная деятельность, конфликтные отношения с учителем, низкий социальный статус в классе приводит к депривации потребности в признании – очень значимой для ребенка в этом возрасте потребности, что может способствовать формированию неадаптивных защитных механизмов. При пассивном типе поведения появляется лень, апатия, уход в фантазии и болезни. При активном поведении такая защита оборачивается агрессией, асоциальным поведением.
Основным направлением профилактической деятельности, кроме непосредственной работы с детьми, является работа с семьей учащихся и воздействие на школьную среду. В качестве примеров направленности подобной работы можно привести некоторые положения программ профилактики девиантного поведения в школах в Нидерландах для детей 7-10 лет:
• умение считаться с другими;
• рост независимости по отношению к родителям, что предполагает умение занять себя, развитие самостоятельнрости в игровой деятельности, наличие собственного мнения, умение справляться со своими делами, обращаться за помощью к взрослым при необходимости;
• приобретение умений и знаний, необходимых для функционирования в обществе, а именно умения работать на занятии совместно с другими детьми, приобретать знания, умения и навыки учения в начальных классах;
• установление и поддержание дружеских отношений со сверстниками;
• взятие на себя части ответственности за ведение домашнего хозяйства и по отношению к братьям и сестрам;
• умение самостоятельно пользоваться основными средствами инфраструктуры;
• умение делать выбор, обеспечивающий собственную безопасность, сохранение и укрепление здоровья.
Большое значение для профилактики девиантного поведения играют правильно организованный режим питания и досуг учащихся, здоровый образ жизни, предупреждение вредных привычек, тем более, что первые опыты курения и употребления алкоголя приходятся как раз на 10 лет.
Подростковый возраст (с 10 до 15 лет) соотносится с пубертатным кризом (половым созреванием) и по сравнению с другими периодами детства характеризуется наибольшей психической нестабильностью. Большинство исследователей связывают развивающееся у подростков девиантное поведение с акцентуациями характера и особенностями ситуационных реакций в пубертатном возрасте. Психологические (характерологические) реакции – это преходящие, ситуационно обусловленные отклонения в поведении подростка, которые проявляются преимущественно в определенной микросреде (семья, школа), имеют четкую психологическую направленность в адрес определенных лиц, не ведут к нарушению социальной дезадаптации и не сопровождаются соматовегетативными расстройствами (Кондрашенко, Игумнов, 2004). Психологические реакции подростков могут переходить в патологические, проявляющиеся различными формами девиантного и делинквентного поведения.
Наиболее характерными реакциями в детском и подростковом возрасте являются:
• реакция отказа проявляется отсутствием или снижением стремления контакта с окружающими;
• реакция оппозиции подразделяется на активную (нарочитая грубость, непослушание, вызывающее поведение и др.) и пассивную (отказы от выполнения тех или иных требований и поручений, уходы из дома, суицидальным поведением и др.);
• реакция имитации характризуется стремлением во всем подражать определенному лицу или образу;
• реакция компенсации характеризуется стремлением скрыть или восполнить свою слабость, несосотоятельность в одной области деятельностью и успехами в другой;
• реакция гиперкомпенсации характеризуется стремлением ребенка или подростка добиться высших результатов именно в той области, где он оказался несостоятельным;
• реакция эмансипации характеризуется потребностью подростков в освобождении от контроля и опеки взрослых, выступлении против установленных правил и порядков;
• реакция группирования со сверстниками, нередко стремление к объединению в неформальные, часто асоциальные группы;
• реакции увлечения;
• реакции, обусловленные формирующимся сексуальным влечением;
• реакции, обусловленные формированием самосознания;
• реакции, связанные с повышенным вниманием к своей внешности.
Перечисленные типы психологических реакций далеко не полностью отражают все их многообразие у подростков. В случае их возникновения и отсутствии или неадекватности воспитательных профилактических усилий со стороны родителей и педагогического состава они служат основанием для формирования устойчивых по своей природе девиантных форм поведения.
Расстройства поведения у подростков нередко могут возникать на фоне и за счет особенностей характера, которые впервые становятся заметными именно в этом возрасте. А.Е.Личко (1999) применительно к подростковому возрасту выделял 11 типов акцентуаций характера: гипертимный, циклоидный, лабильный, астеноневротический, сенситивный, психастенический, шизоидный, эпилептоидный, истероидный, неустойчивый, конформный. Своевременная диагностика этих особенностей с последующей коррекционной профилактической работой может предупредить возникновение стойких расстройств поведения. При несвоевременном распознавании и отсутствии адекватных профилактических мероприятий возможно психопатизация личности, сопровождающееся грубыми поведенческими расстройствами и нарушением социальной адаптации.
Отношение с родителями, как правило, в этом периоде обостряются. Вместе с тем роль родителей в предупреждении отклонений в поведении становится едва ли не ведущей. Родители должны учитывать, что это уже не ребенок, хотя еще и не взрослый и поэтому необходимо перестроить свои прежние отношения с детьми. Психологическое и профилактическое воздействие на подростка только тогда будет эффективным, если будет облечено в уважительную, тактичную форму. Поддержанию хороших, доверительных отношений с подростком, способствует совместное проведение времени, общность интересов, доброжелательные дискуссии и обсуждения общих проблем, искреннее сотрудничество и взаимопомощь.
Инициатива в этом отношении должна принадлежать родителям.
Психологические особенности детей и подростков диктуют необходимость использования различных форм и методов профилактического воздействия и их комбинаций.
В работе с детьми дошкольного и младшего школьного возраста наибольший эффект может принести комбинированное использование элементов различных методов психологического воздействия – арттерапии, сказкотерапии, «классических» дидактических методов и приемов, таких как беседа, дидактические игры и т. д., а также метода групповой дискуссии и ролевых игр, адаптированных для нужд профилактической работы.
Наиболее адекватным для детей дошкольного и младшего школьного возраста методом психологического воздействия являются сказкотерапия и арттерапия.
Сказкотерапия. Само название метода указывает на то, что его основой является использование сказочной формы. Перспективность использования этого метода в работе с детьми в рамках профилактики приобщения к психоактивным веществам и половом воспитании обусловлена следующим: форма метафоры, в которой созданы сказки, истории, наиболее доступна для восприятия ребенка. И в то же время, воздействие с помощью метафоры является глубинным и удивительно стойким, так как затрагивает не только поведенческие пласты психики, но и ее ценностную структуру. Таким образом, возможна практическая реализация работы по формированию внутриличностных «антинаркотических барьеров», наличие которых и признается главным защитным фактором по отношению к возможной наркотизации, а также ценности здорового образа жизни и безопасного и ответственного сексуального поведения.
Эффективным может быть сочетание сказкотерапевтических техник с элементами арттерапии.
Арттерапия – метод, использующийся в качестве средства психолого-педагогического воздействия искусство.
Основная цель арттерапии – установление гармонических связей с окружающим миром и с самим собой через искусство. Терапия искусством укрепляет личность ребенка, помогает структурировать его мировоззрение. Творя, дети обдумывают мир и ищут свой язык, связывающий их с «большим» миром и наиболее точно выражающий их внутренний мир. Разнообразие способов самовыражения, положительные эмоции, возникающие в процессе арттерапии, повышают самооценку и адаптационные способности ребенка, то есть усиливать защитные факторы, направленные на формирование здорового образа жизни.
Поскольку общепризнано, что в детском «конкретном» подходе к миру играет существенную роль активная манипуляция с объектами, особое значение в работе с детьми дошкольного и младшего школьного возраста приобретает использование игровых методов, в частности, ролевых и дидактических игр.
Ролевая игра – это метод обучения через практические действия. Фактически ребенку предлагается проиграть какую-то жизненную ситуацию в зависимости от роли, которую он получил в соответствии с сюжетом. Использование ролевых игр позволяет обучить необходимым жизненным навыкам (в частности, навыкам поведения в ситуациях, связанных с возможностью вовлечения в наркотизацию или насильственного сексуального контакта).
В работе с детьми значительная роль отводится дидактическим играм. Дидактическая игра может быть и средством и формой обучения и используется при освоении материала в разных видах деятельности детей. Она позволяет обеспечить ребенку необходимое количество повторений определенных действий и информационных материалов при сохранении эмоционально-положительного отношения к выполняемым заданиям.
В рамках информирования о тех или иных заболеваниях детей младшей возрастной группы может использоваться комбинация сказкотерапевтических, игровых и арттерапевтических методов. Так, для большей наглядности можно нарисовать схему, объясняющую работу иммунной системы человека, когда организм борется против элементарной простуды. Ребенку будет легче понять объяснения, если они будут даваться, например, по ходу сказки-игры «Волшебный замок», где организм человека – это замок, в котором живут сказочные жильцы замка (клеточки), есть свои защитники «замка», и «захватчики»-вирусы.
Информирование детей по проблеме здорового образа жизни может проводиться и с использованием традиционных дидактических методов, в частности, рассказа и беседы
Рассказ, объяснение помогают педагогу, психологу донести до детей новый материал.
Беседа предполагает диалог взрослого и детей, дает возможность детям задать интересующие их вопросы, высказать свое отношение к полученной информации.
С помощью словесных методов дети осваивают новые термины, которые постепенно входят в их активный словарь. Как рассказ, так и беседа должны, по возможности, сочетаться с наглядными и практическими методами. Это значительно повышает эффективность усвоения материала, делает его более понятным, доступным.
Наиболее подходящими в профилактической работе практическими методами обучения являются мозговой штурм и групповая дискуссия.
Мозговой штурм используется для стимуляции высказываний детей по определенным вопросам. Педагог или психолог предлагает детям высказывать идеи и мнения без какой-либо оценки или обсуждения этих идей и мнений, и фиксирует все высказывания детей на доске до тех пор, пока не истощатся идеи или не кончится отведенное для этого время.
Затем может организовываться обсуждение высказанных идей в группах. Например, с помощью метода групповой дискуссии.
Групповая дискуссия – такой способ организации совместной деятельности учащихся под общим руководством педагога с целью решения групповых задач или воздействия на мнения и установки участников в процессе обсуждения. Использование этого метода в профилактической работе позволяет развить способность ребенка видеть проблему с разных сторон, уточнить собственную позицию по разным вопросам, сформировать навыки конструктивного сотрудничества и принятия группового решения, удовлетворить потребность детей в признании и уважении со стороны сверстников и педагога.
Наиболее оптимальной формой профилактической работы с подростками и молодежью является интерактивный семинар-тренинг. Во время занятий по многим темам следует учитывать психологические трудности аудитории при обсуждении интимных вопросов. Для преодоления этих сложностей важно стимулировать различного рода дискуссии и использовать различные игровые методики.
Во время проведения занятий целесообразно использовать следующие технические приемы: «мозговой штурм», групповую дискуссию, ролевые игры, наглядные методы обучения.
«Мозговой штурм» - способ быстрого включения участников в работу. Ведущий должен быть внимательным и стараться не пропустить ни одного высказывания, так как стеснительным людям бывает трудно высказываться вслух, и если их мнение не было «услышано», они замыкаются и больше не участвуют в занятии. Идеи, высказанные в рамках «мозгового» штурма, могут послужить основой для формирования активной позиции участников по обсуждаемым вопросам, например, с использованием групповой дискуссии.
Групповая дискуссия позволяет всем участникам выразить свое мнение. Это способствует расширении опыта по заданной теме. Кроме того, в процессе дискуссии происходит переоценка не только знаний, но и поведения, формируются новые ценности. Желательно, чтобы количество участников было не меньше 8 человек, но и не превышало 12. Можно разбить группу на подгруппы и определить ведущего в каждой из них.
Формирование и отработка навыков безопасного и отвественного поведения может проводится в рамках ролевых игр.
Ролевая игра – воспроизведение какой-либо жизненной ситуации по тематике занятия. Ролевые игры помогают преодолеть психологические барьеры, когда затронуты интимные вопросы или нужно выразить сои чувства. В то же время в ролевой игре происходит выработка и «апробация» новых навыков. Важно, чтобы участники не играли однотипные роли, и ни в коем случае нельзя допустить, чтобы кто-то стал «персонажем» в глазах других. Поэтому важно, чтобы во время обсуждения рассматривались не игровые моменты, а чувства участников и трудности при попытке вести себя определенным образом.
Во время занятий хорошо использовать различные иллюстративные, в частности, видеоматериалы. Однако их демонстрация не должна занимать слишком много времени, и каждая демонстрация должна сопровождаться обсуждением.
Повысить эффективность профилактического воздействия на молодежь может использование метода обучения «равный-равному», когда в качестве обучающих выступают сверстники. Этот метод эффективен во многом благодаря тому, что юноши и девушки охотно слушают людей одного с ними возраста. Это особенно очевидно в отношении таких деликатных тем, как секс и сексуальное поведение, поскольку молодые люди могут воспринимать педагогов, родителей и других взрослых с недоверием и стеснением.
Вопрос для обсуждения
С какими программами укрепления здоровья для подростков Вам приходилось встречаться?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий среди подростков. Обсудите их с преподавателем.
6.4. Профилактические мероприятия для лиц среднего возраста (Дмитриева Е.А.)
| В среднем возрасте основное бремя хронических неинфекционных заболеваний реализовано за счет предотвращаемых заболеваний четырех групп (ВОЗ, 2006): 1. Сердечно-сосудистые заболевания. 2. Онкологические заболевания. 3. Бронхо-легочные заболевания. 4. Сахарный диабет 2 типа. |
| Все хронические неинфекционные заболевания имеют четыре основные фактора риска, связанные с поведением: 1. Курение и злоупотребление алкоголем и другими психоактивными веществами. 2. Нерациональное питание. 3. Гиподинамия. 4. Стресс. |
| Поведенческие факторы риска приводят к четырем основным биологическим маркерам, характеризующим повышенный риск развития хронических неинфекционных заболеваний: 1. Избыточная масса тела. 2. Артериальная гипертензия. 3. Нарушения липидного обмена. 4. Нарушения углеводного обмена. |
Воздействия на поведенческие факторы риска может привести к снижению бремени хронических неинфекционных заболеваний (рис. 6.4). При этом для профилактики воздействия основных факторов риска проводятся индивидуальные и групповые мероприятия так, как это было рассмотрено в главах 3 и 4.
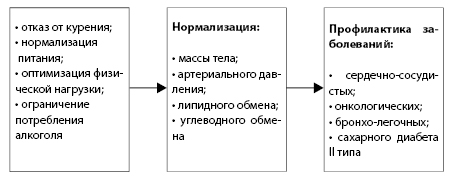
Рисунок 6.4. Схема программ укрепления здоровья для лиц среднего возраста
Биологические факторы риска развития хронических неинфекционных заболеваний могут быть явлены медицинским работником среднего звена. Профилактическое воздействие на эти факторы риска проводится индивидуально. Если профилактика включает в себя лечение, то оно назначается врачом.
Важную роль в профилактике хронических неинфекционных заболеваний у лиц среднего возрасте отводят в выработке личных навыков у людей. Они должны включать в себя:
• оптимизацию рациона питания и физической активности;
• отказ или ограничение курения и употребления алкоголя.
Профилактические мероприятия проводятся путем просвещения и обучения. Целью подобных программ является изменение поведения индивидуума.
Вопрос для обсуждения
С какими программами укрепления здоровья для лиц среднего возраста Вам приходилось встречаться?
Самостоятельные работы
1. Оцените состояние своего здоровья на основании ответов на вопросы анкеты, приведенной в приложении 14. Какие проблемы со здоровьем у Вас есть? Какие Вам необходимы профилактические мероприятия? Обсудите результаты с преподавателем.
2. Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий для лиц среднего возраста. Обсудите их с преподавателем.
6.5. Профилактические мероприятия для лиц пожилого и старческого возраста (Дмитриева Е.А.)
Даже сейчас,
На склоне лет,
Хочу я
Более всего, -
Не ехать
Перед оркестром,
А плясать
Впереди него.
О.Дриз
На склоне лет,
Хочу я
Более всего, -
Не ехать
Перед оркестром,
А плясать
Впереди него.
О.Дриз
Согласно международной классификации, пожилыми считаются люди старше 75 лет. В развитых странах отмечается постоянных рост числа лиц пожилого возраста.
Основной проблемой для лиц пожилого возраста является инвалидность, приводящая к полной или частичной потери возможности ухаживать за собой самостоятельно (см. приложение 15). Доказанными факторами риска развития инвалидности являются (Stuck AE et al , 1999):
• депрессия;
• курение;
• низкая частота социальных контактов, социальная изоляция;
• гиподинамия;
• ограничение функции нижних конечностей;
• деменция;
• повышение или снижение ИМТ;
• ухудшение зрения;
• низкая самооценка качества жизни.
Также в развитии инвалидности существенную роль могут играть (Goldberg TH, Chavin SI , 1997):
• артериальная гипертензия;
• нарушения липидного обмена;
• остеопороз;
• сахарный диабет II типа;
• злоупотребление алкоголем и лекарственными средствами.
Проводились многочисленные исследования эффективности профилактических мероприятий в отношении замедления или предотвращения развития инвалидности у пожилых (табл. 6.10). Показано, что одних усилий медицинских работников недостаточно. Для профилактики инвалидности необходимо участие социальных работников, психологов.
Таблица 6.10. Значимость отдельных корригируемых факторов риска развития инвалидности у лиц пожилого возраста (HEN, 2003)
| Согласно рекомендациям ВОЗ, основными направлениями профилактических мероприятий для лиц пожилого возраста являются (ВОЗ, 2002): • профилактика и сокращение бремени, связанного с инвалидностью, хроническими болезнями и преждевременной смертностью; • сокращение факторов риска хронических неинфекционных заболеваний; • обеспечение непрерывной помощи людям с хроническими заболеваниями или инвалидностью; • обеспечение безопасности и достоинства стареющих людей; • обучение лиц, осуществляющих уход за пожилыми. |
Основной проблемой для лиц пожилого возраста является инвалидность, приводящая к полной или частичной потери возможности ухаживать за собой самостоятельно (см. приложение 15). Доказанными факторами риска развития инвалидности являются (Stuck AE et al , 1999):
• депрессия;
• курение;
• низкая частота социальных контактов, социальная изоляция;
• гиподинамия;
• ограничение функции нижних конечностей;
• деменция;
• повышение или снижение ИМТ;
• ухудшение зрения;
• низкая самооценка качества жизни.
Также в развитии инвалидности существенную роль могут играть (Goldberg TH, Chavin SI , 1997):
• артериальная гипертензия;
• нарушения липидного обмена;
• остеопороз;
• сахарный диабет II типа;
• злоупотребление алкоголем и лекарственными средствами.
Проводились многочисленные исследования эффективности профилактических мероприятий в отношении замедления или предотвращения развития инвалидности у пожилых (табл. 6.10). Показано, что одних усилий медицинских работников недостаточно. Для профилактики инвалидности необходимо участие социальных работников, психологов.
Таблица 6.10. Значимость отдельных корригируемых факторов риска развития инвалидности у лиц пожилого возраста (HEN, 2003)
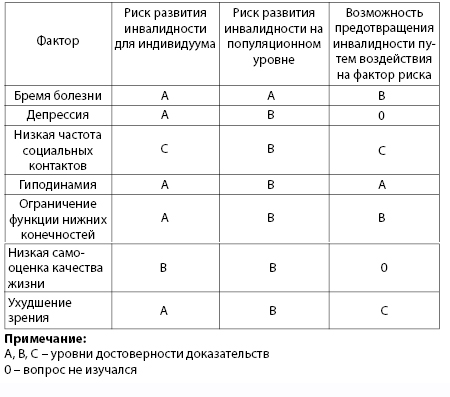
Основной причиной инвалидности лиц пожилого возраста считается болезнь. Обычно лица старше 70 лет имеют 2-3 хронических заболевания. 90% лиц в возрасте 75 лет и старше имеют хотя бы один клинический диагноз. Показано, что проведение скрининговых обследований в возрасте 60-75 лет способно снизить бремя болезней у пожилых.
Депрессия является наиболее распространенным заболеванием в пожилом возрасте. Частота встречаемости депрессии в данной возрастной группе может достигать 16%, причем с увеличением возраста частота встречаемости депрессии возрастает (Blazer DG, 2003). До настоящего времени не разработаны эффективные меры профилактики депрессии у пожилых.
Сохранение физической активности играет существенную роль в профилактике инвалидизации лиц пожилого возраста. Даже незначительная физическая активность позволяет замедлять развитие инвалидности. Кроме того, физическая активность способствует замедлению прогрессирования хронических заболеваний.
По данным экспертов ВОЗ, для профилактики гиподинамии у пожилых наиболее эффективен способ индивидуального приглашения (например, по телефону) для участия в регулярных групповых занятиях физической культурой.
Вопрос для обсуждения
С какими программами укрепления здоровья для лиц пожилого возраста Вы знакомы?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий для лиц пожилого возраста. Обсудите их с преподавателем.
Депрессия является наиболее распространенным заболеванием в пожилом возрасте. Частота встречаемости депрессии в данной возрастной группе может достигать 16%, причем с увеличением возраста частота встречаемости депрессии возрастает (Blazer DG, 2003). До настоящего времени не разработаны эффективные меры профилактики депрессии у пожилых.
Сохранение физической активности играет существенную роль в профилактике инвалидизации лиц пожилого возраста. Даже незначительная физическая активность позволяет замедлять развитие инвалидности. Кроме того, физическая активность способствует замедлению прогрессирования хронических заболеваний.
По данным экспертов ВОЗ, для профилактики гиподинамии у пожилых наиболее эффективен способ индивидуального приглашения (например, по телефону) для участия в регулярных групповых занятиях физической культурой.
Вопрос для обсуждения
С какими программами укрепления здоровья для лиц пожилого возраста Вы знакомы?
Самостоятельная работа
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповых профилактических мероприятий для лиц пожилого возраста. Обсудите их с преподавателем.
Здоровый образ жизни и профилактика заболеваний
Под редакцией Ющука Н.Д., Маева И.В., Гуревича К.Г.
Москва,2012
(голосов:0) Просмотров: 30679
|
Похожие новости
Аборт и его последствияДля некоторых женщин аборт - дело привычное, порой необходимое и вполне терпимое. Для других - трагедия всей последующей жизни. Ведь всего один аборт может стать причиной бесплодия или других тяжких заболеваний...Здоровый образ жизни и профилактика заболеванийВ учебном пособии рассматриваются вопросы здорового образа жизни и профилактики наиболее распространенных и социально-значимых заболеваний. Материал излагается по принципу от простого к сложному и систематизирован по главам. Дополнительные сведения вынесены в приложения. Учебное пособие написано с учетом требований ФГОС 3 поколения.Особенности женского организма после 45 летКаждая женщина хотела бы выглядеть молодой и красивой как можно дольше, но, что делать, если тебе уже 45, и возраст дает о себе знать разными болезнями? Об этом и многом другом мы поговорим в этой статье.Бесплодие у женщинПочти все семейные пары рано или поздно задумываются о ребенке, и прекрасно, если все получается так, как они хотели. Мама, папа и малыш - это хорошо, так и задумано природой для продолжения человеческого рода. А если ... не получается? Если ... постоянные проблемы и забеременеть женщина не может? Выход есть всегда, его только надо найти.Определение содержания прогестеронаУ небеременной женщины гормон желтого тела — прогестерон — продуцируется тека-клетками желтого тела яичников, а во время беременности — синцитиальными клетками хориальных ворсинок плаценты. Имеется связь желтого тела с изменениями во время менструального цикла, причем прогестерон оказывает свое влияние на эндометрий, вызывая разрастание секреторных желез (секреторная фаза цикла) толь |
Комментарии
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.