Ведение последового периода
Третий, или последовый, период родов, как сказано выше, можно разделить на два этапа: отделение плаценты от стенок матки и рождение его. Так как отделение последа совершается под влиянием схваток и образования ретроплацентарной гематомы, то всякое внешнее раздражение матки нарушает этот физиологический процесс отслойки плаценты. Поэтому третий период родов не следует форсировать. При отсутствии гипотонического (атонического) расслабления матки и кровотечения никакой массаж матки и лишние исследования не желательны. Задача врача состоит в наблюдении за общим состоянием и пульсом роженицы, за тем, чтобы не появилось кровотечение и за уровнем стояния дна матки. В последовом периоде пульс матери несколько замедляется и может ускориться лишь при значительной кровопотере. Для наблюдения за кровотечением и учета количества теряемой женщиной крови необходимо положить под таз роженицы эмалированное блюдо или плоское судно или настлать сверх подставленного у края стола ведра плотное полотенце или длинную клеенку. Последний метод применим лишь при условии положения женщины на поперечной кровати или на операционном столе. Для определения количества крови вся она должна быть собрана в измерительный цилиндр или же взвешена в посуде. В настоящее время в последовом периоде нормальной считают кровопотерю в 50—150 мл.
Для уменьшения кровопотери в последовом периоде и для сокращения его длительности было предложено в конце второго периода родов вводить подкожно питуитрин, хинин, глюкозу. Мы с успехом применяем тотчас же после рождения плода введение в переднюю губу шейки матки 5 мл 3% пахикарпина. Менее эффективно внутримышечное введение той же дозы пахикарпина в ягодицу; в этих случаях следует вводить его еще в конце второго периода родов. Наши наблюдения показали, что ведение третьего периода родов с применением пахикарпина укорачивало продолжительность этого периода до 12 мин., а средняя кровопотеря составляла всего 60—65 мл.
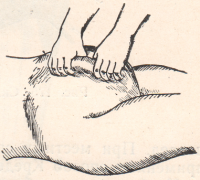
Для решения вопроса, отделилась ли плацента от стенок матки, пользуются описанными выше признаками и приемами, из которых более существенное значение имеет прием Кюстнера. Сущность всех признаков и приемов сводится к следующему: удлинение пуповины свидетельствует о том, что плацента начинает опускаться, отделившись от стенок матки; уплощение и приподнимание матки говорит о том, что послед выделился из полости матки; приемом Кюстнера проверяют, находится ли послед в нижнем сегменте или во влагалище: если послед опустился во влагалище, то роженица ощущает позыв на низ. Если же не выделился наружу, то следует выжидать, но не более двух часов после рождения ребенка; удалять послед ранее указанного срока допустимо только при появлении кровотечения. Отделившийся послед может лежать в растянутом нижнем сегменте матки или во влагалище в течение нескольких часов. Но поэтому при появлении признаков наступившего отделения последа его удаляют, не ожидая двух часов после родов. Начинают удаление с опорожнения мочевого пузыря и подсаживания на корточки роженицы, далее применяют сравнительно безвредные физиологические способы Д. А. Абуладзе и Г. Г. Гентера. Лишь при неуспешности этих способов переходят к выжиманию последа по Лазаревичу—Креде.
Рисунок: Надавливание над лоном для определения отделения последа от стенки матки (прием Кюстнера).
1 – пуповина втягивается – послед не отделился; 2 – пуповина не втягивается – послед отделился, заметно удлинение пуповины.
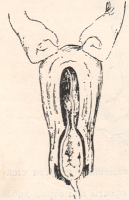
Прием, предложенный Д. А. Абуладзе, состоит в том, что обеими руками захватывают брюшную стенку в продольную складку, заставляя роженицу тужиться; при этом устраняется расхождение прямых мышц живота, уменьшается объем брюшной полости, и эффект от потуги усиливается.
Рисунок: Прием Абуладзе.
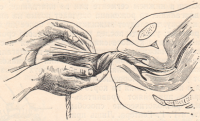
Прием Г. Г. Гентера заключается в следующем: опоражнивают мочевой пузырь и выводят матку на среднюю линию; кулаки тыльной поверхностью основных фаланг кладут на дно матки и, постепенно развивая силу, отдавливают матку в направлении книзу и кнутри; послед при этом медленно рождается из половой щели. При выполнении этого приема роженица не должна тужиться.
Рисунок: Прием Гентера.
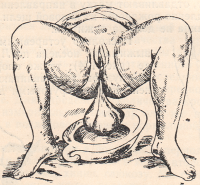
Несколько устаревшим следует считать выжимание последа по Лазаревичу—Креде; также опоражнивают мочевой пузырь, устанавливают матку по средней линии и круговыми движениями слегка массируют дно ее. Затем подводят четыре пальца руки за заднюю поверхность матки, располагая большой палец спереди. Методическим сжиманием матки с одновременным отдавливанием ее книзу выжимают послед. При местных спазмах матки и задержке при этом плаценты применяют способ Креде под эфирным наркозом.
Рисунок: Прием Лазаревича-Креде.
Чтобы удалить оболочки, скатывают их в канатик, вращая родившуюся плаценту.
Рисунок: Скатывание оболочек в канатик для удаления их.
Можно также предложить роженице приподнять таз, опираясь на пятки; плацента при этом тянет за собой оболочки из родовых путей, причем отрыва оболочек обычно не происходит (Г. Г. Гентер).
Рисунок: Выведение оболочек путем поднятия ягодиц. (Г. Г. Гентер).
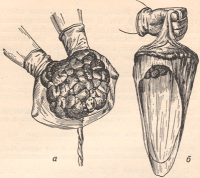
После рождения последа тщательно осматривают маточную поверхность плаценты, для чего акушерка распластывает ее на ладонях обеих рук. Мы пользуемся для этого освещенным изнутри стеклянным шаровидным абажуром.
Рисунок: Осмотр плаценты (а) и оболочек (б).
Осмотр плаценты имеет целью выявить ее дефекты или отрыв добавочной дольки; последняя распознается по обрыву сосудов на границе плацентарной ткани и оболочек. После плаценты осматривают оболочки: устанавливают место разрыва плодного пузыря. Если в матке осталась добавочная долька плаценты, то на оболочках обнаруживают светлое пятно в виде окна, к краю которого подходят сосуды.Задержка в матке дольки плаценты или подозрение на наличие в матке оставшихся кусочков плацентарной ткани вынуждает акушера немедленно произвести ручное обследование полости матки для удаления их, так как эти кусочки могут быть источником послеродовых кровотечений и инфекции. Задержка одних оболочек не имеет патологического значения — они отойдут самостоятельно; в этих случаях вводить руку в полость матки не следует.
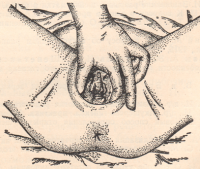
После родов необходимо осмотреть также половые органы родильницы для выявления их повреждений — трещин или разрывов.
Рисунок: Осмотр промежности и входа во влагалище после родов.
Шейку матки необходимо осмотреть в зеркалах. Разрывы шейки более 1 см, даже не кровоточащие, должны быть зашиты кетгутом. Опыт ряда авторов (К. М. Фигурнов, Л. И. Кротова, И. Ф. Жорданиа, наш сотрудник М. Г. Сисьмий) показал, что такое зашивание является профилактикой развития в ближайшие же дни послеродовой инфекции (разрыв шейки — входные ворота для нее) и развития рака шейки матки — в будущем.Переводить родильницу в послеродовое отделение следует не ранее, чем через два-три часа после родов. В течение этого времени нужно следить за пульсом, сокращением матки и выделением крови. За родильницами, у которых целость плаценты казалась сомнительной, следует наблюдать в родильной комнате в течение 3—5 часов, особенно если не было произведено обследование полости матки.|
Похожие новости
Осложнения и прогнозКроме осложнений, о которых говорилось выше, связанных с наличием в матке не одного, а двух плодов, с их подчас неправильными положениями, в последовом или раннем послеродовом периоде из-за перерастяжения матки нередко наблюдаются гипотонические кровотечения, иногда очень обильные. С целью остановки их прибегают к ручному прижатию аорты, удалению последа по способу Гентера, Абуладзе или ЛаВедение беременности и родовБеременные с многоплодием должны быть взяты женской консультацией на особый учет.Ведение первого и второго периодов родовЕще до поступления роженицы в акушерский стационар, в консультации для беременных должна проводиться лечебно-гигиеническая и психопрофилактическая подготовка.Последовый периодВ течение последового периода происходит отделение последа от стенок матки и рождение его.Периоды родов: раскрытие, изгнание, последовыйНачалом родов принято считать первые, регулярно наступающие схватки, во время которых происходят структурные изменения шейки. |
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.