РЕКЛАМА
Медицинская Республика
НАЙТИ НА САЙТЕ
НОВОСТЬ ДНЯ
"Максимальное снижение заболеваемости ОРИ может быть достигнуто при использовании вакцинации и средств неспецифической иммунопрофилактики”. Заплатников А.Л.
ПОПУЛЯРНЫЕ НОВОСТИ
РЕКЛАМА
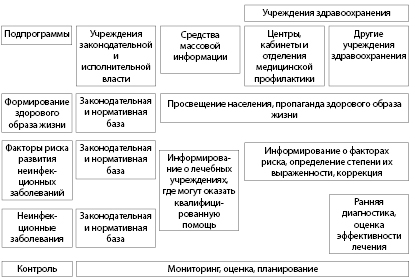
Глава 2. Общие принципы построения профилактических программ (Гуревич К.Г.)
Опубликовано : 19-04-2014, 04:25 | Опубликовал: Nalk | Категория: Здоровый образ жизни и профилактика заболеваний
Никогда не откладывай лечение
на потом
Гиппократ
на потом
Гиппократ
2.1. Факторы риска
Обычно под фактором риска понимают модель поведения или другие состояния, связанные с повышенной вероятностью развития определенной болезни, ухудшением здоровья.
ВОЗ определяет фактор риска как «какое-либо свойство или особенность человека или какое-либо воздействие на него, повышающие вероятность развития болезни или травмы».
Выделение факторов риска особенно важно для построения программ профилактики хронических неинфекционных заболеваний. Данные заболевания формируются в течение длительного времени и плохо поддаются диагностике на начальных этапах развития. Обычно фактором риска является этиологический фактор, одно из звеньев патогенеза или же фактор, способствующий развитию заболевания (рис. 2.1).
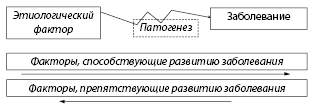
Рисунок 2.1. Потенциальные факторы риска (выделены курсивом) на схеме патогенеза заболевания
Чтобы тот или иной фактор риска можно было использовать для программ укрепления здоровья, он должен отвечать следующим критериям:• иметь относительно большую длительность воздействия. Кратковременные факторы обычно не поддаются влиянию систематических профилактических программ;
• быть способным к объективной регистрации. В противоположном случае невозможна оценка эффективности профилактического вмешательства как на уровне индивидуума, так и на уровне всей профилактической программы.
Хотелось бы, что бы была возможность устранить полностью или частично фактор риска. Устранение фактора риска способствует снижению вероятности развития хронического неинфекционного заболевания. Однако в литературе достаточно используются такие понятия как «пол», «возраст» и др. в качестве факторов риска. Понятно, что современная медицина не способна повлиять на них. Выделение пола и возраста в качестве факторов риска необходимо для того, чтобы подчеркнуть гендерные различия в частоте встречаемости тех или иных заболеваний, а также возрастание вероятности развития хронических неинфекционных заболеваний с возрастом.
Часто факторы риска делят на:
• корригируемые (управляемые) воздействие на которые возможно в результате проведения тех или иных профилактических программ;
• некорригируемые (неуправляемые) воздействие на которые невозможно.
Для учета риска развития хронических неинфекционных заболеваний, также прогнозирования смертности от них, используют как корригируемые, так и некорригируемые факторы риска.
Интересно отметить, что как в России, так и в Европе большинство случаев преждевременных смертей связаны с одними и теми же причинами: сердечно-сосудистые заболевания, внешние причины смерти, злокачественные новообразования, болезни органов дыхания, болезни органов пищеварения. Они имеют сходные доказанные медицинские факторы риска, в первую очередь:
• повышенное артериальное давление;
• курение табака;
• злоупотребление алкоголем;
• повышение уровня холестерина крови;
• избыточная масса тела;
• низкий уровень потребления фруктов и овощей;
• малоподвижный образ жизни (гиподинамия).
Для сердечно-сосудистых заболеваний дополнительным фактором риска является сахарный диабет.
По данным ВОЗ, распространенность неинфекционных заболеваний носит неравномерный характер. Наибольшая частота встречаемости неинфекционной патологии наблюдается среди самых бедных слоев населения. Таким образом, социально-экономический статус является одним из факторов риска развития неинфекционной патологии. Это означает, что программы укрепления здоровья не могут реализовываться только силами медицинских специалистов, необходимы политические решения по улучшению социально-экономического состояния населения.
Следует отметить, что обычно каждый из перечисленных факторов риска является общим, как минимум, для двух заболеваний. С другой стороны, каждое заболевание связано не менее, чем с двумя перечисленными факторами риска (табл. 2.1).
Таблица 2.1. Основные факторы риска развития неинфекционных заболеваний и связанные с ними патологии (по: ВОЗ, 2005)
| Фактор риска | Заболевание | Уровень достоверности |
| Высокое артериальное давление | Сердечно-сосудистые заболевания |
Высокий |
| Курение табака | Хронические болезни легких, рак легких |
Высокий |
| Сердечно-сосудистые заболевания |
Умеренный | |
| Злоупотребление алкоголем | Нарушения, связанные с употреблением алкоголя | Высокий |
| Внешние причины смерти | Умеренный | |
| Депрессивные психические расстройства |
Ограниченный | |
| Повышение уровня холестерина крови | Сердечно-сосудистые заболевания |
Высокий |
| Избыточная масса тела | Сердечно-сосудистые заболевания |
Высокий |
| Злокачественные новообразования |
Ограниченный | |
| Низкий уровень потребления овощей и фруктов | Сердечно-сосудистые заболевания |
Умеренный |
| Рак легких | Ограниченный | |
| Малоподвижный образ жизни | Сердечно-сосудистые заболевания |
Умеренный |
Знание факторов риска позволяет планировать и проводить программы укрепления здоровья. Так, снижение уровня холестерина крови и контроль артериального давления в ряде стран позволили уменьшить смертность от сердечно-сосудистых заболеваний.
Профилактика, направленная на предотвращение действия факторов риска, является наиболее эффективной в плане укрепления здоровья. Однако в этом случае необходимо межсекторальное взаимодействие, т.к. другие отрасли экономики могут оказать существенное влияние на реализацию медицинских программ.
Например, программы профилактики курения табака окажутся неэффективными, если в СМИ будет проводиться активная реклама табачных изделий. Эффективность программ борьбы с курением возрастает, если на государственном уровне запрещено курить в общественных местах, повышается стоимость страховки для курильщиков и т.д.
Мониторинг факторов риска
Профилактическое воздействие на факторы риска – основа программ укрепления здоровья. Именно поэтому для программ укрепления здоровья крайне важен мониторинг факторов риска. Он позволяет выявить наиболее значимые факторы риска, а также изменение их значимости в процессе реализации профилактических программ.Учет всех факторов риска сложен и требует существенных материальных затрат. Поэтому ВОЗ рекомендует принцип поэтапной реализации системы мониторинга (рис 2.2), который называется STEPS (http://www.who.int/chp/steps/instrument/Russian_Instrument.pdf). Принцип поэтапного мониторинга факторов риска и показателей заболеваемости и смертности приведен в таблице 2.2.
Поэтапный мониторинг факторов риска основан на том, что на первом этапе информацию получают при помощи анкетирования. Разумеется, данной информации не всегда хватает, поэтому переходят ко второму этапу – физикальным методам исследования. Но этот этап может потребовать дополнительных материальных затрат и человеческих ресурсов, поэтому при их недостатке ограничиваются первым этапом мониторинга. Полную информацию о факторах риска получают в результате третьего этапа мониторинга – клинико-лабораторных данных. Однако при недостатке людских или материальных ресурсов ограничиваются вторым этапом мониторинга.
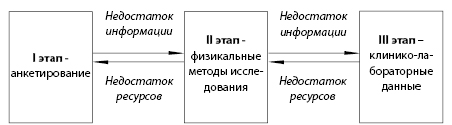
Рисунок 2.2. Схематичное изображение поэтапного мониторинга факторов риска
Таблица 2.2. Поэтапный принцип, рекомендованный ВОЗ при организации мониторинга и анализа факторов риска и распространенности неинфекционных заболеваний
| Неинфекционные заболевания | I этап | II этап | III этап |
| Показатели смертности за прошедший период (факторы риска в прошлом) | Показатели смертности по половозрастным группам | Словесное описание результатов вскрытия – показатели смертности по половозрастным группам и причинам смерти |
Свидетельство о смерти - показатели смертности по причинам смерти и половозрастным группам |
| Показатели заболеваемости (факторы риска в настоящем) | Данные госпитализации по половозрастным группам | Уровни госпитализации и основные причины госпитализации по 3 группам: инфекционные заболевания, неинфекционные заболевания, травмы |
Данные по вновь выявленным случаям заболеваний с указанием причины заболевания |
| Факторы риска (заболеваемость в будущем) | Анкетирование по основным факторам риска | Результаты физикальных методов обследования | Данные клинико-лабораторных исследований |
Поэтапное отслеживание всех факторов риска невозможно. Поэтому при создании системы мониторинга целесообразно особое внимание уделять тем факторам риска, которые поддаются воздействию. Факторы риска, отбираемые для мониторинга, должны удовлетворять следующим требованиям:
• оказывать наибольшее воздействие на заболеваемость, инвалидность или смертность;
• поддаваться воздействию программ укрепления здоровья;
• могут изучаться с соблюдением соответствующих этических норм.
Кроме того, немаловажно при отборе фактора риска учитывать научные данные об опыте его изучения и/или контроля. Основные факторы риска для неинфекционных заболеваний, удовлетворяющие приведенным требованиям, приведены в таблице 2.3.
Таблица 2.3. Факторы риска основных неинфекционных заболеваний, используемые для мониторинга эффективности профилактических программ
При поэтапном осуществлении мониторинга на I этапе данные собираются при помощи анкетирования. Данный процесс может осуществлять ограниченная команда специалистов, в т.ч. со средним медицинским образованием. На II этапе мониторинга добавляются данные физикальных методов исследования. III этап дополняется клинико-инструментальными и лабораторными методами исследований.
В результате мониторинга получается ограниченный набор достоверных данных. При необходимости на каждом из этапов исследования могут использоваться три модуля анализа факторов риска: основной, расширенный и дополнительный (рис. 2.3).
| Фактор риска | Заболевание | |||
| Сердечно-сосудистые заболевания | Сахарный диабет II типа |
Онкологи- ческие заболевания |
Бронхо- легочные заболевания |
|
| Курение | + | + | + | + |
| Употребление алкоголя | + | |||
| Нерациональное питание | + | + | + | + |
| Недостаточная физическая активность |
+ | + | + | + |
| Ожирение | + | + | + | + |
| Повышенное артериальное давление | + | + | ||
| Повышение уровня глюкозы крови | + | + | + | |
| Нарушение баланса липидов крови | + | + | + | |
При поэтапном осуществлении мониторинга на I этапе данные собираются при помощи анкетирования. Данный процесс может осуществлять ограниченная команда специалистов, в т.ч. со средним медицинским образованием. На II этапе мониторинга добавляются данные физикальных методов исследования. III этап дополняется клинико-инструментальными и лабораторными методами исследований.
В результате мониторинга получается ограниченный набор достоверных данных. При необходимости на каждом из этапов исследования могут использоваться три модуля анализа факторов риска: основной, расширенный и дополнительный (рис. 2.3).
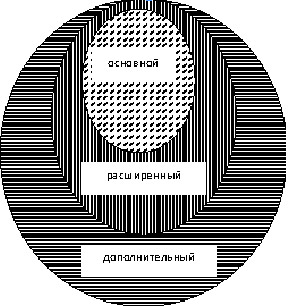
Рисунок 2.3. Модульный анализ факторов риска
Модульный анализ позволяет расширить сведения о факторах риска, не привлекая методов исследования другого этапа. Так, мониторинг I этапа предполагает применение анкет. При использовании модульного анализа применяются дополнительные анкеты или же дополняются существующие анкеты. Пример модульного анализа факторов риска приведен в таблице 2.4. Полный список модулей, рекомендуемый ВОЗ, дан в таблице 2.5.
Таблица 2.4. Пример принципа поэтапной оценки факторов риска
Таблица 2.4. Пример принципа поэтапной оценки факторов риска
| Модули | Уровни | ||
| I этап | II этап | III этап | |
| Основной | Социально-экономические данные; курение; употребление алкоголя; недостаток физической нагрузки; нерациональное питание | Измерение роста, веса, объема талии, артериального давления | Измерение натощакового уровня глюкозы; общее содержание холестерина крови |
| Расширенный | Тип питания; образование; данные о семье | Измерение объема бедер |
Определение содержание липопротеидов высокой и низкой плотности; триглицеридов |
| Дополнительный | Данные об образе жизни; психическое здоровье; травмы | Прогулка с замером времени и шагомером; измерение пульса; определение толщины кожных складок | Тест на толерантность к глюкозе, анализ мочи |
Таблица 2.5. Основные информационные модули, используемые на этапах мониторинга факторов риска неинфекционных заболеваний (по ВОЗ, 2001)
| Факторы риска, заболевания | Модули | ||
| Основной | Расширенный | Дополнительный (примеры) | |
| Этап I | |||
| Демографические | Возраст, пол, образование, проживание в городской или сельской местности | Этническая принадлежность, род занятий, уровень доходов | Численность семьи, семейное положение, бытовая обустроенность |
| Курение | Частота курения, его продолжительность | Вид потребляемого табака | Пассивное курение, попытки отказаться от курения |
| Употребление алкоголя | Длительность употребления | Количество и кратность употребления | Знания о вреде употребления алкоголя |
| Питание | Употребление овощей и фруктов | Тип питания | Количество приемов пищи |
| Физическая активность | Наличие\отсутствие движения в связи с используемыми видами транспорта | Средний расход энергии на физические упражнения | Средний расход энергии в свободное время |
| Прочие | Нетрудоспособность, психическое здоровье, состояние зубов, использование ремня безопасности, стресс | ||
| Этап II | |||
| Ожирение | Рост, вес, объем талии | Объем бедер | Анамнестические данные о потере веса, о максимальном весе |
| Инсульт | Систолическое и диастолическое давление | Прием лекарственных препаратов по поводу артериальной гипертензии | Семейный анамнез по сердечно-сосудистым заболеваниям |
| Этап III | |||
| Сахарный диабет | Уровень глюкозы натощак | Лечение по поводу сахарного диабета | Тест на толерантность к глюкозе |
| Дислипидемия | Уровень холестерина крови | Уровень триглицеридов, состав липопротеидов | Результаты предыдущих анализов на холестерин |
Создание системы контроля распространения неинфекционных заболеваний
Возможности для проведения I уровня мониторинга факторов риска имеются во всех странах мира, во всех субъектах РФ, во всех медицинских учреждениях. Вопросы анкеты должны давать представление о социально-экономическом состоянии индивидуума или группы индивидуумов, содержать информацию об употреблении табака и алкоголя, характере питания и физической активности.
Получаемые на основе подобных анкет данные позволяют оценить состояние здоровья в настоящее время и сделать прогноз на будущее. Некоторые из анкет приводятся в настоящем издании.
При организации программ укрепления здоровья принципиально важно понимать, что существующая система непрерывной регистрации заболеваемости и смертности не дает ответа об эффективности отдельных профилактических программ. Однако статистические данные могут быть полезны для поиска наиболее болезненных точек для реализации программ укрепления здоровья.
Для отдельных программ укрепления здоровья может быть более удобен периодический сбор данных, чем непрерывный (табл. 2.6). Периодические исследования легче организовывать и они требуют меньше материальных затрат для своей организации, чем непрерывные.
Таблица 2.6. Сравнение принципов непрерывного и периодического сбора данных
Получаемые на основе подобных анкет данные позволяют оценить состояние здоровья в настоящее время и сделать прогноз на будущее. Некоторые из анкет приводятся в настоящем издании.
При организации программ укрепления здоровья принципиально важно понимать, что существующая система непрерывной регистрации заболеваемости и смертности не дает ответа об эффективности отдельных профилактических программ. Однако статистические данные могут быть полезны для поиска наиболее болезненных точек для реализации программ укрепления здоровья.
Для отдельных программ укрепления здоровья может быть более удобен периодический сбор данных, чем непрерывный (табл. 2.6). Периодические исследования легче организовывать и они требуют меньше материальных затрат для своей организации, чем непрерывные.
Таблица 2.6. Сравнение принципов непрерывного и периодического сбора данных
| Критерий | Сбор данных | |
| Непрерывный | Периодический | |
| Процесс сбора данных | Требуется большая команда |
Требуется небольшая команда |
| Степень общедоступности данных | На первом этапе - невысокая |
Доступна для межведомственных отчетов |
| Степень полезности данных для анализа тенденций | Постоянно обновляется | Результаты появляются после трехкратного повторения |
| Оценка результативности мероприятий | Постоянно | Периодически |
| Стоимость | Средства выделяются отдельной строкой бюджета | Средства предусматриваются для каждого мероприятия |
Рисунок. 2.4. Характеристики системы мониторинга факторов риска
Таблица 2.7. Примеры источников информации, которые могут использоваться в системе мониторинга
| Источник | Данные |
| Обследование |
Данные по населению, целевой группе, индивидууму |
| Регистрация заболеваний | Вновь выявленные случаи заболеваний и смертельные случаи |
| Информация о деятельности лечебно-профилактических учреждений | Показатели заболеваемости и оказания медицинских услуг |
| Административные данные | Регистрация рождения и смерти, данные о потреблении медикаментов |
| Данные по потреблению | Подушевое потребление медицинских услуг |
| Экономические отчеты | Экономические показатели системы здравоохранения |
Контрольные вопросы
1. Дайте определение понятию «фактор риска».
2. Какие факторы риска Вы знаете?
3. Какие факторы риска есть у Вас? Что можно сделать для уменьшения их воздействия?
4. Что такое «мониторинг факторов риска»? Какие уровни мониторинга Вы знаете?
5. Почему система непрерывного мониторинга недостаточно чувствительна для оценки эффективности отдельных профилактических программ?
6. Какие источники информации могут использоваться для мониторинга эффективности профилактических программ?
Вопросы для обсуждения:
1. Способствует ли социально-экономическая обстановка в РФ реализации программ укрепления здоровья?
2. Как, по-вашему, надо дополнить существующую систему мониторинга для оценки эффективности программ укрепления здоровья?
Cамостоятельная работа. Разработайте систему мониторинга для хронического неинфекционного заболевания, предложенного преподавателем. Обоснуйте выбор критериев для различных модулей и уровней мониторинга. Обсудите полученную систему с преподавателем.
2. Качество жизни (Гуревич К.Г., Черепахина М.А.)
Для того чтобы определить эффективность тех или иных мероприятий, направленных на улучшение и сохранение здоровья людей, чаще всего используют такой количественный показатель, как качество жизни. По определению ВОЗ, качество жизни - восприятие индивидуумом его положения в жизни в контексте культуры и системы ценностей, в которых он живет, в связи с целями, ожиданиями, стандартами и интересами этого индивидуума. Изучение качества жизни способствует повышению эффективности реализации программ, направленных на формирование здорового образа жизни.
Термин «качество жизни» пришло на смену понятию «уровень жизни», определяющему только доступность материальных благ для индивидуума.
Качество жизни - понятие, которое является более широким, чем просто материальная обеспеченность. Термин изначально был предложен социологами, а потом перешел в медицину, политологию и т.д. С точки зрения медицины, качество жизни зависит не только от состояния здоровья, но и способности к коммуникации, психологического и социального статуса, свободы деятельности, наличия стрессов, организации досуга, уровня образования, доступа к социальной помощи и т.д.
Термин «качество жизни» был впервые введен J.R. Elkkinton в 1966 г. Концепция качества жизни многими воспринимается как гуманистическое направление в медицине. Рост интереса к нему во многом связан с недовольством населения уровнем оказываемых ему медицинских услуг. Врач должен не только лечить или предотвращать болезнь, но и улучшать качество жизни пациента.
Качество жизни позволяет описать такие восприятия и представления людей, которые способствуют удовлетворению их потребностей. Иными словами, люди не лишены возможности достижения счастья и самореализации вне зависимости от состояния здоровья или социально-экономических условий. Особенностью качества жизни является то, что его нельзя определить только на основании данных врачебного осмотра или клинико-инструментальных методов исследований, так как оно учитывает и субъективное мнение индивидуума.
По рекомендациям ВОЗ, используются следующие основные критерии для оценки качества жизни:
1. Физические - сила, энергия, усталость, боль, дискомфорт, сон, отдых.
2. Психологические - положительные или отрицательные эмоции, мышление, изучение, запоминание, концентрация, самооценка, внешний вид, переживания.
3. Уровень независимости - повседневная активность, работоспособность, зависимость от лекарств, лечения или чьей-то опеки.
4. Жизнь в обществе - личные взаимоотношения, общественная ценность субъекта, сексуальная активность.
5. Окружающая среда - благополучие, безопасность, быт, обеспеченность, доступность и качество медицинского и социального обеспечения, доступность информации, возможность получения знаний и повышения квалификации, досуг, экология.
6. Духовность - личные и религиозные убеждения.
Существует Международное обществе исследования качества жизни (http://www.isoqol.org). В России лидирующей организацией по изучению качества жизни является межнациональный центр исследования качества жизни (http://quality-life.ru).
В медицине понятие «качество жизни» используется в следующих основных случаях:
• для планирования клинической помощи пациентам или проведения профилактических мероприятий;
• для количественной оценки результатов клинических исследований и исследования эффективности работы служб системы здравоохранения;
• для оценки потребности населения в службах охраны здоровья;
• при распределении ресурсов.
Обычно для определения качества жизни используются анкеты (опросники). Эти опросники могут базироваться как на субъективной информации (например жалобах пациента), так и на объективных данных (результатах осмотра, клинических исследованиях и т.д.). Опросники могут заполняться пациентом самостоятельно или же их может заполнять специально обученный медицинский персонал. Обязательным условием является учет мнения самого пациента. В случае оценки качества жизни недееспособных или ограничено дееспособных пациентов (например, детей) заполнении опросника может использоваться мнение их законных представителей (например, родителей).
Условно можно выделить две составляющие качества жизни (ВОЗ, 1995):
• объективную, которая характеризует состояние здоровья индивидуума;
• субъективную, определяемую восприятием индивидуумом собственного состояния здоровья.
Из-за существования субъективного отношения к собственному состоянию здоровья, некоторые исследователи отрицают возможность объективного использования критерия качества жизни. Это связано с тем, что на качество жизни оказывает влияние субъективная информация: тип темперамента пациента, степень доверия врачу, мера медицинской информированности и другие факторы. К сожалению, на сегодняшний день не придумано других методов выяснить комплексное отношение пациента к своему заболеванию. А между тем врач призван лечить не болезнь, а пациента, т. е. без использования критериев качества жизни современная медицина просто невозможна.
Использование критериев качества жизни в современной медицине можно попытаться объяснить с помощью пирамиды А.Маслоу (рис. 2.5). Согласно А.Маслоу, существует иерархия человеческих ценностей: без удовлетворения низшей ступени невозможно удовлетворение следующей. Средневековая медицина могла удовлетворить лишь физические потребности индивидуумов, например, способствовать сохранению жизни в экстремальных ситуациях. Медицина конца XIX - начала XX вв. из-за развития вакцинации дала возможность ощущать безопасность в условиях эпидемий. Современная медицина предлагает услуги эстетической стоматологии, пластической хирургии и т.д. Именно переход к постиндустриальному обществу потребовал от медицины удовлетворения не только физических потребностей или потребности в безопасности, но и удовлетворения эстетических нужд. При этом необходимо отметить, что А.Маслоу считал, что иерархия потребностей не является фиксированной и зависит от индивидуальных особенностей индивидуума.
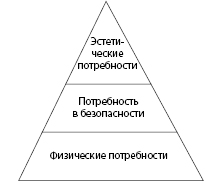
Рисунок 2.5. Упрощенное изображение пирамиды А.Маслоу
В большинстве случаев анкета по качеству жизни содержит вопрос со стандартным набором ответов для множественного выбора. Используется цифровая или визуальная шкала (рис. 2.6). Каждому ответу присваивается то или иное количество баллов. Шкала может быть:
• позитивной – в этом случае наибольшее количество баллов соответствует наилучшему состоянию пациента и его наилучшему качеству жизни. В примере на рисунке 2.7 это состояние, когда человек не испытывает боль никогда;
• негативной – в этом случае наибольшее количество баллов соответствует наихудшему состоянию пациентов и ему наихудшему качеству жизни. В примере на рисунке 2.7 это состояние, когда человек постоянно испытывает боль.
• позитивной – в этом случае наибольшее количество баллов соответствует наилучшему состоянию пациента и его наилучшему качеству жизни. В примере на рисунке 2.7 это состояние, когда человек не испытывает боль никогда;
• негативной – в этом случае наибольшее количество баллов соответствует наихудшему состоянию пациентов и ему наихудшему качеству жизни. В примере на рисунке 2.7 это состояние, когда человек постоянно испытывает боль.
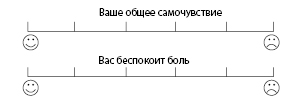
Рисунок 2.6. Пример визуальной шкалы оценки качества жизни
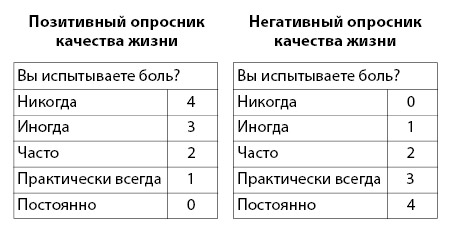
Рисунок 2.7. Примеры позитивного и негативного опросников качества жизни
Многие исследователи считают, что негативные опросники позволяют уменьшить влияние субъективного фактора при ответах на вопросы. Ряд опросников используют как позитивно, так и негативно сформулированные вопросы; ответы на них специальным образом пересчитываются при определении результатов с тем, чтобы об улучшении качества жизни свидетельствовало либо увеличение, либо уменьшение суммы набранных баллов за ответы на опросник.
В зависимости от той области медицины, в которой применяется опросник качества жизни, их подразделяют на:
1. Общие, т.е. рассчитанные на оценку состояния индивидуума в целом;
2. Специальные, созданные, чтобы оценивать состояние индивидуума при определенной болезни. Специальные опросники можно разделить следующим образом:
• по области медицины, в которой они используются (кардиология, онкология, стоматология и т.д.),
• по нозологической форме, для которой они применяются (рак молочной железы, ишемическая болезнь сердца, артрит и т.д.),
• по состоянию пациента (например, для инкурабельных больных),
• по возрасту (для детей, подростков и т.д.).
Общие опросники позволяют определять качество жизни вне зависимости от наличия болезни, однако они могут быть нечувствительными к изменениям качества жизни при определенной патологии. Специальные опросники отражают проблемы конкретного заболевания и не могут использоваться для оценки качества жизни у здоровых людей. Суммарные данные о преимуществах и недостатках различных опросников приведены в таблице 2.8.
Таблица 2.8. Сравнение различных видов опросников (по: Новик А.А., Ионова Т.И., 2002)
Улучшение или сохранение качества жизни – неотъемлемая задача любых профилактических программ. Если профилактическая программа приводит к ухудшению качества жизни, то она не будет эффективна в силу ее субъективного отторжения представителями целевых групп.
Определение качества жизни особенно важно при хронических заболеваниях, таких как артериальная гипертензия, бронхиальная астма, ревматоидный артрит, сахарный диабет, ишемическая болезнь сердца и т.д. В этом случае с помощью показаний качества жизни можно оценить эффективность проводимых лечебных мероприятий. Однако в последнее время понятие качества жизни относят и к здоровому индивидууму- как критерий сохранности его здоровья.
Как правило, важно оценить не только сиюминутное качество жизни, но и динамику его изменения в процессе лечения или сохранение в течение длительного времени. Именно по динамике изменений качества жизни можно определить эффективность лечебных или профилактических мероприятий. Проиллюстрируем это с помощью примера.
Артериальная гипертензия - заболевание, основным симптомом которого является повышение артериального давления относительно нормы. Это заболевание сопровождается снижением качества жизни: пациенты жалуются на головную боль, ухудшение слуха, зрения, у многих снижается либидо. Нелеченная гипертензия повышает риск развития инфаркта миокарда, инсульта, т.е. инвалидизации или смерти. Для лечения артериальной гипертензии используют препараты, снижающие артериальное давление, - гипотензивные средства. Длительное время одним из основных подобных препаратов был клофелин. Однако в последнее время более активно стали применяться другие средства, в частности β-адреноблокаторы, диуретики, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента (назовем их условно «новые препараты»). Клофелин дешевле многих этих средств. В чем же дело? Оказывается, новые препараты не только снижают артериальное давление, но и уменьшают риск развития осложнений артериальной гипертензии, т. е. повышают качество жизни больных, продлевают их активное долголетие. Именно поэтому при лечении артериальной гипертензии предпочтительнее применение новых препаратов, нежели клофелин.
Разработка опросника качества жизни – длительный процесс, который включает в себя ряд последовательных этапов:
1. Разработка вопросов. На этом этапе на основании данных литературы, интервью врачей и пациентов пытаются сформулировать максимально возможное число вопросов, учитывающих особенности конкретного состояния. Чем больше сформулировано вопросов на данном этапе, тем в большей степени опросник будет отражать качество жизни при конкретном заболевании
2. Сокращение перечня вопросов. В первую очередь сокращаются повторяющиеся вопросы или вопросы, близкие по смыслу. Иногда одинаковые вопросы специально оставляют, но в разных формулировках и разных модальностях (позитивной и негативной). В этом случае совпадающие ответы на подобные вопросы свидетельствуют об искренности пациента, а противоречивые ответы– о его лживости. В последнем случае опросник не используется для дальнейшего анализа. При сокращении перечня вопросов также используют статистические методы исследования, с помощью которых пытаются выявить те вопросы, ответы на которые в наибольшей степени варьируют. Следует помнить о том, что чем больше вопросов, тем выше достоверность информации, получаемой с помощью опросника, но больше время заполнения анкеты. Поэтому опросники, содержащие более 40 вопросов используются редко.
3. Предварительное тестирование в небольшой фокус-группе пациентов. На данном этапе проверяют, насколько однозначно и легко воспринимаются формулировки вопросов. Кроме того, подобное тестирование позволяет сократить число вопросов.
4. Оценка психометрических характеристик опросника (валидация). Как минимум, статистическими методами оценивают три параметра:
• валидность – способность измерять качество жизни, связанное с изменением клинико-лабораторных данных и другими клиническими особенностями течения заболевания;
• надежность (воспроизводимость) – получение сходных результатов при тестировании качества жизни пациентов с одним клиническим состоянием, находящихся в одинаковых условиях (например, дома, в стационаре);
• чувствительность – предсказуемость изменения качества жизни в разных исследуемых группах и у одних и тех же пациентов с течением времени.
5. Языковая и культурная адаптация (рис. 2.8) проводится для опросников, разработанных в других странах.
В зависимости от той области медицины, в которой применяется опросник качества жизни, их подразделяют на:
1. Общие, т.е. рассчитанные на оценку состояния индивидуума в целом;
2. Специальные, созданные, чтобы оценивать состояние индивидуума при определенной болезни. Специальные опросники можно разделить следующим образом:
• по области медицины, в которой они используются (кардиология, онкология, стоматология и т.д.),
• по нозологической форме, для которой они применяются (рак молочной железы, ишемическая болезнь сердца, артрит и т.д.),
• по состоянию пациента (например, для инкурабельных больных),
• по возрасту (для детей, подростков и т.д.).
Общие опросники позволяют определять качество жизни вне зависимости от наличия болезни, однако они могут быть нечувствительными к изменениям качества жизни при определенной патологии. Специальные опросники отражают проблемы конкретного заболевания и не могут использоваться для оценки качества жизни у здоровых людей. Суммарные данные о преимуществах и недостатках различных опросников приведены в таблице 2.8.
Таблица 2.8. Сравнение различных видов опросников (по: Новик А.А., Ионова Т.И., 2002)
| Тип опросника | Преимущества | Недостатки |
| Общий |
Позволяют сравнивать качество жизни на популяционном уровне, оценивать качество жизни у здоровых лиц, а также при некоторых болезнях. Может учитывать неспецифические эффекты | Сложен в применении и обработке. Может не учитывать важные клинические изменения при определенных болезнях |
| Специальный | Отражает проблемы наиболее важные для конкретной нозологической формы. Учитывает динамику заболевания | Сложен в применении и обработке. Может не учитывать неспецифические эффекты |
Улучшение или сохранение качества жизни – неотъемлемая задача любых профилактических программ. Если профилактическая программа приводит к ухудшению качества жизни, то она не будет эффективна в силу ее субъективного отторжения представителями целевых групп.
Определение качества жизни особенно важно при хронических заболеваниях, таких как артериальная гипертензия, бронхиальная астма, ревматоидный артрит, сахарный диабет, ишемическая болезнь сердца и т.д. В этом случае с помощью показаний качества жизни можно оценить эффективность проводимых лечебных мероприятий. Однако в последнее время понятие качества жизни относят и к здоровому индивидууму- как критерий сохранности его здоровья.
Как правило, важно оценить не только сиюминутное качество жизни, но и динамику его изменения в процессе лечения или сохранение в течение длительного времени. Именно по динамике изменений качества жизни можно определить эффективность лечебных или профилактических мероприятий. Проиллюстрируем это с помощью примера.
Артериальная гипертензия - заболевание, основным симптомом которого является повышение артериального давления относительно нормы. Это заболевание сопровождается снижением качества жизни: пациенты жалуются на головную боль, ухудшение слуха, зрения, у многих снижается либидо. Нелеченная гипертензия повышает риск развития инфаркта миокарда, инсульта, т.е. инвалидизации или смерти. Для лечения артериальной гипертензии используют препараты, снижающие артериальное давление, - гипотензивные средства. Длительное время одним из основных подобных препаратов был клофелин. Однако в последнее время более активно стали применяться другие средства, в частности β-адреноблокаторы, диуретики, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента (назовем их условно «новые препараты»). Клофелин дешевле многих этих средств. В чем же дело? Оказывается, новые препараты не только снижают артериальное давление, но и уменьшают риск развития осложнений артериальной гипертензии, т. е. повышают качество жизни больных, продлевают их активное долголетие. Именно поэтому при лечении артериальной гипертензии предпочтительнее применение новых препаратов, нежели клофелин.
Разработка опросника качества жизни – длительный процесс, который включает в себя ряд последовательных этапов:
1. Разработка вопросов. На этом этапе на основании данных литературы, интервью врачей и пациентов пытаются сформулировать максимально возможное число вопросов, учитывающих особенности конкретного состояния. Чем больше сформулировано вопросов на данном этапе, тем в большей степени опросник будет отражать качество жизни при конкретном заболевании
2. Сокращение перечня вопросов. В первую очередь сокращаются повторяющиеся вопросы или вопросы, близкие по смыслу. Иногда одинаковые вопросы специально оставляют, но в разных формулировках и разных модальностях (позитивной и негативной). В этом случае совпадающие ответы на подобные вопросы свидетельствуют об искренности пациента, а противоречивые ответы– о его лживости. В последнем случае опросник не используется для дальнейшего анализа. При сокращении перечня вопросов также используют статистические методы исследования, с помощью которых пытаются выявить те вопросы, ответы на которые в наибольшей степени варьируют. Следует помнить о том, что чем больше вопросов, тем выше достоверность информации, получаемой с помощью опросника, но больше время заполнения анкеты. Поэтому опросники, содержащие более 40 вопросов используются редко.
3. Предварительное тестирование в небольшой фокус-группе пациентов. На данном этапе проверяют, насколько однозначно и легко воспринимаются формулировки вопросов. Кроме того, подобное тестирование позволяет сократить число вопросов.
4. Оценка психометрических характеристик опросника (валидация). Как минимум, статистическими методами оценивают три параметра:
• валидность – способность измерять качество жизни, связанное с изменением клинико-лабораторных данных и другими клиническими особенностями течения заболевания;
• надежность (воспроизводимость) – получение сходных результатов при тестировании качества жизни пациентов с одним клиническим состоянием, находящихся в одинаковых условиях (например, дома, в стационаре);
• чувствительность – предсказуемость изменения качества жизни в разных исследуемых группах и у одних и тех же пациентов с течением времени.
5. Языковая и культурная адаптация (рис. 2.8) проводится для опросников, разработанных в других странах.
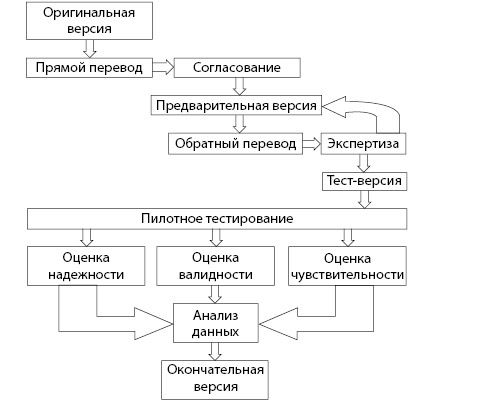
Рисунок 2.8. Схема языковой и культурной адаптации опросника
Ниже мы рассмотрим некоторые примеры опросников качества жизни
Общий опросник качества жизни
Наиболее известным общим опросником качества жизни является разработанный ВОЗ и содержащий сто вопросов (ВОЗ КЖ-100, WHO-QoL-100). Во многих исследованиях используется его сокращенная версия, состоящая из 36 вопросов (SF-36). Данные опросники являются своеобразным «золотым стандартом», служащим для ориентира при разработке новых инструментов оценки качества жизни.
Опросник ВОЗ КЖ-100 был протестирован в 15 странах мира, а русскоязычная версия его используется начиная с 1995 г. (Приложение 1). Данный опросник является субъективной мерой благополучия респондентов и их удовлетворенности условиями жизни и общим состоянием здоровья. В вопросах субъективная оценка респондентами их здоровья и жизненных условий подчеркнута более, чем их объективное функциональное состояние.
Опросник ВОЗ КЖ-100 применим к широкому кругу респондентов и представляет собой многомерный инструмент, позволяющий получить как оценку качества жизни респондента в целом, так и частные оценки по отдельным сферам жизни:
• физические функции,
• психологические функции,
• уровень независимости,
• социальные отношения,
• окружающая среда,
• духовная сфера,
а также напрямую измеряется восприятие индивидуумом своего качества жизни и здоровья в целом.
Внутри каждой из сфер выделяется несколько субсфер – более узких и конкретных аспектов жизни, связанных с состоянием здоровья индивида и терапевтическими вмешательствами. Например, в рамках физического функционирования, жизнь индивида может ухудшаться из-за проблем, вызываемых физической болью либо физическим дискомфортом, усталостью и недостатком энергии и сил, а также невозможностью восстановиться и отдохнуть с помощью сна.
Результаты измерения качества жизни с помощью опросника интерпретируются по позитивной шкале.
Общий опросник качества жизни
Наиболее известным общим опросником качества жизни является разработанный ВОЗ и содержащий сто вопросов (ВОЗ КЖ-100, WHO-QoL-100). Во многих исследованиях используется его сокращенная версия, состоящая из 36 вопросов (SF-36). Данные опросники являются своеобразным «золотым стандартом», служащим для ориентира при разработке новых инструментов оценки качества жизни.
Опросник ВОЗ КЖ-100 был протестирован в 15 странах мира, а русскоязычная версия его используется начиная с 1995 г. (Приложение 1). Данный опросник является субъективной мерой благополучия респондентов и их удовлетворенности условиями жизни и общим состоянием здоровья. В вопросах субъективная оценка респондентами их здоровья и жизненных условий подчеркнута более, чем их объективное функциональное состояние.
Опросник ВОЗ КЖ-100 применим к широкому кругу респондентов и представляет собой многомерный инструмент, позволяющий получить как оценку качества жизни респондента в целом, так и частные оценки по отдельным сферам жизни:
• физические функции,
• психологические функции,
• уровень независимости,
• социальные отношения,
• окружающая среда,
• духовная сфера,
а также напрямую измеряется восприятие индивидуумом своего качества жизни и здоровья в целом.
Внутри каждой из сфер выделяется несколько субсфер – более узких и конкретных аспектов жизни, связанных с состоянием здоровья индивида и терапевтическими вмешательствами. Например, в рамках физического функционирования, жизнь индивида может ухудшаться из-за проблем, вызываемых физической болью либо физическим дискомфортом, усталостью и недостатком энергии и сил, а также невозможностью восстановиться и отдохнуть с помощью сна.
Результаты измерения качества жизни с помощью опросника интерпретируются по позитивной шкале.
Качество жизни в стоматологии
В стоматологии, как и во многих других отраслях медицины, имеются специальные опросники качества жизни. При оценке качества жизни в стоматологии делается предположение, что стоматологическое здоровье влияет на физическое и психологическое состояние человека, а также на социальное благополучие и коммуникативную функцию. Определение ВОЗ под стоматологическим здоровьем подразумевает сохранение на протяжении жизни функционального, эстетически естественного «набора» не менее, чем из 20 зубов без необходимости их протезирования.
Качество жизни в стоматологии – оценка не только физических, функциональных, но и социальных, коммуникативных и психологических составляющих стоматологического здоровья. При этом следует учитывать, что люди разного возраста, пола, вероисповедания и социального положения могут считать наиболее существенными для своего качества жизни совершенно различные аспекты стоматологического здоровья. Поэтому при сходном клиническом диагнозе может потребоваться различный объем стоматологического вмешательства для того, чтобы оказанная врачебная помощь соответствовала ожиданиям пациентов и психологически воспринималась ими адекватно. По мнению некоторых авторов, требования к объему стоматологической помощи с позиций пациента можно проранжировать следующим образом:
• устранение боли или дискомфорта;
• восстановление или улучшение функции;
• создание новой эстетики рта.
Следует отметить, что изначально концептуальная структура измерения статуса стоматологического здоровья была описана Locker D. (1988). Она основана на классификации возможных нарушений, недееспособности, инвалидности, связанных со стоматологическим здоровьем.
Со времени первой работы Locker D. разработано примерно 10 основных индексов, позволяющих оценить влияние стоматологического здоровья на качество жизни, при этом наиболее часто применяются только три:
1. Профиль влияния стоматологического здоровья - Oral Health Impact Profile (OHIP) (Slade G., Spenser J., 1994);
2. Влияние стоматологического статуса на повседневную жизнь - Dental Impact on Daily Living (DIDL) (Leao A., Sheiham A., 1996);
3. Взаимосвязь стоматологического здоровья и качества жизни - Oral Health – Related Quality of Life (OHQoL) для измерения различного влияния стоматологического статуса на повседневные функции (Kressin N. et al., 1996).
Упомянутые индексы являются объективными средствами измерения, которые позволяют оценивать стоматологическое здоровье в терминах его влияния на качество жизни. Каждый из этих индексов предназначен для измерения частоты, силы, степени влияния стоматологических проблем на функциональное и социально-психологическое благополучие индивидуума, а также для экспертной оценки нуждаемости и эффективности стоматологической помощи. Некоторые из индексов могут использоваться в эпидемиологических исследованиях и для планирования объема оказания медицинской помощью системами здравоохранения.
С нашей точки зрения, наиболее приемлемым для исследования стоматологического качества жизни взрослых пациентов является индекс OHIP. Он изначально был предложен в виде 49 вопросов, а в дальнейшем число вопросов было сокращено до 14 наиболее информативных. Валидированная русскоязычная версия опросника приведена в Приложении 2 (Барер Г.М. и соавт., 2007).
Опросник OHIP-14 содержит вопросы, которые условно относятся к трем основным сферам, связанным со стоматологическим здоровьем:
• проблемы при приеме пищи,
• проблемы с общением,
• проблемы в повседневной жизни.
Данный опросник является негативным.
Качество жизни в офтальмологии
Особенностью заболеваний глаз является то, что они не приводят к летальному исходу, но большинство из них имеют хроническое течение и влекут за собой снижение остроты зрения, часто до полной слепоты. При этом болевой синдром либо выражен слабо, либо отсутствует. Использование фармакологических препаратов (глазных капель) для лечения офтальмологических заболеваний, а также средств коррекции зрения является длительным, часто пожизненным. Соответственно, основные требования к объему офтальмологической помощи с позиций пациента можно проранжировать как:
• повышение остроты зрения,
• минимизация влияния приема лекарственных препаратов и необходимости использования средства коррекции зрения на повседневную жизнь пациента,
• устранение физического и зрительного дискомфорта.
Острота зрения оказывает огромное влияние, как на физические возможности индивидуума, так и на его психо-эмоциональное состояние и социальные функции. Исследования Lee P.P. и Spitzer K.A. (1997) и Chia E. M. et al. (2004) выявили, что снижение зрения оказывает более сильное влияние на качество жизни пациента, чем сахарный диабет II типа, инсульт, гипертония и последствия инфаркта миокарда.
Ежедневное использование глазных капель нарушает привычное течение жизни пациента. Козина Е. В. (2003) показала, что у 67,8% больных глаукомой одним из основных факторов, снижающих качество жизни, была необходимость лечиться.
Так же необходимо помнить о побочных эффектах глазных капель со стороны сердечно-сосудистой системы при их длительном применении, что так же не может не оказывать негативного влияния на качество жизни пациента.
Средство коррекции зрения повышает остроту зрения пациента, тем самым оказывая положительное влияние на физическую сферу качества жизни пациента. Тем не менее, необходимость его использования часто оказывает негативное влияние психо-эмоциональную и социальные сферы качества жизни. Достаточно отметить нежелание подростков носить очки по причине боязни негативного отношения сверстников или постоянный страх многих пациентов остаться без средства коррекции (забыть, сломать очки или потерять контактные линзы).
Первые попытки изучения последствий снижения зрения в повседневной жизни больного были предприняты датским исследователем B. Peterson в начале 1980-х гг. За эти годы были предложены более двух десятков различных специальных опросников для использования у офтальмологических больных. Наибольшей популярностью среди исследователей в области офтальмологии в настоящее время пользуются специальные опросники VF-14, NEI-RQL-42, NEI-VFQ-25, COMTOL и анкета Мак Мониеса.
Опросник VF-14 (Visual Function) изначально разрабатывался для оценки влияния результатов оперативного лечения на повседневную деятельность пациентов и является чувствительным инструментом при сильном снижении зрительных функций (Aloinso J., Espallargues A.J., Aiiderseni T.F., et al., 1997).
Опросник NEI-RQL-42 (National Eye Institute Visual Function Questionnaire) был создан для оценки удовлетворенности пациентов с аметропиями своими средствами коррекции зрения. Он может быть рекомендован как полезный инструмент при отборе кандидатов на рефракционную хирургию, при оценке результатов хирургической коррекции зрения или коррекции ортокератологическими контактными линзами (Nichos J.J., Mitchell L., Saracino M,. Zadnik K., 2003).
Наиболее популярным на сегодняшний день является опросник NEI-VFQ-25 (National Eye Institute Visual Function Questionnaire). Основной задачей при его создании стало максимальное отражение всего разнообразия изменений в жизни больного в связи со снижением зрительных функций разной степени тяжести. Опросник состоит из 25 вопросов, ответы на которые позволяют оценивать здоровье глаз в терминах его влияния на качество жизни. Оценивается состояния зрительных функций, выраженность болевого синдрома, зрение вдаль и вблизь, периферическое зрение, цветовое зрение, вождение автомобиля, участие в общественной жизни, психическое здоровье в связи с изменением зрения, ожидаемые изменения в состоянии зрительных функций, ограничения в привычной деятельности и степень зависимости от окружающих в связи с состоянием зрительных функций (Mangione C.M., et al. 2001). Валидированная русскоязычная версия опросника приведена в Приложении 3 (Гуревич К.Г., Рыбакова Е.Г., Черепахина М.А., 2011).
Для сопоставления эффективности в клинических испытаниях современных офтальмологических препаратов, используемых при лечении глаукомы был создан опросник COMTOL (The Comparison of Ophthalmic Medications for Tolerability). Он охватывает частоту и выраженность распространенных побочных эффектов препаратов для снижения внутриглазного давления. Кроме того, опросник измеряет степень вмешательства этих побочных эффектов и любых связанных с лечением ограничений в повседневную жизнь пациентов, изменение их КЖ, согласие на лечение и влияние на удовлетворение лечением (Barber B.L., et al., 1997).
Для субъективной оценки выраженности синдрома сухого глаза в настоящее время широкое распространение получила анкета Мак Мониеса (Dry eye: diagnostic test template) (Mc Monnies, 1986).
Несмотря на то, что исследованием качества жизни пациентов с заболеваниями глаз занимаются уже более 30 лет, к сожалению, до сих пор не существует единых стандартов ни в методиках проведения исследований, ни в критериях оценки различных аспектов качества жизни этой категории пациентов.
Контрольные вопросы:
1. Дайте определение понятию «качество жизни».
2. Как измеряется качество жизни в медицине?
3. Какие виды опросников по качеству жизни в медицине Вы знаете? В чем их преимущества и недостатки?
4. Какие этапы создания опросников качества жизни Вы знаете?
5. Расскажите об опроснике ВОЗ КЖ-100.
6. Каковы особенности определения качества жизни в стоматологии?
7. Каковы особенности определения качества жизни в офтальмологии?
Самостоятельная работа.
Разработайте опросник по качеству жизни студентов. Учтите наличие учебников в библиотеке, необходимость переезжать из здания в здание, возможность перекусить между занятиями, условия обучения и отдыха. Отметьте наличие вредных привычек у студентов.
Сделайте вариант с визуальной и цифровой шкалой. Сделайте позитивный и нетагивный опросники.
Обсудите результат с преподавателем. Какие сложности возникли при составлении опросника?
Планирование профилактических программ следует начинать с предположения «предположим, задача решена - что изменилось?» Это предположение позволит смоделировать желаемые изменения в результате профилактических программ и оценить соотношение целей, задач и методов их решения.
При планировании и проведении профилактических программ следует придерживаться следующего алгоритма (рис. 2.9):
1. Ситуационный анализ. В чем проблема. Какие имеются факторы риска. К развитию какой патологии (каких патологий) могут привести эти факторы риска.
2. Определение целевых групп. Для кого реализуется профилактическая программа. Будет ли она индивидуальной, групповой или же популяционной.
3. Определение цели. Что будет достигнуто в результате ее реализации.
4. Определение задач. Как будет достигаться заданная цель.
5. Определение методов. Какими способами будет реализовываться программа.
6. Оценка эффективности (мониторинг). Как будет оцениваться достижение заданной цели.
7. Поиск финансовой поддержки. За счет каких средств будет реализовываться программа.
8. Правовые аспекты. Как законодательно регулируется данный вид деятельности.
9. Непосредственная реализация конкретной программы.
В идеале этот алгоритм в той или иной степени повторяется в процессе реализации программ укрепления здоровья.
В стоматологии, как и во многих других отраслях медицины, имеются специальные опросники качества жизни. При оценке качества жизни в стоматологии делается предположение, что стоматологическое здоровье влияет на физическое и психологическое состояние человека, а также на социальное благополучие и коммуникативную функцию. Определение ВОЗ под стоматологическим здоровьем подразумевает сохранение на протяжении жизни функционального, эстетически естественного «набора» не менее, чем из 20 зубов без необходимости их протезирования.
Качество жизни в стоматологии – оценка не только физических, функциональных, но и социальных, коммуникативных и психологических составляющих стоматологического здоровья. При этом следует учитывать, что люди разного возраста, пола, вероисповедания и социального положения могут считать наиболее существенными для своего качества жизни совершенно различные аспекты стоматологического здоровья. Поэтому при сходном клиническом диагнозе может потребоваться различный объем стоматологического вмешательства для того, чтобы оказанная врачебная помощь соответствовала ожиданиям пациентов и психологически воспринималась ими адекватно. По мнению некоторых авторов, требования к объему стоматологической помощи с позиций пациента можно проранжировать следующим образом:
• устранение боли или дискомфорта;
• восстановление или улучшение функции;
• создание новой эстетики рта.

Следует отметить, что изначально концептуальная структура измерения статуса стоматологического здоровья была описана Locker D. (1988). Она основана на классификации возможных нарушений, недееспособности, инвалидности, связанных со стоматологическим здоровьем.
Со времени первой работы Locker D. разработано примерно 10 основных индексов, позволяющих оценить влияние стоматологического здоровья на качество жизни, при этом наиболее часто применяются только три:
1. Профиль влияния стоматологического здоровья - Oral Health Impact Profile (OHIP) (Slade G., Spenser J., 1994);
2. Влияние стоматологического статуса на повседневную жизнь - Dental Impact on Daily Living (DIDL) (Leao A., Sheiham A., 1996);
3. Взаимосвязь стоматологического здоровья и качества жизни - Oral Health – Related Quality of Life (OHQoL) для измерения различного влияния стоматологического статуса на повседневные функции (Kressin N. et al., 1996).
Упомянутые индексы являются объективными средствами измерения, которые позволяют оценивать стоматологическое здоровье в терминах его влияния на качество жизни. Каждый из этих индексов предназначен для измерения частоты, силы, степени влияния стоматологических проблем на функциональное и социально-психологическое благополучие индивидуума, а также для экспертной оценки нуждаемости и эффективности стоматологической помощи. Некоторые из индексов могут использоваться в эпидемиологических исследованиях и для планирования объема оказания медицинской помощью системами здравоохранения.
С нашей точки зрения, наиболее приемлемым для исследования стоматологического качества жизни взрослых пациентов является индекс OHIP. Он изначально был предложен в виде 49 вопросов, а в дальнейшем число вопросов было сокращено до 14 наиболее информативных. Валидированная русскоязычная версия опросника приведена в Приложении 2 (Барер Г.М. и соавт., 2007).
Опросник OHIP-14 содержит вопросы, которые условно относятся к трем основным сферам, связанным со стоматологическим здоровьем:
• проблемы при приеме пищи,
• проблемы с общением,
• проблемы в повседневной жизни.
Данный опросник является негативным.
Качество жизни в офтальмологии
Особенностью заболеваний глаз является то, что они не приводят к летальному исходу, но большинство из них имеют хроническое течение и влекут за собой снижение остроты зрения, часто до полной слепоты. При этом болевой синдром либо выражен слабо, либо отсутствует. Использование фармакологических препаратов (глазных капель) для лечения офтальмологических заболеваний, а также средств коррекции зрения является длительным, часто пожизненным. Соответственно, основные требования к объему офтальмологической помощи с позиций пациента можно проранжировать как:
• повышение остроты зрения,
• минимизация влияния приема лекарственных препаратов и необходимости использования средства коррекции зрения на повседневную жизнь пациента,
• устранение физического и зрительного дискомфорта.
Острота зрения оказывает огромное влияние, как на физические возможности индивидуума, так и на его психо-эмоциональное состояние и социальные функции. Исследования Lee P.P. и Spitzer K.A. (1997) и Chia E. M. et al. (2004) выявили, что снижение зрения оказывает более сильное влияние на качество жизни пациента, чем сахарный диабет II типа, инсульт, гипертония и последствия инфаркта миокарда.
Ежедневное использование глазных капель нарушает привычное течение жизни пациента. Козина Е. В. (2003) показала, что у 67,8% больных глаукомой одним из основных факторов, снижающих качество жизни, была необходимость лечиться.
Так же необходимо помнить о побочных эффектах глазных капель со стороны сердечно-сосудистой системы при их длительном применении, что так же не может не оказывать негативного влияния на качество жизни пациента.
Средство коррекции зрения повышает остроту зрения пациента, тем самым оказывая положительное влияние на физическую сферу качества жизни пациента. Тем не менее, необходимость его использования часто оказывает негативное влияние психо-эмоциональную и социальные сферы качества жизни. Достаточно отметить нежелание подростков носить очки по причине боязни негативного отношения сверстников или постоянный страх многих пациентов остаться без средства коррекции (забыть, сломать очки или потерять контактные линзы).
Первые попытки изучения последствий снижения зрения в повседневной жизни больного были предприняты датским исследователем B. Peterson в начале 1980-х гг. За эти годы были предложены более двух десятков различных специальных опросников для использования у офтальмологических больных. Наибольшей популярностью среди исследователей в области офтальмологии в настоящее время пользуются специальные опросники VF-14, NEI-RQL-42, NEI-VFQ-25, COMTOL и анкета Мак Мониеса.
Опросник VF-14 (Visual Function) изначально разрабатывался для оценки влияния результатов оперативного лечения на повседневную деятельность пациентов и является чувствительным инструментом при сильном снижении зрительных функций (Aloinso J., Espallargues A.J., Aiiderseni T.F., et al., 1997).
Опросник NEI-RQL-42 (National Eye Institute Visual Function Questionnaire) был создан для оценки удовлетворенности пациентов с аметропиями своими средствами коррекции зрения. Он может быть рекомендован как полезный инструмент при отборе кандидатов на рефракционную хирургию, при оценке результатов хирургической коррекции зрения или коррекции ортокератологическими контактными линзами (Nichos J.J., Mitchell L., Saracino M,. Zadnik K., 2003).
Наиболее популярным на сегодняшний день является опросник NEI-VFQ-25 (National Eye Institute Visual Function Questionnaire). Основной задачей при его создании стало максимальное отражение всего разнообразия изменений в жизни больного в связи со снижением зрительных функций разной степени тяжести. Опросник состоит из 25 вопросов, ответы на которые позволяют оценивать здоровье глаз в терминах его влияния на качество жизни. Оценивается состояния зрительных функций, выраженность болевого синдрома, зрение вдаль и вблизь, периферическое зрение, цветовое зрение, вождение автомобиля, участие в общественной жизни, психическое здоровье в связи с изменением зрения, ожидаемые изменения в состоянии зрительных функций, ограничения в привычной деятельности и степень зависимости от окружающих в связи с состоянием зрительных функций (Mangione C.M., et al. 2001). Валидированная русскоязычная версия опросника приведена в Приложении 3 (Гуревич К.Г., Рыбакова Е.Г., Черепахина М.А., 2011).
Для сопоставления эффективности в клинических испытаниях современных офтальмологических препаратов, используемых при лечении глаукомы был создан опросник COMTOL (The Comparison of Ophthalmic Medications for Tolerability). Он охватывает частоту и выраженность распространенных побочных эффектов препаратов для снижения внутриглазного давления. Кроме того, опросник измеряет степень вмешательства этих побочных эффектов и любых связанных с лечением ограничений в повседневную жизнь пациентов, изменение их КЖ, согласие на лечение и влияние на удовлетворение лечением (Barber B.L., et al., 1997).
Для субъективной оценки выраженности синдрома сухого глаза в настоящее время широкое распространение получила анкета Мак Мониеса (Dry eye: diagnostic test template) (Mc Monnies, 1986).
Несмотря на то, что исследованием качества жизни пациентов с заболеваниями глаз занимаются уже более 30 лет, к сожалению, до сих пор не существует единых стандартов ни в методиках проведения исследований, ни в критериях оценки различных аспектов качества жизни этой категории пациентов.
Контрольные вопросы:
1. Дайте определение понятию «качество жизни».
2. Как измеряется качество жизни в медицине?
3. Какие виды опросников по качеству жизни в медицине Вы знаете? В чем их преимущества и недостатки?
4. Какие этапы создания опросников качества жизни Вы знаете?
5. Расскажите об опроснике ВОЗ КЖ-100.
6. Каковы особенности определения качества жизни в стоматологии?
7. Каковы особенности определения качества жизни в офтальмологии?
Самостоятельная работа.
Разработайте опросник по качеству жизни студентов. Учтите наличие учебников в библиотеке, необходимость переезжать из здания в здание, возможность перекусить между занятиями, условия обучения и отдыха. Отметьте наличие вредных привычек у студентов.
Сделайте вариант с визуальной и цифровой шкалой. Сделайте позитивный и нетагивный опросники.
Обсудите результат с преподавателем. Какие сложности возникли при составлении опросника?
2.3. Общие принципы организации профилактических программ
Планирование профилактических программ следует начинать с предположения «предположим, задача решена - что изменилось?» Это предположение позволит смоделировать желаемые изменения в результате профилактических программ и оценить соотношение целей, задач и методов их решения.
При планировании и проведении профилактических программ следует придерживаться следующего алгоритма (рис. 2.9):
1. Ситуационный анализ. В чем проблема. Какие имеются факторы риска. К развитию какой патологии (каких патологий) могут привести эти факторы риска.
2. Определение целевых групп. Для кого реализуется профилактическая программа. Будет ли она индивидуальной, групповой или же популяционной.
3. Определение цели. Что будет достигнуто в результате ее реализации.
4. Определение задач. Как будет достигаться заданная цель.
5. Определение методов. Какими способами будет реализовываться программа.
6. Оценка эффективности (мониторинг). Как будет оцениваться достижение заданной цели.
7. Поиск финансовой поддержки. За счет каких средств будет реализовываться программа.
8. Правовые аспекты. Как законодательно регулируется данный вид деятельности.
9. Непосредственная реализация конкретной программы.
В идеале этот алгоритм в той или иной степени повторяется в процессе реализации программ укрепления здоровья.
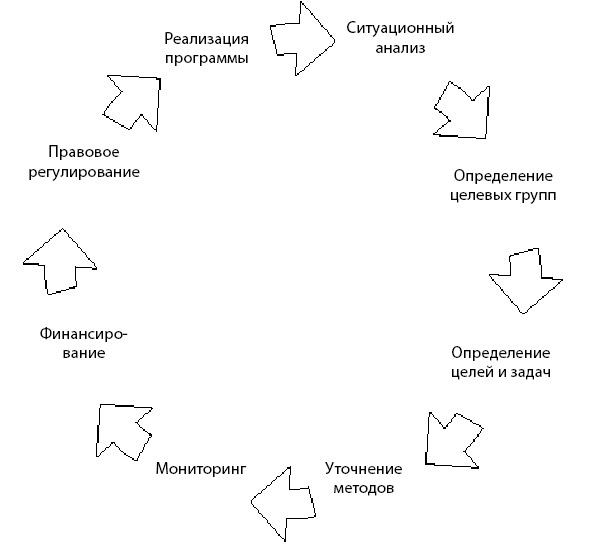
Рисунок 2.9. Принцип реализации программ укрепления здоровья
Общие принципы профилактической деятельности
Реализация программ формирования здорового образа жизни осуществляется на основе следующих основополагающих принципов:
1. Принцип системности - предполагает реализацию здоровьесберегающей деятельности на любом из уровней системного процесса, имеющего единую цель, подвижную гибкую структуру, компоненты которой взаимосвязаны между собой, а также механизм обратной связи, позволяющий корректировать и уточнять текущие задачи деятельности.
2. Принцип стратегической целостности определяет единую стратегию здоровьесберегающей деятельности, включая основные направления и конкретные мероприятия.
3. Принцип многоаспектности базируется на представлении о здоровом образе жизни, как процессе, связанном с различными сторонами жизни человека и общества и предполагает использование различных направлений и форм деятельности.
4. Принцип ситуационной адекватности определяет соответствие содержания и организации деятельности по формированию здорового образа жизни, реальной актуальной социальной-культурной ситуации.
5. Принцип динамичности предполагает подвижность и гибкость связей между структурами и компонентами здоровьесберегающей системы, обеспечивающих возможность ее развития и усовершенствования с учетом достигнутых результатов.
6. Принцип эффективного использования ресурсов участников предполагает реализацию задач здоровьесберегающей деятельности не столько за счет создания новых организационных структур и механизмов, сколько за счет уже имеющихся содержательных, методических, профессиональных ресурсов.
7. Принцип легитимности определяет соответствие любых форм здоровьесберегающей деятельности законодательству, принятие и одобрение этих мероприятий обществом в целом.
Технологии формирования здорового образа жизни
Для формирования здорового образа жизни обычно используются разнообразные виды технологий:
• социальные,
• педагогические,
• психологические,
• медицинские.
1. Социальные технологии направлены, главным образом, на обеспечение условий для формирования здорового образа жизни у представителей целевых групп, а также развитие ценностных ориентиров и нормативных представлений о здоровом образе жизни. Кроме того, социальные технологии направлены на повышение благополучия и качества жизни представителей целевых групп.
Социальные технологии могут иметь разностороннюю направленность:
• информационно-просветительскую,
• социально-поддерживающую,
• организационно-досуговую,
• спортивно-развивающую.
2. Педагогические технологии направлены на информирование, овладение умениями и навыками здорового образа жизни, посредством применения универсальных инновационных интерактивных технологий. Педагогические технологии служат основой для разработки обучающих программ, обеспечивающих специальное целенаправленное системное воздействие на адресные группы.
Важное значение в этом контексте приобретает развитие системы специальной подготовки педагогических кадров. Это связано с тем, что эксперты акцентируют внимание на высокую эффективность использования немедицинских методов профилактики, особенно при реализации программ первичной профилактики.
3. Психологические технологии формирования здорового образа жизни направлены на личностный рост, формирование системы ценностей и мотивации на здоровый стиль жизни. Целью психологического компонента здоровьесберегающей деятельности в также является развитие определенных личностных и социальных компетенций, обеспечивающих продвижение к здоровью, создание благоприятного доверительного климата в коллективе. Психологические технологии осуществляются как в рамках программной деятельности в групповой работе, так и при индивидуальном консультировании представителей целевых групп.
4. Медицинские технологии направлены на развитие эффективных профилактических, лечебных и реабилитационных стратегий, в результате которых формируется устойчивая система превенции острых и хронических соматических, инфекционных, нервно-психических, стоматологических заболеваний, а также социально-значимых расстройств – зависимость от табака, алкоголя, наркотиков, ВИЧ/СПИД, туберкулез.
Медицинские технологии представляют собой систему развития разнообразных адресных профилактических, диагностических и лечебно-реабилитационных программ представителям целевых групп.
Виды профилактических программ
Можно выделить различные виды профилактических программ, систематизированные по различным основаниям.
В зависимости от времени воздействия профилактические программы могут быть постоянно действующие; систематически-действующие; периодически-действующие.
Постоянно-действующие программы. Эти программы профилактики действуют постоянно в каком-либо определенном месте, например на базе определенных школ, где проводятся регулярные профилактические занятия с детьми подростками, учителями. Также осуществляется подготовка субспециалистов (волонтеров, учителей, психологов, родителей), которые будут продолжать постоянную профилактическую активность.
Систематически-действующие программы. Такие программы предполагают регулярное проведение систематических профилактических мероприятий, рассчитанных на определенный промежуток времени (например, на протяжении нескольких месяцев, несколько раз в год и т.д.).
Периодически-действующие программы это профилактическая гибкость, которая проводится периодически и не имеет системы. Например, проведение мотивационных акций, заставляющих задуматься о здоровом образе жизни. Подобные акции имеют успех, и для некоторых лиц могут оказаться поворотным пунктом начала новой жизни без психоактивных веществ, или способствовать изменению рискованного сексуального поведения на более ответственное и безопасное.
В зависимости от целевой направленности и технологий, использованных в программе профилактики можно выделить следующие виды программ: программы когнитивного, аффективного, интерперсонального, поведенческого обучения, а также программы формирования социальных альтернатив.
Программы когнитивного обучения нацелены на обучение детей, начиная с дошкольного возраста, принятию адаптационных решений, ответственности за собственное поведение и осознанности поведенческого выбора.
В основе программ аффективного обучения заложена идея необходимости работы с эмоциями и системой эмоционального регулирования. По мнению авторов этого направления, переживаемый в подростковом возрасте кризис идентичности может спровоцировать поведенческие расстройства, в том числе инъекционное употребление наркотических веществ и промискуитет, что свою очередь повышает риск заражения ВИЧ-инфекцией. Цель данных программ – научить детей и подростков регулировать эмоции, не прибегая к формам саморазрушающего поведения.
Программы интерперсонального обучения являются попыткой предупредить у детей и подростков формирования деструктивного, рискованного поведения путем развития у них более конструктивного представления о себе, понимания своих ощущений и интерперсональных связей, обучения навыкам принятия решений и коммуникативной компетентности.
Программы поведенческого обучения или поведенческой модификации основываются на тренинге поведенческих навыков с целью повышения устойчивости к употреблению наркотиков, к включению в асоциальные компании, формированию рискованных форм сексуального поведения. Программы основывается на том положении, что человек, обученный определенным поведенческим навыкам, чувствует себя компетентным, эффективным у него повышается самоуважение, и формируются навыки безопасного поведения в ситуации риска заражения ВИЧ. Эти программы учат детей на осознанном или неосознанном уровнях отказываться от употребления наркотиков, не принимать неизвестных препаратов, не входить в контакт с незнакомыми людьми.
Программы формирования социальных альтернатив базируются на идее о том, что позитивная социальная активность подростков способствует их переориентации с рискованного деструктивного поведения на безопасную и социально приемлемую деятельность. К альтернативной деятельности относятся: все возможные формы занятости молодежи, путешествия с приключениями, спорт, творческая и научно-исследовательской активность.
Другим основание систематики разработанных программ профилактики является объект профилактических воздействий или контингент, на изменение осведомленности, установок и поведения которого направлена программа. В соответствие с целевой группой, на которую ориентирована программа, выделяют общественные программы; программы, сфокусированные на школе; программы, сфокусированные на семье; мультикомпонентные программы.
Общественные программы подразумевают работу с различными категориями населения. Профилактическое воздействие осуществляется посредством массовой информации: радио, телевидения, газет, журналов, афиш и плакатов, фильмов, видеороликов. Цель этих программ – увеличение информации о последствиях, оказываемых на здоровье употреблением алкоголя, табака и наркотиков. Эти программы призваны действовать на установки, касающиеся употребления психоактивных веществ и сексуального поведения, а также и средовые факторы, поддерживающие данные установки.
Программы, сфокусированные на школе, ориентированы на учащихся и специалистов школ. Профилактическое воздействие осуществляется в форме уроков посещенные обучению здоровому поведению, предупреждению ВИЧ-инфекции, беременности, употребления наркотиков и алкоголя и др. В рамках данной категории профилактических программ особе внимание стоит уделить программам улучшения взаимодействия между учителями и школьниками. Такие программы включают тренинг учителей с целью создания социально-поддерживающего климата в школе, работу с самооценкой и Я-концепцией учителя, тренинги личностного роста и социальных навыков, в том числе навыков позитивной коммуникации с учениками.
 Программы, сфокусированные на семье, ориентированы на работу с семьями несовершеннолетних и молодежи. В настоящее время развивается ряд сфокусированных на семье профилактических программ, которые показали свою эффективность: программы тренинга родительской компетентности, программы развития семейных и социальных навыков у детей и родителей, программы формирования: семейного копинг-поведения.
Программы, сфокусированные на семье, ориентированы на работу с семьями несовершеннолетних и молодежи. В настоящее время развивается ряд сфокусированных на семье профилактических программ, которые показали свою эффективность: программы тренинга родительской компетентности, программы развития семейных и социальных навыков у детей и родителей, программы формирования: семейного копинг-поведения.
В рамках программ, ориентированных на различные сообщества, следует особо отметить программы создания групп социальной поддержки. Эти программы ориентированны на создание групп взаимной поддержки среди сверстников, родителей, педагогов, а также групп само - и взаимопомощи.
Реализация программ формирования здорового образа жизни осуществляется на основе следующих основополагающих принципов:
1. Принцип системности - предполагает реализацию здоровьесберегающей деятельности на любом из уровней системного процесса, имеющего единую цель, подвижную гибкую структуру, компоненты которой взаимосвязаны между собой, а также механизм обратной связи, позволяющий корректировать и уточнять текущие задачи деятельности.
2. Принцип стратегической целостности определяет единую стратегию здоровьесберегающей деятельности, включая основные направления и конкретные мероприятия.
3. Принцип многоаспектности базируется на представлении о здоровом образе жизни, как процессе, связанном с различными сторонами жизни человека и общества и предполагает использование различных направлений и форм деятельности.
4. Принцип ситуационной адекватности определяет соответствие содержания и организации деятельности по формированию здорового образа жизни, реальной актуальной социальной-культурной ситуации.
5. Принцип динамичности предполагает подвижность и гибкость связей между структурами и компонентами здоровьесберегающей системы, обеспечивающих возможность ее развития и усовершенствования с учетом достигнутых результатов.
6. Принцип эффективного использования ресурсов участников предполагает реализацию задач здоровьесберегающей деятельности не столько за счет создания новых организационных структур и механизмов, сколько за счет уже имеющихся содержательных, методических, профессиональных ресурсов.
7. Принцип легитимности определяет соответствие любых форм здоровьесберегающей деятельности законодательству, принятие и одобрение этих мероприятий обществом в целом.
Технологии формирования здорового образа жизни
Для формирования здорового образа жизни обычно используются разнообразные виды технологий:
• социальные,
• педагогические,
• психологические,
• медицинские.
1. Социальные технологии направлены, главным образом, на обеспечение условий для формирования здорового образа жизни у представителей целевых групп, а также развитие ценностных ориентиров и нормативных представлений о здоровом образе жизни. Кроме того, социальные технологии направлены на повышение благополучия и качества жизни представителей целевых групп.
Социальные технологии могут иметь разностороннюю направленность:
• информационно-просветительскую,
• социально-поддерживающую,
• организационно-досуговую,
• спортивно-развивающую.
2. Педагогические технологии направлены на информирование, овладение умениями и навыками здорового образа жизни, посредством применения универсальных инновационных интерактивных технологий. Педагогические технологии служат основой для разработки обучающих программ, обеспечивающих специальное целенаправленное системное воздействие на адресные группы.
Важное значение в этом контексте приобретает развитие системы специальной подготовки педагогических кадров. Это связано с тем, что эксперты акцентируют внимание на высокую эффективность использования немедицинских методов профилактики, особенно при реализации программ первичной профилактики.
3. Психологические технологии формирования здорового образа жизни направлены на личностный рост, формирование системы ценностей и мотивации на здоровый стиль жизни. Целью психологического компонента здоровьесберегающей деятельности в также является развитие определенных личностных и социальных компетенций, обеспечивающих продвижение к здоровью, создание благоприятного доверительного климата в коллективе. Психологические технологии осуществляются как в рамках программной деятельности в групповой работе, так и при индивидуальном консультировании представителей целевых групп.
4. Медицинские технологии направлены на развитие эффективных профилактических, лечебных и реабилитационных стратегий, в результате которых формируется устойчивая система превенции острых и хронических соматических, инфекционных, нервно-психических, стоматологических заболеваний, а также социально-значимых расстройств – зависимость от табака, алкоголя, наркотиков, ВИЧ/СПИД, туберкулез.
Медицинские технологии представляют собой систему развития разнообразных адресных профилактических, диагностических и лечебно-реабилитационных программ представителям целевых групп.
Виды профилактических программ
Можно выделить различные виды профилактических программ, систематизированные по различным основаниям.
В зависимости от времени воздействия профилактические программы могут быть постоянно действующие; систематически-действующие; периодически-действующие.
Постоянно-действующие программы. Эти программы профилактики действуют постоянно в каком-либо определенном месте, например на базе определенных школ, где проводятся регулярные профилактические занятия с детьми подростками, учителями. Также осуществляется подготовка субспециалистов (волонтеров, учителей, психологов, родителей), которые будут продолжать постоянную профилактическую активность.
Систематически-действующие программы. Такие программы предполагают регулярное проведение систематических профилактических мероприятий, рассчитанных на определенный промежуток времени (например, на протяжении нескольких месяцев, несколько раз в год и т.д.).
Периодически-действующие программы это профилактическая гибкость, которая проводится периодически и не имеет системы. Например, проведение мотивационных акций, заставляющих задуматься о здоровом образе жизни. Подобные акции имеют успех, и для некоторых лиц могут оказаться поворотным пунктом начала новой жизни без психоактивных веществ, или способствовать изменению рискованного сексуального поведения на более ответственное и безопасное.
В зависимости от целевой направленности и технологий, использованных в программе профилактики можно выделить следующие виды программ: программы когнитивного, аффективного, интерперсонального, поведенческого обучения, а также программы формирования социальных альтернатив.
Программы когнитивного обучения нацелены на обучение детей, начиная с дошкольного возраста, принятию адаптационных решений, ответственности за собственное поведение и осознанности поведенческого выбора.
В основе программ аффективного обучения заложена идея необходимости работы с эмоциями и системой эмоционального регулирования. По мнению авторов этого направления, переживаемый в подростковом возрасте кризис идентичности может спровоцировать поведенческие расстройства, в том числе инъекционное употребление наркотических веществ и промискуитет, что свою очередь повышает риск заражения ВИЧ-инфекцией. Цель данных программ – научить детей и подростков регулировать эмоции, не прибегая к формам саморазрушающего поведения.
Программы интерперсонального обучения являются попыткой предупредить у детей и подростков формирования деструктивного, рискованного поведения путем развития у них более конструктивного представления о себе, понимания своих ощущений и интерперсональных связей, обучения навыкам принятия решений и коммуникативной компетентности.
Программы поведенческого обучения или поведенческой модификации основываются на тренинге поведенческих навыков с целью повышения устойчивости к употреблению наркотиков, к включению в асоциальные компании, формированию рискованных форм сексуального поведения. Программы основывается на том положении, что человек, обученный определенным поведенческим навыкам, чувствует себя компетентным, эффективным у него повышается самоуважение, и формируются навыки безопасного поведения в ситуации риска заражения ВИЧ. Эти программы учат детей на осознанном или неосознанном уровнях отказываться от употребления наркотиков, не принимать неизвестных препаратов, не входить в контакт с незнакомыми людьми.
Программы формирования социальных альтернатив базируются на идее о том, что позитивная социальная активность подростков способствует их переориентации с рискованного деструктивного поведения на безопасную и социально приемлемую деятельность. К альтернативной деятельности относятся: все возможные формы занятости молодежи, путешествия с приключениями, спорт, творческая и научно-исследовательской активность.
Другим основание систематики разработанных программ профилактики является объект профилактических воздействий или контингент, на изменение осведомленности, установок и поведения которого направлена программа. В соответствие с целевой группой, на которую ориентирована программа, выделяют общественные программы; программы, сфокусированные на школе; программы, сфокусированные на семье; мультикомпонентные программы.
Общественные программы подразумевают работу с различными категориями населения. Профилактическое воздействие осуществляется посредством массовой информации: радио, телевидения, газет, журналов, афиш и плакатов, фильмов, видеороликов. Цель этих программ – увеличение информации о последствиях, оказываемых на здоровье употреблением алкоголя, табака и наркотиков. Эти программы призваны действовать на установки, касающиеся употребления психоактивных веществ и сексуального поведения, а также и средовые факторы, поддерживающие данные установки.
Программы, сфокусированные на школе, ориентированы на учащихся и специалистов школ. Профилактическое воздействие осуществляется в форме уроков посещенные обучению здоровому поведению, предупреждению ВИЧ-инфекции, беременности, употребления наркотиков и алкоголя и др. В рамках данной категории профилактических программ особе внимание стоит уделить программам улучшения взаимодействия между учителями и школьниками. Такие программы включают тренинг учителей с целью создания социально-поддерживающего климата в школе, работу с самооценкой и Я-концепцией учителя, тренинги личностного роста и социальных навыков, в том числе навыков позитивной коммуникации с учениками.
 Программы, сфокусированные на семье, ориентированы на работу с семьями несовершеннолетних и молодежи. В настоящее время развивается ряд сфокусированных на семье профилактических программ, которые показали свою эффективность: программы тренинга родительской компетентности, программы развития семейных и социальных навыков у детей и родителей, программы формирования: семейного копинг-поведения.
Программы, сфокусированные на семье, ориентированы на работу с семьями несовершеннолетних и молодежи. В настоящее время развивается ряд сфокусированных на семье профилактических программ, которые показали свою эффективность: программы тренинга родительской компетентности, программы развития семейных и социальных навыков у детей и родителей, программы формирования: семейного копинг-поведения.В рамках программ, ориентированных на различные сообщества, следует особо отметить программы создания групп социальной поддержки. Эти программы ориентированны на создание групп взаимной поддержки среди сверстников, родителей, педагогов, а также групп само - и взаимопомощи.
Мультикомпонентные программы учитывают индивидуальные и средовые аспекты профилактики (школьные, семейные, общественные и т.д.). Мультикомпонентный превентивный подход является наиболее перспективным, поскольку установлено, что эффективность программ прямо пропорционально связанна с количеством включенных в нее компонентов. Цель мультикомпонентных программ получить синэргический эффект при охвате различных целевых групп и комбинации различных превентивных стратегий.
СВОТ-анализ
СВОТ (SWOT)-анализ представляет собой метод стратегического планирования, используемый для оценки факторов и явлений, влияющих на проект. При этом все факторы делятся на четыре категории:
• strengths (сильные стороны),
• weaknesses (слабые стороны),
• opportunities (возможности),
• threats (угрозы).
По первым буквам этих факторов и было дано название метода. В английской литературе метод СВОТ-анализа также именуется как LCAG-анализ по первым буквам фамилий авторов метода.
Метод включает определение цели проекта и выявление внутренних и внешних факторов, которые способствуют её достижению или осложняющих его. Визуально метод СВОТ-анализа представлен в виде таблицы 2.9.
СВОТ-анализ
СВОТ (SWOT)-анализ представляет собой метод стратегического планирования, используемый для оценки факторов и явлений, влияющих на проект. При этом все факторы делятся на четыре категории:
• strengths (сильные стороны),
• weaknesses (слабые стороны),
• opportunities (возможности),
• threats (угрозы).
По первым буквам этих факторов и было дано название метода. В английской литературе метод СВОТ-анализа также именуется как LCAG-анализ по первым буквам фамилий авторов метода.
Метод включает определение цели проекта и выявление внутренних и внешних факторов, которые способствуют её достижению или осложняющих его. Визуально метод СВОТ-анализа представлен в виде таблицы 2.9.
Таблица 2.9. Схема организации СВОТ-анализа
| Факторы | Положительное влияние | Отрицательное влияние |
| Внутренние факторы |
Strengths (свойства проекта, дающие преимущества перед другими) | Weaknesses (свойства, ослабляющие проект) |
| Внешние факторы |
Opportunities (внешние факторы, дающие дополнительные возможности по достижению цели) | Threats (внешние вероятные факторы, которые могут помешать достижению цели) |
• использует ли проект внутренние сильные стороны или отличительные преимущества в своей стратегии?
• если проект не имеет отличительных преимуществ, то какие из ее потенциальных сильных сторон могут ими стать?• какие слабые стороны проекта требуют корректировки, исходя из стратегических соображений?
• какие угрозы должны наиболее беспокоить организаторов профилактической программы и какие стратегические действия должны быть предприняты для хорошей защиты?
В таблице 2.10 представлены примеры основных факторов, которые целесообразно учитывать при проведении СВОТ-анализа для профилактических программ
Таблица 2.10 . Примеры факторов, влияющих на эффективность проведения профилактических программ
| Потенциальные внутренние сильные стороны (S): |
Потенциальные внутренние слабости (W): |
| • Четко проявляемая компетентность коллектива, • Адекватные финансовые источники, • Хорошее понимание целевой группы, • В команде имеется лидер, • Четко сформулированная стратегия профилактической деятельности, • Собственная уникальная технология профилактики , • Проверенное надежное управление проектами, • Умение проводить научно-исследовательские проекты, • Эффективная реклама. |
• Потеря некоторых аспектов компетентности, • Недоступность финансов, необходимых для проведения профилактической программы, • Отсутствие анализа информации о целевых группах, • Отсутствие четко выраженной стратегии профилактической деятельности, • Низкая эффективность расходования средств при реализации проектов, • Устарелые технологии профилактики , • Неэффективное управление. |
| Потенциальные внешние благоприятные возможности (О): |
Потенциальные внешние угрозы (Т): |
| • Возможность вовлечения в проект других целевых групп, • Возможность расширения спектра профилактической деятельности, • Отсутствие других профилактических программ или их низкая эффективность, • Большая доступность ресурсов, • Ослабление ограничивающего законодательства . |
• Неблагоприятные демографические изменения , • Существование эффективных программ профилактики, реализуемых другими организациями, • Проведение рекламной кампании продуктов и товаров, не способствующих здоровому образу жизни, • Усиление требований заказчиков, • Трудности в получении доступа к представителям целевой группы, • Ужесточение законодательной базы. |
1. По возможности необходимо максимально конкретизировать сферу проведения СВОТ-анализа по отношению к профилактической программе.
2. Необходимо соблюдать корректность при отнесении того или иного фактора к силам/слабостям или возможностям/угрозам. Сильные и слабые стороны - это внутренние черты проекта. Возможности и угрозы описывают ситуацию в обществе в целом и неподвластны прямому влиянию проекта.
3. Качество СВОТ-анализа напрямую зависит от объективности используемой информации. Нельзя поручать его проведение одному человеку, потому что информация может быть искажена за счет его субъективного восприятия.
4. СВОТ-анализ представляет собой инструмент для структурирования имеющейся информации, он не дает ясных и четко сформулированных рекомендаций, конкретных ответов. Формулирование на основе этой информации рекомендаций – дальнейшая работа аналитика.
Простота СВОТ-анализа обманчива, его результаты зависят от полноты и качества исходной информации. Для проведения СВОТ-анализа требуются хорошо обученные эксперты.
Контрольные вопросы
1. Какие принципы организации профилактических программ Вы знаете?
2. Перечислите виды профилактических программ.
3. На какие вопросы позволяет ответить СВОТ-анализ?
2.4. Организация профилактических программ в учебных заведениях (Солнцева Н.Е., Шпиленя Л.С.)
Профилактика в образовательных учреждениях – это сложный многофакторный процесс, в котором особую роль играют общепрофилактические мероприятия, представляющие собой комплекс социальных и санитарно-гигиенических мер, направленных на формирование здорового образа жизни, оптимизацию условий обучения, охрану и оздоровление окружающей среды.
Условно можно выделить следующие направления профилактической работы в образовательных учреждениях:
1. Создание здоровьесберегающей структуры общеобразова-
тельного учреждения. Данное направление деятельности начинается еще на этапе планирования здания для образовательного учреждения с тем, чтобы оно соответствовало санитарным нормам и правилам (СНиП).
2. Рациональная организация учебного процесса. При осуществлении данного направления деятельности предполагается, что будут соблюдены требования к объему учебной и внеучебной нагрузки, будет использоваться индивидуальный подход к обучению.
3. Рациональная организация физкультурно-оздоровительной работы включает в себя занятия физической культурой со всеми группами здоровья обучающихся.
4. Просветительская и воспитательная работа с обучающимися предполагает разработку и внедрение программ формирования здорового образа жизни. Некоторые принципы построения подобных программ приведены ниже, часть программ дается в приложениях.
5. Просветительская работа с преподавательским составом и родителями направлена на повышение знаний педагогов и мотивации родителей в вопросах здорового образа жизни обучающихся.
6. Медицинские мероприятия включают в себя динамическое наблюдение за состоянием здоровья (диспансеризацию), вакцинацию и т.д.
Множество причин позволяют выделить образовательные учреждения как оптимальное место для осуществления профилактической работы. Во-первых, именно в образовательном учреждении дети и подростки проводят большую часть своего времени, и образовательное учреждение имеет возможность заполнить его значимым содержанием с наибольшей пользой для гармоничного развития учащихся и студентов. Во-вторых, сам процесс обучения может оказывать огромное организующее и воспитательное значение. И, в-третьих, образовательное учреждение представляет собой микромодель общества, где несовершеннолетние могут получать навыки созидательной деятельности, эффективного социального и межличностного взаимодействия.
Образовательные учреждения как социальные институты обладают рядом уникальных возможностей для успешной профилактики зависимости от наркотиков и других психоактивных веществ:
• прививать учащимся навыки здорового образа жизни в процессе обучения и контроля за их усвоением;
• влиять на уровень притязаний и самооценку несовершеннолетних;
• осуществлять совместную работу с семьей подростка для контроля над ситуацией;
• привлекать различных специалистов (медиков, психологов, социальных педагогов и др.) для осуществления профилактических мероприятий.
Кроме того, в период обучения дети и подростки проходят основные стадии развития, когда на организм и психику ребенка наибольшим образом оказывают влияние различные внутренние и внешние факторы, которые могут стать как факторами риска, так и быть факторами защиты.
Объектом профилактики в школе является, прежде всего, девиантное (отклоняющееся) поведение подростков. В психологическом словаре понятие «отклоняющееся поведение» определяется как система поступков или отдельные поступки, противоречащие принятым в обществе правовым и нравственным нормам. Существует много вариантом систематики форм девиантного и делинквентного (преступность) поведения. Так, например В.В.Ковалев (1981) выделяет десять основных вариантов отклоняющегося поведения:
• уклонение от учебной и трудовой деятельности;
• систематическое пребывание в антиобщественно настроенных неформальных группах;
• антиобщественные насильственные действия;
• антиобщественные корыстные действия;
• антиобщественные действия сексуального характера;
• злоупотребление алкоголем;
• злоупотребление наркотическими и токсикоманическими веществами;
• уходы из дома, бродяжничество;
• азартные игры;
• прочие виды отклоняющегося поведения.
В.Д.Менделевич (2005) в качестве девиантного поведения выделяет следующие типы и формы:
• делинквентный тип девиантного поведения;
• аддиктивный тип девиантного поведения;
• патохарактерологичееский тип девиантного поведения;
• психопатологический тип девиантного поведения;
• тип девиантного поведения, основанный на гиперспособностях;
• агрессивное поведение;
• аутоагрессивное поведение;
• злоупотребление веществами, вызывающими состояния измененной психической деятельности;
• нарушения пищевого поведения;
• сексуальные девиации и перверсии (извращения);
• сверхценные психологические увлечения;
• сверхценные психопатологические увлечения;
• характерологические и патохарактерологические реакции и расстройства личности;
• коммуникативные девиации;
• безнравственное и аморальное поведение;
• неэстетичное поведение.
В профилактической работе в школе участвуют, являясь, тем самым, субъектами профилактической деятельности: директора и заместители директоров школ, педагоги, социальные педагоги, психологи, школьные врачи, руководители метобъединений, представители органов школьного самоуправления, родительское сообщество. Каждый учитель-предметник должен быть еще и «учителем здоровья». Таким образом, все участники образовательного процесса участвуют и взаимодействуют в пределах функциональных обязанностей в профилактической деятельности на основе определенной концептуальной модели, определяемой действующими директивными положениями и документами.
Особенностью современных правовых и законодательных документов, регламентирующих организацию профилактических программ в образовательной среде, является обобщение и реализация накопленного теоретического опыта в повседневную практику образования. Это, в частности, касается как целевой Программы развития образования на 2011-2015 гг., утвержденной Председателем Правительства Российской Федерации от 7 февраля 2011 г., а также национальной образовательной инициативы «Наша Новая Школа», утвержденной Президентом Российской Федерации 4 февраля 2010 г. Эти программы, основанные на существующих научно-методических подходах, направлены на создание здоровьесберегающей образовательной среды и на сохранение и укрепление здоровья участников образовательного процесса. В последнее время еще больше внимания уделяется именно профилактическим мероприятиям в образовательных учреждениях. Исходя из концептуальных представлений о профилактике и профилактических программах, основой профилактической деятельности в образовательных учреждениях представляется ориентирование на выявление предположительных факторов риска развития этих отклонений, а также на привлечение всего арсенала коррекционных методик для восстановления состояния здоровья школьника.
Эти позиции нашли отражение в последних законодательных и правовых актах, в том числе и области образования. Это, прежде всего, относится к Приказу Министерства образования и науки РФ от 28 декабря 2010 г. № 2106 «Об утверждении федеральных требований к образовательным учреждениям в части охраны здоровья обучающихся воспитанников». В соответствии с этим Приказом, Федеральные требования к образовательным учреждениям в части охраны здоровья обучающихся воспитанников представляют систему необходимых условий, обеспечивающих сохранение и укрепление физического и психологического здоровья. Среди важных причин психологического нездоровья отмечаются особенности отношения обучающихся к своему здоровью, существенно отличающиеся от взрослых, связанных с отсутствием у них опыта, неспособностью прогнозировать последствия своего отношения к здоровью, не восприяти-ем деятельности, связанной с укреплением здоровья и профилактикой его нарушений. Настоящие требования, наряду с другими, уделяют большое внимание именно психологическим аспектам предлагаемых позиций.
На основании этих и других положений действующих законодательных документов практически в каждом образовательном учреждении предусмотрено проектирование и реализация целевых программ «Здоровье», важный компонент которых представляет именно профилактика как социальных заболеваний, так и различных форм девиантного и делинквентного поведения. В соответствии с этими программами осуществляется целенаправленная работа по развитию физической культуры учащихся и формированию здорового образа жизни. Эта работа осуществляется по различным направлениям:
• формирование ценностного отношения учащихся к проблемам здоровья;
• осуществление мониторинга здоровья;
• реализация систем спортивных мероприятий и двигательной активности учащихся как компонента воспитательной работы;
• организация рационального питания;
• создание материально-технического обеспечения формирования здорового образа жизни и развития физической культуры учащихся.
Урочная и внеурочная деятельность дополняют друг друга и направлены на укрепление физического здоровья и психологической устойчивости детей.
Программы физкультурно-оздоровительных мероприятий реализуются через систему организации досуга учащихся. Большое внимание уделяется организации динамических пауз, как во время уроков, так и вне их. Школа является активным участником различных спортивно-оздоровительных мероприятий, в которых задействованы все участники образовательного процесса (учащиеся, родители и педагоги). В школе работают спортивные секции и кружки по интересам.
Не только физическому, но и духовному воспитанию, как одному из действенных механизмов оздоровления, уделяется значительное внимание. В большинстве школ налажена система просветительской работы по формированию у учащихся, педагогов и родителей культуры отношения к своему здоровью.
Помимо этого в школах предусмотрена профилактическая работа по другим направлениям:
• совместная работа с неблагополучными семьями с участием комиссий по делам несовершеннолетних, отделов по предупреждению правонарушений среди несовершеннолетних;
• проведение мероприятий по профилактике наркоманий, алкоголизма, табакокурения;
• проведение индивидуальных консультаций для родителей, испытывающих трудности в воспитании детей;
• совместная работа с центрами психолого-педагогического и медико-социального сопровождения по раннему выявлению психологических предиктов девиантных отклонений и их коррекции.
Наиболее эффективными стратегиями реализации профилактической работы в образовательной среде являются:
1. Просвещение на основе профилактических программ, включенных в учебный процесс, и ориентированное на формирование личностно-средовых ресурсов, эффективных стратегий поведения, что будет способствовать формированию ответственности за свою собственную жизнь, осознанный выбор здорового жизненного стиля, приобретение уверенности для противостояния негативному влиянию среды, и минимизацию поведения риска, формирование здоровой системы полоролевой и семейной идентификации личности.
2. Мотивационное консультирование, направленное на формирование мотивации, на изменение проблемного поведения в сторону здорового.
3. Семейное мотивационное консультирование, направленное на изменение проблемного поведения в семье в сторону здорового взаимодействия.
4. Обучение родителей основам воспитания по вопросам здорового образа жизни, в т.ч. сексуального воспитания детей.
5. Создание поддерживающего окружения в виде направления имеющихся ресурсов на расширение прав молодежи на консультативную помощь, программную профилактическую поддержку, медицинское обслуживание и на ликвидацию всех дискриминационных структур и процедур.
6. Охват людей, которые влияют на молодежь. Родители, члены семьи, учителя, старшие люди оказывают большое влияние на молодежь. Когда авторитетные для молодежи люди своими действиями дают пример для подражания и обеспечивают безопасное окружение, доверительные отношения и возможность для самовыражения, молодежь положительно воспринимает инициативы по формированию безопасного поведения.
7. Привлечение молодежи на руководящие роли в противодействии эпидемии нездорового поведения. Для лидерства не существует
возрастных ограничений. Молодежь – это ресурс, а не олицетворение проблем. В этой связи необходимо развитие стратегии лидерского и волонтерского движения.
8. Мобилизация образовательной системы, которая должна создать основу для всестороннего включения программ профилактики и реализации ее стратегий.
9. Преодоление гендерного неравенства путем защиты прав девушек и расширения перспектив для получения образования и заработка.
10. Недопустимость сексуальной эксплуатации и жестокого обращения к девочкам и мальчикам как в семье, так и в образовательном учреждении.
Организационными формами деятельности по профилактике в образовательном учреждении могут быть:
• фрагменты уроков и отдельные уроки в рамках таких учебных предметов, как биология, литература, обществоведение, история;
• факультативные занятия;
• консультации, организуемые для учащихся и родителей
Наиболее массовой формой профилактической работы с учащимися является включение учебных модулей в предметы общеобразовательного цикла. С этой целью необходимо вводить соответствующие изменения в учебные программы, учебники и методические пособия по названным предметам без нарушения общей логики структуры и содержания их как предметов базисного учебного плана.
Учащиеся могут получить более детальную информацию по проблеме профилактики и научиться навыкам безопасного и ответственного поведения в рамках специально организованных занятий, например, факультативных. Для проведения таких занятий необходимы учебно-методические комплекты, отвечающие требованиям, которые предъявляются к такого рода материалам, желательно, чтобы на выбор учащихся были предложены различные варианты предметов для факультативного изучения, разработанные разными авторами и авторскими коллективами.
Консультации, организуемые для учащихся и родителей, с привлечением специалистов разного профиля, позволяют оказать адресную помощь и дать наиболее востребованную детальную информацию о различных аспектах профилактики.
Вопрос о выборе методов и конкретных приемов психолого-педагогической профилактического воздействия является одним из центральных вопросов.
Важным достижением последнего времени является внедрение в школах систем мониторинга эффективности проводимых профилактических мероприятий, что отвечает современным принципам «доказательной профилактики». В частности, в этом отношении все шире внедряются методы
CВОТ- анализа и доказательной медицины.
Важное место в профилактической деятельности в образовательных учреждениях уделяется одной из актуальных проблем современного общества – профилактике употребления алкоголя, наркотиков и табакокурения. В действующих законодательных актах предусмотрены как общие аспекты, основные принципы, так и конкретные рекомендации по этой работе.
05 сентября 2011 г. заместителем Министра образования и науки Российской Федерации утверждена Концепция профилактики употребления психоактивных веществ (ПАВ) в образовательной среде. Данный очень своевременный документ представляет собой краткое изложение максимального исключения психоактивных веществ из жизни учащихся. Концепция ориентирована на утверждение качественно нового подхода к предупреждению употребления психоактивных веществ и основывается на формировании в обществе культуры и ценностей здорового и безопасного образа жизни. Концепция определяет цель профилактики в образовательной среде – развитие на постоянной основе инфраструктуры и содержания профилактической деятельности, направленной на минимизацию уровня вовлеченности в употребление ПАВ обучающихся, воспитанников образовательных учреждений.
В соответствии с современными представлениями, первичная профилактика, реализуемая в школьной среде, должна быть направлена не только на формирование отказа от употребления психоактивных веществ и других «вредных привычек», но и должна способствовать становлению адаптивной и целостной личности ребенка, способного противостоять негативным воздействиям социальной среды (табл. 2.11). Поиск оптимального профилактического подхода подходящего для системы образования привел к созданию различных моделей, как специфического, так и неспецифического профилактического воздействия.
Таблица 2.11. Пример организации профилактических программ в учебном учреждении
1. Модель моральных принципов. В основе этой модели лежит представление о том, что использование психоактивных веществ является аморальным, противоречит нормам нравственности, религиозным догмам. Чаще, программы, разработанные в рамках этого направления, принимают форму публичных выступлений, лекций, направленные на убеждение слушателей не следовать подобному поведению или прекратить таковое.
Такой подход пропагандирует здоровые моральные принципы и может оказаться эффективным, если постоянно поддерживается в рамках семейного воспитания. Особенно эффективность его повышается, если в семье придерживаются и воплощают в жизни декларируемые поведенческие и моральные нормы. В противном случае, эффект программ может оказаться краткосрочным, особенно при отсутствии позитивного подкрепления социального опыта и наличии негативных факторов окружающей среды.
2. Модель запугивания. Программы, основанные на этой модели, основываются на убеждении, что «население можно заставить не употреблять наркотики, если информационные кампании начнут подчеркивать опасность такого поведения». Суть кампаний, в рамках подобных представлений, заключается в демонстрации, описании, обсуждении негативных, устрашающих последствий потребления психоактивных веществ. Такие программы могут удержать людей от начала потребления психоактивных веществ, особенно, если в отношении источника устрашающей информации у реципиента отсутствует критика. В частности, элементы запугивания могут быть эффективными в работе с младшими школьниками.
При работе с молодежью использование подобных программ может оказаться неэффективным. Это связано с естественной тенденцией молодых людей вовлекаться в рискованное поведение. Таким образом, могут возникать противоречия между картиной, описываемой кампанией запугивания и собственным опытом аудитории относительно обсуждаемых веществ. Слушатели могут воспринимать информацию как утрированную, необоснованную или не имеющую отношения к действительности.
3. Модель фактических знаний. Информационные программы предполагают предоставление потенциальным потребителям ПАВ реальных фактов о наркотиках и последствиях их употребления. В отличие от программ запугивания, в рамках модели фактических знаний слушателям позволяют сделать выбор на основании объективной информации.
Несмотря на то, что подобные программы предполагают большую личностную включенность, активность и заинтересованность участников, эффект их проведения схож с программами, ориентированными на запугивание. Исследования показали, что предоставление информации может стимулировать любопытство к наркотическим веществам, и спровоцировать начало их употребления. Поэтому при проведении программ, разработанных на основании модели фактических знаний, необходимо соблюдать принцип запретной информации. А именно, не предоставлять информацию о привлекательных эффектах наркотиков, способах их приготовления и употребления.
В настоящее время, исследователи эффективности профилактических программ пришли к единодушному мнению, что изолированное применение информационных программ не дает желаемого результата, однако они входят как один из важнейших блоков в большинство современных программ профилактики.
4. Модель аффективного обучения. В программах аффективного обучения фокусируется внимание на коррекции некоторых личностных дефицитов, предрасполагающих к употреблению ПАВ. Модель аффективного обучения базируется на предположении, что тенденция употреблять наркотики должна уменьшиться или исчезнуть, если такие дефициты будут преодолены.
Задачами профилактической работы являются: развитие навыков распознавания и выражения эмоций; развитие рефлексии; формирование способности принимать ответственные решения; повышение самооценки; осознание значимых ценностей. Оценка эффективности данных программ показала, что после их проведения, происходит улучшение межличностных отношений в группе подростков, с которыми проводились занятия, изменяются установки в отношении ПАВ в сторону негативного отношения. Но, к сожалению, с течением времени данные изменения были утрачены.
В настоящее время содержательная часть программ аффективного обучения включается во все разработанные программы профилактики злоупотребления ПАВ.
5. Модель улучшения здоровья. Программы предполагают усиление контроля над детерминантами здоровья и, как следствие, его улучшение. Основной целью является развитие жизненных навыков и компетенции у ребенка и подростка таким образом, чтобы он мог определять и контролировать условия, определяющие состояние здоровья, а также усиливать влияния благоприятных для здоровья средовых факторов. Программы ориентируются на изменения среды, интегрируя школьную и семейную системы. Подход с позиций улучшения здоровья особенно эффективен при работе с индивидами, мотивированными и готовыми на заботу о собственном здоровье. Эффективность программ укрепления здоровья по сравнению с другими программами в наибольшей степени зависит от окружающей социальной среды. Поэтому в современных российских условиях, по мнению ряда авторов, использовать подход укрепления здоровья трудно из-за недостатка средств и невозможности изменения всей системы образования.
6. Модель альтернативной деятельности. Программы, предполагающие вовлечение в альтернативную деятельность, базируются на положении, что уменьшению распространения зависимости от ПАВ способствует значимая деятельность. Можно выделить четыре варианта программ, которые основываются на модели поведенческой альтернативы:
• предложение позитивной деятельности (например, путешествий),
которая вызывает сильные эмоции и предполагает преодоления разного рода препятствий,
• поощрения участия во всех видах позитивной активности,
• индивидуальный подбор активности в соответствии со специфическими личностными потребностями,
• создание групп поддержки молодых людей, заботящихся об активном выборе своей жизненной позиции.
Особое значение позитивной активности придается в работе с младшими школьниками, для которых ценность достижений имеет принципиальное значение для формирования социальных ролей.
7. Модель обучения жизненным навыкам. Программа жизненных навыков была создана, исходя из комплексного анализа социальных и психологических факторов, влияющих на формирование девиантного поведения. Основная задача такой профилактики – помочь ребенку противостоять этим факторам наиболее эффективным и безопасным способом.
Содержание программ формирования жизненных навыков включает в себя развитие самоуважения детей, уверенности в себе, самоконтроля и самоподдержки. Кроме того, предполагается информирование детей и подростков о негативных социальных и физиологических последствиях употребления психоактивных веществ, о потворствующих употреблению ПАВ влияниях среды (сверстников, СМИ), коррекция преувеличенных представлений о распространенности курения, употребления алкоголя и наркотиков среди сверстников.
Программы формирования жизненных навыков получили наибольшую распространение и самую высокую оценку эффективности в США, а в связи с активной деятельностью благотворительной организации «Life Skills International» (http://www.lifeskillsintl.com) , учрежденной в 1991 г. и занимающейся разработкой и распространением программ формирования здорового образа жизни во многих странах мира.
Контрольные вопросы
1. Каковы основные принципы реализации профилактических программ в учебных учреждениях?
2. Перечислите стратегии профилактической работы в учебном учреждении.
3. Что такое «субъекты» и «объекты» профилактики применительно к образовательным учреждениям?
4. Какие формы профилактической работы в учебном учреждении наиболее эффективны?
5. Расскажите о моделях профилактической деятельности в учебных заведениях и отметьте их достоинства и недостатки.
Профилактические программы, проводимые в лечебных учреждениях, можно разделить на:
• профилактические мероприятия, направленные на предотвращение распространения инфекционных заболеваний в лечебном учреждении
• профилактические мероприятия, направленные на, укрепления здоровья, предотвращение возможного развития осложнений основного заболевания пациента, обучение пациентов и т.д.
1. Профилактические мероприятия, направленные на предотвращение распространения инфекционных заболеваний в лечебном учреждении включают в себя соблюдение санитарных правил и нормативов, а так же международных санитарных правил.
В условиях лечебного учреждения имеется риск передачи инфекционного заболевания не только от пациента к пациенту, но и от пациента к медицинскому персоналу. Для снижения риска передачи инфекционного заболевания в условиях лечебного учреждения были разработаны санитарные правила. В настоящее время на территории РФ действуют санитарные правила №2.1.3.2630-10 от 18.05.2010, которые были введены в замен санитарных правил №2.1.3.1375-03. В старом документе санитарные мероприятия описаны комплексно для всех отделений лечебного учреждения. В новом документе учтены особенности организации санитарно-эпидемиологического режима некоторых отделений лечебного учреждения, например хирургического стационара, операционного блока, стоматологического отделения и т.д.
Первая глава санитарных правил посвящена общим положениям и требованиям, предъявляемым к медицинским учреждениям. В ней описаны вопросы размещения здания, помещения и территории лечебно-профилактических организаций. В первой главе освящены вопросы санитарно-эпидемиологических особенностей организации подразделений различного профиля. Описаны правила обработки рук медицинского персонала и кожных покровов пациентов, правила личной гигиены пациентов, организации питания пациентов и условиям труда медицинского персонала.
Вторая глава санитарных правил описывает вопросы обеспечения предстерилизационной очистки, дезинфекции и стерилизации изделий медицинского назначения в лечебных учреждениях.
Далее, в санитарных правилах описаны вопросы профилактики внутрибольничных инфекций и эпидемиологического надзора. В третьей главе описаны особенности организации санитарно-эпидемиологического режима в стационарах (отделениях) хирургического профиля, операционных блоках и перевязочных, отделениях реанимации и интенсивной терапии.
Четвертая глава санитарных правил посвящена вопросам профилактики внутрибольничных инфекций, организации противоэпидемиологического режима, проведения дезинфекционных и стерилизационных мероприятий в акушерских стационарах и отделениях освящены.
Далее в документе описаны вопросы организации инфекционного контроля в стоматологическом лечебном учреждении. Во время стоматологического приема возможно попадание крови, слюны, гноя пациента на кожные покровы и слизистые оболочки врача и медицинской сестры. Следовательно, высока степень риска передачи инфекционного заболевания, передающегося с кровью и другими биологическими жидкостями, от пациента к медицинскому персоналу. Так же в случае некачественной обработки рук медицинского инструментария возможна передача инфекционного заболевания от пациента к пациенту.
Заключительная глава санитарных правил посвящена санитарно-эпидемиологическим требованиям к устройству, оборудованию и эксплуатации фельдшерско-акушерских пунктов, амбулаторий.
Таким образом, в новых санитарных правилах более полно описаны мероприятия по снижению риска передачи инфекционного заболевания с учетом специфики работы того или иного отделения лечебного учреждения.
Следует отметить, что важное значение в профилактике передачи инфекционного заболевания имеет значение рациональное планирование помещений медицинского учреждения до начала его строительства (ремонта, реконструкции), а также тип закупаемого оборудования. Важно, чтобы оборудование было сертифицировано и имело как гарантийное, так и послегарантийное техническое обслуживание. Некоторые виды медицинского оборудования (например, бор-машины, фиброскопы, наркозно-дыхательные аппараты) могут стать источником распространения внутрибольничной инфекции при отсутствии надлежащего обслуживания.
В настоящее время разработана Национальная концепция профилактики инфекций, связанных с оказанием медицинской помощи, которая была утверждена 06 ноября 2011 г. Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека. Она предусматривает:
• совершенствование нормативного и правого механизма профилактики;
• совершенствование государственного надзора и контроля;
• совершенствование лабораторной диагностики возбудителей инфекции,
• создание целевых комплексных программ профилактики;
• совершенствование штатной структуры и кадрового обеспече ния эпидемиологической деятельности;
• совершенствование методов обучения медицинского персонала профилактике инфекций, связанных с оказанием медицинской помощи;
• повышение эффективности противоэпидемических и профилактических мероприятий;
• повышение эффективности дезинфекционных и стерилизационных мероприятий;
• развитие научных исследований в области эпидемиологии инфекций, связанных с оказанием медицинской помощи.
Существует ряд международных документов, регламентирующих санитарные правила, одним из которых являются международные универсальные правила инфекционной безопасности. Данный документ был разработан, специально для медицинских учреждений, а целью его применения является предотвращение распространения инфекционных заболеваний в условиях лечебного учреждения.
Так же, существуют международные медико-санитарные правила, принятые Всемирной ассамблеей здравоохранения. Первые медико-санитарные правила были приняты в 1951 г. На Четвертой сессии ассамблеи здравоохранения, которые впоследствии претерпели ряд изменений в 1969, 1973 и 1981 гг. Однако все эти издания охватывали лишь 6 «карантинных болезней». В связи с увеличением международной торговли и количества международных переездов возникает большая степень риска передачи инфекционных заболеваний. Таким образом, целью переиздания новых медико-санитарных правил стало «в предотвращении международного распространения болезней, предохранении от них, борьбе с ними и принятии ответных мер на уровне общественного здравоохранения, которые соизмеримы с рисками для здоровья населения и ограничены ими и которые не создают излишних препятствий для международных перевозок и торговли» (ВОЗ, 2005).
2. Организация профилактических мероприятий, направленных на, укрепления здоровья, предотвращение возможного развития осложнений основного заболевания пациента, обучение пациентов.
Профилактические мероприятия в лечебных учреждениях являются дополнительными к тем лечебным услугам, что оказывает данное учреждение. Однако в не которых учреждениях (например, центры здоровья), профилактические мероприятия могут являться основным видом деятельности.
В центрах здоровья пациент может пройти обследование у врача офтальмолога, стоматолога-гигиениста, сделать ряд лабораторных исследований. После завершения обследования каждому обратившемуся составляется индивидуальная профилактическая программа, направленная на укрепление здоровья и профилактику заболеваний, а так же на минимизацию факторов риска здоровья. Диспансерное обследование можно пойти в центрах здоровья.
В центрах здоровья проводятся школы здоровья, занятия в которых направлены на укрепления здоровья, например по отказу от курения, повышению физической активности или по профилактике диабета.
Школа здоровья (Школа для пациентов) — организационная форма профилактического группового консультирования (гигиенического обучения и воспитания; МКБ-10: класс XXI, шифр Z70–76), медицинская профилактическая услуга, оказываемая населению и включённая в отраслевой классификатор «Сложные и комплексные медицинские услуги» (ОК СКМУ).
Занятия в школах пациента направлены на повышение мотивации больного к соблюдению врачебных рекомендации. Пациентам на занятиях помогают приобрести навыки необходимые для управления своим здоровьем при наличии хронического заболевания, а так же оказанию первой помощи в случае обострения заболевания. Так же пациентов обучают уходу за собой, навыкам здорового образа жизни, эффективным лечебным мероприятиям, что в конечном итоге приводит к улучшению качества жизни.
Занятия в школе пациента проводятся с целью:
• информирования пациента о состоянии его здоровья;
• мотивирования пациента к выполнению врачебных манипуляций, а так же изменение поведения и отношения к своему здоровью.
Таким образом, в результате посещения занятий в школе здоровья между врачом и пациентом должны сложиться «партнерские» отношения, которые способствуют улучшению качества и продолжительности жизни пациента
Более подробно описана деятельность школ здоровья в Приказе Министерства Здравоохранения Российской Федерации от 16 июля 2001г. № 269 «О введении в действие отраслевого стандарта "Сложные и комплексные медицинские услуги"».
Школы пациента могут быть организованны и на базе районных поликлиник, больниц, женских консультаций, и т.д. В настоящее время, Методическим письмом Минздрава России (от 02.08.2002), утверждена школа здоровья для пациентов с артериальной гипертензией. Данное письмо содержит методические материалы для пациента (дневник, брошюры, листы- вкладыши и т.д.) и врача. Занятия в школе пациента проводят врачи, средний медицинский персонал с высшим медицинским образованием, или фельдшеры, имеющий соответствующий сертификат. В настоящее время существует большое число школ пациента (табл. 2.12).
Таблица 2.12.Приоритетные тематики занятий в школе пациента
Помимо этого планируется создание методических пособий для проведения занятий с пациентами, имеющими следующий диагноз: ишемическая болезнь сердца: стенокардия напряжения; ишемическая болезнь сердца: жизнь после инфаркта; жизнь после острого нарушения мозгового кровообращения; жизнь после операций на сердце и магистральных сосудах; аллергические заболевания (аллергошколы); глаукома.
Занятия в школах проходят в 4 этапа:
1. Планирование. На данном этапе происходит постановка целей и задач, обоснование и обеспечение методов и средств достижения целей;
2. Этап выполнения включает обучение и выполнение конкретной задачи;
3. На этапе контроля происходит проверка результата с точки зрения выявления их соответствия ожидаемым результатам. Для оценки результатов лечения в школе здоровья пациентов обучают ведению дневника самоконтроля, в котором пациент отмечает изменения своего состояния. Делает отметки о выполнении врачебных рекомендаций.
4. Этап воздействия, на котором происходит реализация и внесение корректирующих действий в случае, когда реальный результат не соответствует ожидаемым.
Для проведения занятий школе пациента, медицинскому работнику необходимо иметь соответствующие информационно-методические материалы в виде плакатов, таблиц, схем, а так же наглядные пособия: презентации, обучающие книги, периодические издания и методические пособия. Методические пособия по проведению занятий в школе здоровья должны иметь вводную часть, в которой описан психолого-педагогический аспект обучения пациентов, а так же описание методики проведения занятий, программу обучения, научные сведения по проблеме в объёме, необходимом для пациента.
Отличительной чертой методических материалов для школ пациента является их информативность. Методические рекомендации для пациентов должны иметь сведения о:
• заболевании, его осложнениях, первых признаках обострения заболевания;
• способах оказания доврачебной помощи, навыках самоконтроля своего состояния;
• нормативных лабораторных показателей, лекарственных средствах используемых приданном заболевании;
• способах и мерах первичной профилактики заболевания.
Помимо этого, в школе пациента во время занятий обучают ведению индивидуального дневника самонаблюдения, правильному заполнению рабочих тетрадей. Эти материалы, заполненные самим пациентом, помогаю участковому врачу-терапевту оценить результативность проводимого лечения, а так же, в случае необходимости, скорректировать лечение, проводимое в реабилитационном периоде.
Так же в самих лечебных учреждениях может быть реализовано большое количество программ укрепления здоровья. Проводимые в лечебных учреждениях мероприятия должны способствовать улучшению состояния здоровья пациентов путем улучшения их физического, психического или социального благополучия. Обычно они включают в себя:
• медико-санитарное просвещение;
• профилактика развития или прогрессирования отдельных нозологических форм;
• реабилитация пациентов с хроническими заболеваниями.
Медико-санитарное просвещение в лечебном учреждении заключается в проведении санитарно-просветительных мероприятий, которые включают гигиеническое воспитание различных групп населения, связанных с деятельностью учреждения.
Интересно привести пример Дальнего Востока, где имеется эффективный опыт реализации школы будущей матери в аптеке. Причем изначально данная школа планировалась как школа мам, но в дальнейшем к ней стали активно подключаться папы. Эффективность обучения во многом связана с возможностью купить все для будущего малыша в этой же аптеке.
На первом этапе медико-санитарного просвещения в кабинетах ЛПУ должны находиться брошюры или информационные листы-вкладыши (памятки). Данные информационные материалы должны распространятся врачами ЛПУ при обращении населения за помощью. Брошюры и информационные листы содержат информацию о здоровом образе жизни, факторах риска, информацию о наиболее распространенных хронических заболеваниях. Информационные материалы, распространяемые через кабинеты профилактики ЛПУ, посвящены вопросам профилактики, а так же содержат информацию о факторах риска хронических заболеваний. Информационно-методические материалы должны соответствовать следующим требованиям:
1. В создании данного рода литературы должны участвовать практикующие высококвалифицированные специалисты в данной области. Также необходимо учитывать мнение отечественных и зарубежных специалистов в данной области, использовать базы данных (например: «Кокрановская библиотека», Medline) и государственные реестры лекарственных средств.
2. Клинические рекомендации должны содержать доказательные сведения по данному заболеванию.
3. Информация в брошюрах не должна содержаться отражать мнение производителей лекарственных препаратов, медицинской техники и средств медицинского назначения.
4. В случае указания в брошюре лекарственных средств, их эффективность должна быть доказана независимыми клиническими исследованиями.
Помимо этого, информация должна быть написана четка и ясно, не допускать двусмысленного прочтения. Текст дожжен отражать наиболее часто задаваемые вопросы, а так же ошибки к которым может привести самолечения и их последствия. Распространение информационных брошюр происходит в следующих отделениях ЛПУ:
• центры медицинской профилактики,
• амбулаторно-поликлинические ЛПУ,
• женские консультации,
• дневные стационары,
• стационары больниц,
• профильные диспансеры,
• санатории-профилактории,
• курорты,
• санатории,
• оздоровительные центры.
Располагать стенды с брошюрами необходимо не только в кабинетах ЛПУ, но и холлах для ожидания. Согласно действующим стандартам, обновление подобной информации должно происходить 1 раз в 2 года, в связи с полученной, по результатам завершившихся исследований информацией.
Следует отметить, что печатные материалы подобного рода можно разделить на 2 группы:
• брошюры,
• информационные листы-вкладыши.
Брошюры дают представление о здоровом образе жизни, факторах риска и борьбе с ними. В зависимости от целевой аудитории, брошюры могут быть ориентированы на пациентов различного возраста, беременных женщин, пациентов имеющих различные профессиональные факторы риска, а так же брошюры для женщин, освящающих вопросы женского здоровья.
Информационные листы-вкладыши (памятки) выдаются индивидуально врачом каждому пациенту, с учетом течения заболевания, назначенной лекарственной терапии, оказании первой доврачебной помощи в случае рецидива заболевания.
Медико-санитарное просвещение может быть проведено в поликлинике, стационаре и на обслуживаемом врачом участке. В настоящее время выделяют два основных аспекта санитарно-просветительной работы амбулаторно-поликлинического учреждения (Лисицын Ю.П., 1987):
• санитарное просвещение по привлечению населения на медицинские профилактические осмотры. Для привлечения населения на медицинские профилактические осмотры используется наглядные пособия, экспонируемыми по месту жительства населения и непосредственно в самой поликлинике. Целью данного этапа медико-социального просвещения является выработка у населения адекватного отношения к профилактическим мероприятиям и готовность активно в них участвовать,
• санитарное просвещение пациентов диспансерных отделений в условиях динамического наблюдения за ними.
Медико-санитарное просвещение в стационаре осуществляется с целью повышения эффективности лечебных мероприятий, привития пациенту необходимых гигиенических навыков во время нахождения его в стационаре. Медико-санитарное просвещение осуществляется на всех этапах пребывания в стационаре и включает в себя вопросы самостоятельного оказания доврачебной при обострении хронического заболевания.
Особое место среди профилактических программ лечебных учреждений занимают программы по профилактики хронических неинфекционных заболеваний. Данная группа заболеваний хорошо подается профилактике, что приводит к уменьшению частоты и тяжести обострений. Примером проведения профилактических программ в стационарах могут явиться школы пациента, которые описаны ранее.
Существенные помехи для разработки программ профилактики хронических неинфекционных заболеваний создают неверные представления о них. Например: хронические заболевания не являются болезнями достатка, так как низкая социальная обеспеченность приводит к кумуляции факторов риска, уменьшению доступности медицинской помощи и увеличение уязвимости хроническими не инфекционными заболеваниями; хронические заболевания не являются результатом только личного поведения; профилактика хронических заболеваний является эффективной для лиц имеющих факторы риска.
Для реализации профилактических программ лечебное учреждение, согласно рекомендациям ВОЗ, имеет пять стандартов, регламентирующих проведение мероприятий по укреплению здоровья в лечебных уч-реждениях:
1. Лечебное учреждение должно иметь документ, определяющий политику проведения программ укрепления здоровья данным учреждением. Данные программы должны использоваться при оценке качества услуг, предоставляемых учреждением.
2. Медицинские учреждения обязаны обеспечить оценку потребностей пациентов в области укрепления здоровья, профилактики болезней и реабилитации.
3. Медицинское учреждение обязано обеспечить пациентов информацией по значимым фактам, касающихся его состояния здоровья. Деятельность по укреплению здоровья должна охватывать все этапы пребывания пациента в стационаре.
4. Руководство лечебного учреждения несет ответственность за создание здоровых условий труда.
5. Лечебное учреждение должно обеспечить непрерывность, преемственность деятельности по укреплению здоровья, а также межсекторальный подход к сотрудничеству в данной сфере.
Рассмотрим приведенные стандарты подробнее.
1. Реализация политики укрепления здоровья в лечебных учреждениях. Любое лечебное учреждение должно иметь документ, определяющий политику проведения программ укрепления здоровья данным учреждением. Данные программы должны использоваться при оценке качества услуг, предоставляемых учреждением. Она направлена на улучшение результатов лечения с точки зрения здоровья. Политика ориентирована на пациентов, их родственников и медицинский персонал.
Целью данного стандарта является определение рамок, в которых будут осуществляться различные виды деятельности лечебного учреждения по укреплению здоровья как одной из составляющих частей системы управления качеством.
Медицинское учреждение распределяет ответственность за процесс осуществления, оценки хода выполнения и регулярного рассмотрения проводимых мероприятий по укреплению здоровья. Организация распределяет ресурсы для проведения соответствующих мероприятий.
Персонал лечебного учреждения должен быть осведомлен о существующей политике укрепления здоровья. Материалы по укреплению здоровья должны быть включены в инструктаж новых работников.
Медицинское учреждение создает систему мониторинга мероприятий по укреплению здоровья. Организация создает условия, чтобы персонал мог осуществлять программы укрепления здоровья. Администрация выделяет необходимую для реализации программ инфраструктуру.
2. Оценка потребностей пациентов. Медицинские учреждения обязаны обеспечить оценку потребностей пациентов в области укрепления здоровья, профилактики болезней и реабилитации. Для решения данной проблемы должны активно привлекаться пациенты.
Целью данного стандарта является оказание всяческой поддержки в процессе лечения пациентам, а также способствование улучшение здоровья и повышению благополучию пациентов.
Медицинское учреждение должно создать такие механизмы, которые позволяют оценивать потребности всех пациентов в области укрепления здоровья. Оценка потребностей пациентов в области укрепления здоровья оценивается при их первом обращении в медицинское учреждение. Полученная информация держится под контролем и корректируется по мере изменения текущей ситуации.
Оценка медицинским персоналом потребностей пациентов позволяет не только лучше понять социальные и культурные особенности отдельных индивидуумов, но и должным образом их учитывать при оказании лечебно-профилактической помощи.
Для выявления потребностей пациентов используется также информация, предоставляемая другими медицинскими службами.
3. Информирование пациентов и мероприятия. Медицинское учреждение обязано обеспечить пациентов информацией по значимым фактам, касающихся его состояния здоровья. Деятельность по укреплению здоровья должна охватывать все этапы пребывания пациента в стационаре.
Целью данного стандарта является обеспечение информированности пациентов относительно запланированных видов деятельности. Это дает возможность пациенту активно участвовать в проводимых лечебных мероприятиях на правах партнера.
Медицинский персонал осуществляет информирование пациентов о факторах, влияющих на здоровье. С пациентами согласовывается план мероприятий по укреплению здоровья.
Пациентам предоставляется надлежащая информация в четкой и понятной форме об их фактическом состоянии, лечении, уходе и факторах, влияющих на состояние здоровья.
Медицинское учреждение обеспечивает документирование и оценку информации, представляемой пациентам, а также мероприятий по укреплению здоровья. Все пациенты, их родственники и посетители лечебных учреждений должны иметь доступ к информации о факторах, влияющих на здоровье.
4. Содействие созданию здорового места работы. Руководство лечебного учреждения несет ответственность за создание здоровых условий труда. Руководство лечебного учреждения проводит мероприятия по охране и укреплению здоровья медицинского персонала.
Все работники медицинского учреждения обучаются навыкам в области укрепления здоровья. Администрация несет ответственность за укрепление службы охраны труда. В учреждении формируются условия для регулярного информирования персонала по вопросам здоровья.
| Компонент/ процентное содержание компонента в проф. программе | Содержание | Соответствующая профилактическая модель |
| Формирование нормативных убеждений -5% | Коррекция мифов, ложных стереотипов, формирование адаптивных убеждений, направленных на сохранение собственного здоровья |
Модель фактических знаний Модель социального воздействия |
| Развитие социальных навыков -40% | Коммуникативных, ассертивных навыков, развитие эмпатических способностей | Модель жизненных навыков |
| Развитие личностных навыков- 40% | Принятие решений, преодоления стрессовых ситуаций, формирования цели и этапов их достижения; творческого и критического мышления | Модель жизненных навыков Модель социального воздействия |
| Знания -10% | Информирование о действии и последствиях употребления ПАВ | Модель фактических знаний Модель запугивания |
| Аффективное обучение - 5% | Преодоление личностных дефицитов; формирование адекватной самооценки, самовосприяти | Модель аффективного обучения |
1. Модель моральных принципов. В основе этой модели лежит представление о том, что использование психоактивных веществ является аморальным, противоречит нормам нравственности, религиозным догмам. Чаще, программы, разработанные в рамках этого направления, принимают форму публичных выступлений, лекций, направленные на убеждение слушателей не следовать подобному поведению или прекратить таковое.
Такой подход пропагандирует здоровые моральные принципы и может оказаться эффективным, если постоянно поддерживается в рамках семейного воспитания. Особенно эффективность его повышается, если в семье придерживаются и воплощают в жизни декларируемые поведенческие и моральные нормы. В противном случае, эффект программ может оказаться краткосрочным, особенно при отсутствии позитивного подкрепления социального опыта и наличии негативных факторов окружающей среды.
2. Модель запугивания. Программы, основанные на этой модели, основываются на убеждении, что «население можно заставить не употреблять наркотики, если информационные кампании начнут подчеркивать опасность такого поведения». Суть кампаний, в рамках подобных представлений, заключается в демонстрации, описании, обсуждении негативных, устрашающих последствий потребления психоактивных веществ. Такие программы могут удержать людей от начала потребления психоактивных веществ, особенно, если в отношении источника устрашающей информации у реципиента отсутствует критика. В частности, элементы запугивания могут быть эффективными в работе с младшими школьниками.
При работе с молодежью использование подобных программ может оказаться неэффективным. Это связано с естественной тенденцией молодых людей вовлекаться в рискованное поведение. Таким образом, могут возникать противоречия между картиной, описываемой кампанией запугивания и собственным опытом аудитории относительно обсуждаемых веществ. Слушатели могут воспринимать информацию как утрированную, необоснованную или не имеющую отношения к действительности.
3. Модель фактических знаний. Информационные программы предполагают предоставление потенциальным потребителям ПАВ реальных фактов о наркотиках и последствиях их употребления. В отличие от программ запугивания, в рамках модели фактических знаний слушателям позволяют сделать выбор на основании объективной информации.
Несмотря на то, что подобные программы предполагают большую личностную включенность, активность и заинтересованность участников, эффект их проведения схож с программами, ориентированными на запугивание. Исследования показали, что предоставление информации может стимулировать любопытство к наркотическим веществам, и спровоцировать начало их употребления. Поэтому при проведении программ, разработанных на основании модели фактических знаний, необходимо соблюдать принцип запретной информации. А именно, не предоставлять информацию о привлекательных эффектах наркотиков, способах их приготовления и употребления.
В настоящее время, исследователи эффективности профилактических программ пришли к единодушному мнению, что изолированное применение информационных программ не дает желаемого результата, однако они входят как один из важнейших блоков в большинство современных программ профилактики.
4. Модель аффективного обучения. В программах аффективного обучения фокусируется внимание на коррекции некоторых личностных дефицитов, предрасполагающих к употреблению ПАВ. Модель аффективного обучения базируется на предположении, что тенденция употреблять наркотики должна уменьшиться или исчезнуть, если такие дефициты будут преодолены.
Задачами профилактической работы являются: развитие навыков распознавания и выражения эмоций; развитие рефлексии; формирование способности принимать ответственные решения; повышение самооценки; осознание значимых ценностей. Оценка эффективности данных программ показала, что после их проведения, происходит улучшение межличностных отношений в группе подростков, с которыми проводились занятия, изменяются установки в отношении ПАВ в сторону негативного отношения. Но, к сожалению, с течением времени данные изменения были утрачены.
В настоящее время содержательная часть программ аффективного обучения включается во все разработанные программы профилактики злоупотребления ПАВ.
5. Модель улучшения здоровья. Программы предполагают усиление контроля над детерминантами здоровья и, как следствие, его улучшение. Основной целью является развитие жизненных навыков и компетенции у ребенка и подростка таким образом, чтобы он мог определять и контролировать условия, определяющие состояние здоровья, а также усиливать влияния благоприятных для здоровья средовых факторов. Программы ориентируются на изменения среды, интегрируя школьную и семейную системы. Подход с позиций улучшения здоровья особенно эффективен при работе с индивидами, мотивированными и готовыми на заботу о собственном здоровье. Эффективность программ укрепления здоровья по сравнению с другими программами в наибольшей степени зависит от окружающей социальной среды. Поэтому в современных российских условиях, по мнению ряда авторов, использовать подход укрепления здоровья трудно из-за недостатка средств и невозможности изменения всей системы образования.
6. Модель альтернативной деятельности. Программы, предполагающие вовлечение в альтернативную деятельность, базируются на положении, что уменьшению распространения зависимости от ПАВ способствует значимая деятельность. Можно выделить четыре варианта программ, которые основываются на модели поведенческой альтернативы:
• предложение позитивной деятельности (например, путешествий),
которая вызывает сильные эмоции и предполагает преодоления разного рода препятствий,
• поощрения участия во всех видах позитивной активности,
• индивидуальный подбор активности в соответствии со специфическими личностными потребностями,
• создание групп поддержки молодых людей, заботящихся об активном выборе своей жизненной позиции.
Особое значение позитивной активности придается в работе с младшими школьниками, для которых ценность достижений имеет принципиальное значение для формирования социальных ролей.
7. Модель обучения жизненным навыкам. Программа жизненных навыков была создана, исходя из комплексного анализа социальных и психологических факторов, влияющих на формирование девиантного поведения. Основная задача такой профилактики – помочь ребенку противостоять этим факторам наиболее эффективным и безопасным способом.
Содержание программ формирования жизненных навыков включает в себя развитие самоуважения детей, уверенности в себе, самоконтроля и самоподдержки. Кроме того, предполагается информирование детей и подростков о негативных социальных и физиологических последствиях употребления психоактивных веществ, о потворствующих употреблению ПАВ влияниях среды (сверстников, СМИ), коррекция преувеличенных представлений о распространенности курения, употребления алкоголя и наркотиков среди сверстников.
Программы формирования жизненных навыков получили наибольшую распространение и самую высокую оценку эффективности в США, а в связи с активной деятельностью благотворительной организации «Life Skills International» (http://www.lifeskillsintl.com) , учрежденной в 1991 г. и занимающейся разработкой и распространением программ формирования здорового образа жизни во многих странах мира.
Контрольные вопросы
1. Каковы основные принципы реализации профилактических программ в учебных учреждениях?
2. Перечислите стратегии профилактической работы в учебном учреждении.
3. Что такое «субъекты» и «объекты» профилактики применительно к образовательным учреждениям?
4. Какие формы профилактической работы в учебном учреждении наиболее эффективны?
5. Расскажите о моделях профилактической деятельности в учебных заведениях и отметьте их достоинства и недостатки.
2.5. Организация профилактических мероприятий в лечебно-профилактических учреждениях (Будняк М.А.)
Профилактические программы, проводимые в лечебных учреждениях, можно разделить на:
• профилактические мероприятия, направленные на предотвращение распространения инфекционных заболеваний в лечебном учреждении
• профилактические мероприятия, направленные на, укрепления здоровья, предотвращение возможного развития осложнений основного заболевания пациента, обучение пациентов и т.д.
1. Профилактические мероприятия, направленные на предотвращение распространения инфекционных заболеваний в лечебном учреждении включают в себя соблюдение санитарных правил и нормативов, а так же международных санитарных правил.
В условиях лечебного учреждения имеется риск передачи инфекционного заболевания не только от пациента к пациенту, но и от пациента к медицинскому персоналу. Для снижения риска передачи инфекционного заболевания в условиях лечебного учреждения были разработаны санитарные правила. В настоящее время на территории РФ действуют санитарные правила №2.1.3.2630-10 от 18.05.2010, которые были введены в замен санитарных правил №2.1.3.1375-03. В старом документе санитарные мероприятия описаны комплексно для всех отделений лечебного учреждения. В новом документе учтены особенности организации санитарно-эпидемиологического режима некоторых отделений лечебного учреждения, например хирургического стационара, операционного блока, стоматологического отделения и т.д.
Первая глава санитарных правил посвящена общим положениям и требованиям, предъявляемым к медицинским учреждениям. В ней описаны вопросы размещения здания, помещения и территории лечебно-профилактических организаций. В первой главе освящены вопросы санитарно-эпидемиологических особенностей организации подразделений различного профиля. Описаны правила обработки рук медицинского персонала и кожных покровов пациентов, правила личной гигиены пациентов, организации питания пациентов и условиям труда медицинского персонала.
Вторая глава санитарных правил описывает вопросы обеспечения предстерилизационной очистки, дезинфекции и стерилизации изделий медицинского назначения в лечебных учреждениях.
Далее, в санитарных правилах описаны вопросы профилактики внутрибольничных инфекций и эпидемиологического надзора. В третьей главе описаны особенности организации санитарно-эпидемиологического режима в стационарах (отделениях) хирургического профиля, операционных блоках и перевязочных, отделениях реанимации и интенсивной терапии.
Четвертая глава санитарных правил посвящена вопросам профилактики внутрибольничных инфекций, организации противоэпидемиологического режима, проведения дезинфекционных и стерилизационных мероприятий в акушерских стационарах и отделениях освящены.
Далее в документе описаны вопросы организации инфекционного контроля в стоматологическом лечебном учреждении. Во время стоматологического приема возможно попадание крови, слюны, гноя пациента на кожные покровы и слизистые оболочки врача и медицинской сестры. Следовательно, высока степень риска передачи инфекционного заболевания, передающегося с кровью и другими биологическими жидкостями, от пациента к медицинскому персоналу. Так же в случае некачественной обработки рук медицинского инструментария возможна передача инфекционного заболевания от пациента к пациенту.
Заключительная глава санитарных правил посвящена санитарно-эпидемиологическим требованиям к устройству, оборудованию и эксплуатации фельдшерско-акушерских пунктов, амбулаторий.
Таким образом, в новых санитарных правилах более полно описаны мероприятия по снижению риска передачи инфекционного заболевания с учетом специфики работы того или иного отделения лечебного учреждения.
Следует отметить, что важное значение в профилактике передачи инфекционного заболевания имеет значение рациональное планирование помещений медицинского учреждения до начала его строительства (ремонта, реконструкции), а также тип закупаемого оборудования. Важно, чтобы оборудование было сертифицировано и имело как гарантийное, так и послегарантийное техническое обслуживание. Некоторые виды медицинского оборудования (например, бор-машины, фиброскопы, наркозно-дыхательные аппараты) могут стать источником распространения внутрибольничной инфекции при отсутствии надлежащего обслуживания.
В настоящее время разработана Национальная концепция профилактики инфекций, связанных с оказанием медицинской помощи, которая была утверждена 06 ноября 2011 г. Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека. Она предусматривает:
• совершенствование нормативного и правого механизма профилактики;
• совершенствование государственного надзора и контроля;
• совершенствование лабораторной диагностики возбудителей инфекции,
• создание целевых комплексных программ профилактики;
• совершенствование штатной структуры и кадрового обеспече ния эпидемиологической деятельности;
• совершенствование методов обучения медицинского персонала профилактике инфекций, связанных с оказанием медицинской помощи;
• повышение эффективности противоэпидемических и профилактических мероприятий;
• повышение эффективности дезинфекционных и стерилизационных мероприятий;
• развитие научных исследований в области эпидемиологии инфекций, связанных с оказанием медицинской помощи.
Существует ряд международных документов, регламентирующих санитарные правила, одним из которых являются международные универсальные правила инфекционной безопасности. Данный документ был разработан, специально для медицинских учреждений, а целью его применения является предотвращение распространения инфекционных заболеваний в условиях лечебного учреждения.
Так же, существуют международные медико-санитарные правила, принятые Всемирной ассамблеей здравоохранения. Первые медико-санитарные правила были приняты в 1951 г. На Четвертой сессии ассамблеи здравоохранения, которые впоследствии претерпели ряд изменений в 1969, 1973 и 1981 гг. Однако все эти издания охватывали лишь 6 «карантинных болезней». В связи с увеличением международной торговли и количества международных переездов возникает большая степень риска передачи инфекционных заболеваний. Таким образом, целью переиздания новых медико-санитарных правил стало «в предотвращении международного распространения болезней, предохранении от них, борьбе с ними и принятии ответных мер на уровне общественного здравоохранения, которые соизмеримы с рисками для здоровья населения и ограничены ими и которые не создают излишних препятствий для международных перевозок и торговли» (ВОЗ, 2005).
2. Организация профилактических мероприятий, направленных на, укрепления здоровья, предотвращение возможного развития осложнений основного заболевания пациента, обучение пациентов.
Профилактические мероприятия в лечебных учреждениях являются дополнительными к тем лечебным услугам, что оказывает данное учреждение. Однако в не которых учреждениях (например, центры здоровья), профилактические мероприятия могут являться основным видом деятельности.
В центрах здоровья пациент может пройти обследование у врача офтальмолога, стоматолога-гигиениста, сделать ряд лабораторных исследований. После завершения обследования каждому обратившемуся составляется индивидуальная профилактическая программа, направленная на укрепление здоровья и профилактику заболеваний, а так же на минимизацию факторов риска здоровья. Диспансерное обследование можно пойти в центрах здоровья.
В центрах здоровья проводятся школы здоровья, занятия в которых направлены на укрепления здоровья, например по отказу от курения, повышению физической активности или по профилактике диабета.
Школа здоровья (Школа для пациентов) — организационная форма профилактического группового консультирования (гигиенического обучения и воспитания; МКБ-10: класс XXI, шифр Z70–76), медицинская профилактическая услуга, оказываемая населению и включённая в отраслевой классификатор «Сложные и комплексные медицинские услуги» (ОК СКМУ).
Занятия в школах пациента направлены на повышение мотивации больного к соблюдению врачебных рекомендации. Пациентам на занятиях помогают приобрести навыки необходимые для управления своим здоровьем при наличии хронического заболевания, а так же оказанию первой помощи в случае обострения заболевания. Так же пациентов обучают уходу за собой, навыкам здорового образа жизни, эффективным лечебным мероприятиям, что в конечном итоге приводит к улучшению качества жизни.
Занятия в школе пациента проводятся с целью:
• информирования пациента о состоянии его здоровья;
• мотивирования пациента к выполнению врачебных манипуляций, а так же изменение поведения и отношения к своему здоровью.
Таким образом, в результате посещения занятий в школе здоровья между врачом и пациентом должны сложиться «партнерские» отношения, которые способствуют улучшению качества и продолжительности жизни пациента
Более подробно описана деятельность школ здоровья в Приказе Министерства Здравоохранения Российской Федерации от 16 июля 2001г. № 269 «О введении в действие отраслевого стандарта "Сложные и комплексные медицинские услуги"».
Школы пациента могут быть организованны и на базе районных поликлиник, больниц, женских консультаций, и т.д. В настоящее время, Методическим письмом Минздрава России (от 02.08.2002), утверждена школа здоровья для пациентов с артериальной гипертензией. Данное письмо содержит методические материалы для пациента (дневник, брошюры, листы- вкладыши и т.д.) и врача. Занятия в школе пациента проводят врачи, средний медицинский персонал с высшим медицинским образованием, или фельдшеры, имеющий соответствующий сертификат. В настоящее время существует большое число школ пациента (табл. 2.12).
Таблица 2.12.Приоритетные тематики занятий в школе пациента
| Школа | Шифр |
| для беременных | 04.001.03 |
| для больных сахарным диабетом | 04.012.01 |
| для больных с артериальной гипертензией | 04.015.01 |
| для больных с сердечной недостаточностью | 04.015.02 |
| для больных, находящихся на хроническом гемодиализе (хроническая почечная недостаточность) | 04.025.01 |
| для больных с бронхиальной астмой | 04.037.03 |
| для больных с заболеваниями суставов и позвоночника | 04.040.01 |
Помимо этого планируется создание методических пособий для проведения занятий с пациентами, имеющими следующий диагноз: ишемическая болезнь сердца: стенокардия напряжения; ишемическая болезнь сердца: жизнь после инфаркта; жизнь после острого нарушения мозгового кровообращения; жизнь после операций на сердце и магистральных сосудах; аллергические заболевания (аллергошколы); глаукома.
Занятия в школах проходят в 4 этапа:
1. Планирование. На данном этапе происходит постановка целей и задач, обоснование и обеспечение методов и средств достижения целей;
2. Этап выполнения включает обучение и выполнение конкретной задачи;
3. На этапе контроля происходит проверка результата с точки зрения выявления их соответствия ожидаемым результатам. Для оценки результатов лечения в школе здоровья пациентов обучают ведению дневника самоконтроля, в котором пациент отмечает изменения своего состояния. Делает отметки о выполнении врачебных рекомендаций.
4. Этап воздействия, на котором происходит реализация и внесение корректирующих действий в случае, когда реальный результат не соответствует ожидаемым.
Для проведения занятий школе пациента, медицинскому работнику необходимо иметь соответствующие информационно-методические материалы в виде плакатов, таблиц, схем, а так же наглядные пособия: презентации, обучающие книги, периодические издания и методические пособия. Методические пособия по проведению занятий в школе здоровья должны иметь вводную часть, в которой описан психолого-педагогический аспект обучения пациентов, а так же описание методики проведения занятий, программу обучения, научные сведения по проблеме в объёме, необходимом для пациента.
Отличительной чертой методических материалов для школ пациента является их информативность. Методические рекомендации для пациентов должны иметь сведения о:
• заболевании, его осложнениях, первых признаках обострения заболевания;
• способах оказания доврачебной помощи, навыках самоконтроля своего состояния;
• нормативных лабораторных показателей, лекарственных средствах используемых приданном заболевании;
• способах и мерах первичной профилактики заболевания.
Помимо этого, в школе пациента во время занятий обучают ведению индивидуального дневника самонаблюдения, правильному заполнению рабочих тетрадей. Эти материалы, заполненные самим пациентом, помогаю участковому врачу-терапевту оценить результативность проводимого лечения, а так же, в случае необходимости, скорректировать лечение, проводимое в реабилитационном периоде.
Так же в самих лечебных учреждениях может быть реализовано большое количество программ укрепления здоровья. Проводимые в лечебных учреждениях мероприятия должны способствовать улучшению состояния здоровья пациентов путем улучшения их физического, психического или социального благополучия. Обычно они включают в себя:
• медико-санитарное просвещение;
• профилактика развития или прогрессирования отдельных нозологических форм;
• реабилитация пациентов с хроническими заболеваниями.
Медико-санитарное просвещение в лечебном учреждении заключается в проведении санитарно-просветительных мероприятий, которые включают гигиеническое воспитание различных групп населения, связанных с деятельностью учреждения.
Интересно привести пример Дальнего Востока, где имеется эффективный опыт реализации школы будущей матери в аптеке. Причем изначально данная школа планировалась как школа мам, но в дальнейшем к ней стали активно подключаться папы. Эффективность обучения во многом связана с возможностью купить все для будущего малыша в этой же аптеке.
На первом этапе медико-санитарного просвещения в кабинетах ЛПУ должны находиться брошюры или информационные листы-вкладыши (памятки). Данные информационные материалы должны распространятся врачами ЛПУ при обращении населения за помощью. Брошюры и информационные листы содержат информацию о здоровом образе жизни, факторах риска, информацию о наиболее распространенных хронических заболеваниях. Информационные материалы, распространяемые через кабинеты профилактики ЛПУ, посвящены вопросам профилактики, а так же содержат информацию о факторах риска хронических заболеваний. Информационно-методические материалы должны соответствовать следующим требованиям:
1. В создании данного рода литературы должны участвовать практикующие высококвалифицированные специалисты в данной области. Также необходимо учитывать мнение отечественных и зарубежных специалистов в данной области, использовать базы данных (например: «Кокрановская библиотека», Medline) и государственные реестры лекарственных средств.
2. Клинические рекомендации должны содержать доказательные сведения по данному заболеванию.
3. Информация в брошюрах не должна содержаться отражать мнение производителей лекарственных препаратов, медицинской техники и средств медицинского назначения.
4. В случае указания в брошюре лекарственных средств, их эффективность должна быть доказана независимыми клиническими исследованиями.
Помимо этого, информация должна быть написана четка и ясно, не допускать двусмысленного прочтения. Текст дожжен отражать наиболее часто задаваемые вопросы, а так же ошибки к которым может привести самолечения и их последствия. Распространение информационных брошюр происходит в следующих отделениях ЛПУ:
• центры медицинской профилактики,
• амбулаторно-поликлинические ЛПУ,
• женские консультации,
• дневные стационары,
• стационары больниц,
• профильные диспансеры,
• санатории-профилактории,
• курорты,
• санатории,
• оздоровительные центры.
Располагать стенды с брошюрами необходимо не только в кабинетах ЛПУ, но и холлах для ожидания. Согласно действующим стандартам, обновление подобной информации должно происходить 1 раз в 2 года, в связи с полученной, по результатам завершившихся исследований информацией.
Следует отметить, что печатные материалы подобного рода можно разделить на 2 группы:
• брошюры,
• информационные листы-вкладыши.
Брошюры дают представление о здоровом образе жизни, факторах риска и борьбе с ними. В зависимости от целевой аудитории, брошюры могут быть ориентированы на пациентов различного возраста, беременных женщин, пациентов имеющих различные профессиональные факторы риска, а так же брошюры для женщин, освящающих вопросы женского здоровья.
Информационные листы-вкладыши (памятки) выдаются индивидуально врачом каждому пациенту, с учетом течения заболевания, назначенной лекарственной терапии, оказании первой доврачебной помощи в случае рецидива заболевания.
Медико-санитарное просвещение может быть проведено в поликлинике, стационаре и на обслуживаемом врачом участке. В настоящее время выделяют два основных аспекта санитарно-просветительной работы амбулаторно-поликлинического учреждения (Лисицын Ю.П., 1987):
• санитарное просвещение по привлечению населения на медицинские профилактические осмотры. Для привлечения населения на медицинские профилактические осмотры используется наглядные пособия, экспонируемыми по месту жительства населения и непосредственно в самой поликлинике. Целью данного этапа медико-социального просвещения является выработка у населения адекватного отношения к профилактическим мероприятиям и готовность активно в них участвовать,
• санитарное просвещение пациентов диспансерных отделений в условиях динамического наблюдения за ними.
Медико-санитарное просвещение в стационаре осуществляется с целью повышения эффективности лечебных мероприятий, привития пациенту необходимых гигиенических навыков во время нахождения его в стационаре. Медико-санитарное просвещение осуществляется на всех этапах пребывания в стационаре и включает в себя вопросы самостоятельного оказания доврачебной при обострении хронического заболевания.
Особое место среди профилактических программ лечебных учреждений занимают программы по профилактики хронических неинфекционных заболеваний. Данная группа заболеваний хорошо подается профилактике, что приводит к уменьшению частоты и тяжести обострений. Примером проведения профилактических программ в стационарах могут явиться школы пациента, которые описаны ранее.
Существенные помехи для разработки программ профилактики хронических неинфекционных заболеваний создают неверные представления о них. Например: хронические заболевания не являются болезнями достатка, так как низкая социальная обеспеченность приводит к кумуляции факторов риска, уменьшению доступности медицинской помощи и увеличение уязвимости хроническими не инфекционными заболеваниями; хронические заболевания не являются результатом только личного поведения; профилактика хронических заболеваний является эффективной для лиц имеющих факторы риска.
Для реализации профилактических программ лечебное учреждение, согласно рекомендациям ВОЗ, имеет пять стандартов, регламентирующих проведение мероприятий по укреплению здоровья в лечебных уч-реждениях:
1. Лечебное учреждение должно иметь документ, определяющий политику проведения программ укрепления здоровья данным учреждением. Данные программы должны использоваться при оценке качества услуг, предоставляемых учреждением.
2. Медицинские учреждения обязаны обеспечить оценку потребностей пациентов в области укрепления здоровья, профилактики болезней и реабилитации.
3. Медицинское учреждение обязано обеспечить пациентов информацией по значимым фактам, касающихся его состояния здоровья. Деятельность по укреплению здоровья должна охватывать все этапы пребывания пациента в стационаре.
4. Руководство лечебного учреждения несет ответственность за создание здоровых условий труда.
5. Лечебное учреждение должно обеспечить непрерывность, преемственность деятельности по укреплению здоровья, а также межсекторальный подход к сотрудничеству в данной сфере.
Рассмотрим приведенные стандарты подробнее.
1. Реализация политики укрепления здоровья в лечебных учреждениях. Любое лечебное учреждение должно иметь документ, определяющий политику проведения программ укрепления здоровья данным учреждением. Данные программы должны использоваться при оценке качества услуг, предоставляемых учреждением. Она направлена на улучшение результатов лечения с точки зрения здоровья. Политика ориентирована на пациентов, их родственников и медицинский персонал.
Целью данного стандарта является определение рамок, в которых будут осуществляться различные виды деятельности лечебного учреждения по укреплению здоровья как одной из составляющих частей системы управления качеством.
Медицинское учреждение распределяет ответственность за процесс осуществления, оценки хода выполнения и регулярного рассмотрения проводимых мероприятий по укреплению здоровья. Организация распределяет ресурсы для проведения соответствующих мероприятий.
Персонал лечебного учреждения должен быть осведомлен о существующей политике укрепления здоровья. Материалы по укреплению здоровья должны быть включены в инструктаж новых работников.
Медицинское учреждение создает систему мониторинга мероприятий по укреплению здоровья. Организация создает условия, чтобы персонал мог осуществлять программы укрепления здоровья. Администрация выделяет необходимую для реализации программ инфраструктуру.
2. Оценка потребностей пациентов. Медицинские учреждения обязаны обеспечить оценку потребностей пациентов в области укрепления здоровья, профилактики болезней и реабилитации. Для решения данной проблемы должны активно привлекаться пациенты.
Целью данного стандарта является оказание всяческой поддержки в процессе лечения пациентам, а также способствование улучшение здоровья и повышению благополучию пациентов.
Медицинское учреждение должно создать такие механизмы, которые позволяют оценивать потребности всех пациентов в области укрепления здоровья. Оценка потребностей пациентов в области укрепления здоровья оценивается при их первом обращении в медицинское учреждение. Полученная информация держится под контролем и корректируется по мере изменения текущей ситуации.
Оценка медицинским персоналом потребностей пациентов позволяет не только лучше понять социальные и культурные особенности отдельных индивидуумов, но и должным образом их учитывать при оказании лечебно-профилактической помощи.
Для выявления потребностей пациентов используется также информация, предоставляемая другими медицинскими службами.
3. Информирование пациентов и мероприятия. Медицинское учреждение обязано обеспечить пациентов информацией по значимым фактам, касающихся его состояния здоровья. Деятельность по укреплению здоровья должна охватывать все этапы пребывания пациента в стационаре.
Целью данного стандарта является обеспечение информированности пациентов относительно запланированных видов деятельности. Это дает возможность пациенту активно участвовать в проводимых лечебных мероприятиях на правах партнера.
Медицинский персонал осуществляет информирование пациентов о факторах, влияющих на здоровье. С пациентами согласовывается план мероприятий по укреплению здоровья.
Пациентам предоставляется надлежащая информация в четкой и понятной форме об их фактическом состоянии, лечении, уходе и факторах, влияющих на состояние здоровья.
Медицинское учреждение обеспечивает документирование и оценку информации, представляемой пациентам, а также мероприятий по укреплению здоровья. Все пациенты, их родственники и посетители лечебных учреждений должны иметь доступ к информации о факторах, влияющих на здоровье.
4. Содействие созданию здорового места работы. Руководство лечебного учреждения несет ответственность за создание здоровых условий труда. Руководство лечебного учреждения проводит мероприятия по охране и укреплению здоровья медицинского персонала.
Все работники медицинского учреждения обучаются навыкам в области укрепления здоровья. Администрация несет ответственность за укрепление службы охраны труда. В учреждении формируются условия для регулярного информирования персонала по вопросам здоровья.
5. Непрерывность, преемственность, сотрудничество. Лечебное учреждение должно обеспечить непрерывность, преемственность деятельности по укреплению здоровья, а также межсекторальный подход к сотрудничеству в данной сфере.
Целью данного стандарта является оптимизация и интеграция мероприятий по укреплению здоровья на всех этапах лечения и ухода за пациентами.
Медицинское учреждение должно взаимодействовать с социальными службами по месту проживания пациентов. Стационары определяют план лечебных и реабилитационных мероприятий после выписка пациента.
В последнее время в ряде регионов Российской Федерации в работу по санитарному просвещению пациентов активно включились аптеки. Связано это во многом с «национальной традицией» не обращаться к врачу по поводу нетяжелых заболеваний, а заниматься самолечением, консультируясь, в лучшем случае, с провизом аптеки.
Так, в большинстве аптек Дальнего Востока можно не просто купить медицинское оборудование для домашнего использования (тонометры, глюкометры и т.д.), но и получить консультации по его применению. Для ряда распространенных заболеваний и состояний (например, для рожениц, для лечения пролежней) сделаны готовые наборы, которые включают в себя все необходимое медицинское оборудование, предметы медицинского назначения и фармакологические препараты.
Контрольные вопросы
1. Как организуется профилактическая деятельность в лечебных учреждениях?
2. Перечислите основные принципы профилактики распространения инфекций в лечебном учреждении.
3. Как осуществляется деятельность лечебного учреждения по обучению пациентов?
4. Назовите отличие работы диспансерного кабинета в ЛПУ и центра здоровья.
2.6. Организация профилактических программ на рабочем месте (Концевая А.В.)
Реализация профилактических программ на рабочем месте – это одна из оптимальных организационных моделей реализации профилактических мероприятий в отношении факторов риска хронических неинфекционных заболеваний среди населения трудоспособного возраста. Ряд систематических обзоров свидетельствует об эффективности такого подхода в отношении коррекции факторов риска, снижения заболеваемости и смертности и экономической целесообразности их реализации, как для работодателя, так и для общества в целом. Эти профилактические программы не только приводят к снижению риска развития ожирения, сердечно-сосудистых заболеваний и сахарного диабета, но и повышают производительность труда и снижают затраты работодателя.
В 2009 г. ВОЗ опубликовала документ «Профилактика неинфекционных заболеваний на рабочем месте путем модификации диеты и повышения уровня физической активности» (http://hearts.in.ua/upload/iblock/6bf/whowef_report_jan2008_ru.pdf), в котором, на основании обобщения международного опыта, сделано заключение об эффективности профилактических программ по коррекции факторов риска на рабочем месте. В 2010 г. Американская ассоциация сердца (AHA, http://www.heart.org/HEARTORG) выпустила специальные рекомендации по организации и проведению программ профилактики на рабочем месте.
Цикл реализации эффективной программы профилактики на рабочем месте
Эффективная программа профилактики хронических неинфекционных заболеваний на рабочем месте – это не случайный набор мер, а замкнутый цикл, включающий оценку ситуацию, планирование конкретных мер, оценку эффективности и коррекцию программы в соответствие с достигаемым эффектом (рис. 2.10).
Целью данного стандарта является оптимизация и интеграция мероприятий по укреплению здоровья на всех этапах лечения и ухода за пациентами.
Медицинское учреждение должно взаимодействовать с социальными службами по месту проживания пациентов. Стационары определяют план лечебных и реабилитационных мероприятий после выписка пациента.
В последнее время в ряде регионов Российской Федерации в работу по санитарному просвещению пациентов активно включились аптеки. Связано это во многом с «национальной традицией» не обращаться к врачу по поводу нетяжелых заболеваний, а заниматься самолечением, консультируясь, в лучшем случае, с провизом аптеки.
Так, в большинстве аптек Дальнего Востока можно не просто купить медицинское оборудование для домашнего использования (тонометры, глюкометры и т.д.), но и получить консультации по его применению. Для ряда распространенных заболеваний и состояний (например, для рожениц, для лечения пролежней) сделаны готовые наборы, которые включают в себя все необходимое медицинское оборудование, предметы медицинского назначения и фармакологические препараты.
Контрольные вопросы
1. Как организуется профилактическая деятельность в лечебных учреждениях?
2. Перечислите основные принципы профилактики распространения инфекций в лечебном учреждении.
3. Как осуществляется деятельность лечебного учреждения по обучению пациентов?
4. Назовите отличие работы диспансерного кабинета в ЛПУ и центра здоровья.
2.6. Организация профилактических программ на рабочем месте (Концевая А.В.)
Реализация профилактических программ на рабочем месте – это одна из оптимальных организационных моделей реализации профилактических мероприятий в отношении факторов риска хронических неинфекционных заболеваний среди населения трудоспособного возраста. Ряд систематических обзоров свидетельствует об эффективности такого подхода в отношении коррекции факторов риска, снижения заболеваемости и смертности и экономической целесообразности их реализации, как для работодателя, так и для общества в целом. Эти профилактические программы не только приводят к снижению риска развития ожирения, сердечно-сосудистых заболеваний и сахарного диабета, но и повышают производительность труда и снижают затраты работодателя.
В 2009 г. ВОЗ опубликовала документ «Профилактика неинфекционных заболеваний на рабочем месте путем модификации диеты и повышения уровня физической активности» (http://hearts.in.ua/upload/iblock/6bf/whowef_report_jan2008_ru.pdf), в котором, на основании обобщения международного опыта, сделано заключение об эффективности профилактических программ по коррекции факторов риска на рабочем месте. В 2010 г. Американская ассоциация сердца (AHA, http://www.heart.org/HEARTORG) выпустила специальные рекомендации по организации и проведению программ профилактики на рабочем месте.
Цикл реализации эффективной программы профилактики на рабочем месте
Эффективная программа профилактики хронических неинфекционных заболеваний на рабочем месте – это не случайный набор мер, а замкнутый цикл, включающий оценку ситуацию, планирование конкретных мер, оценку эффективности и коррекцию программы в соответствие с достигаемым эффектом (рис. 2.10).
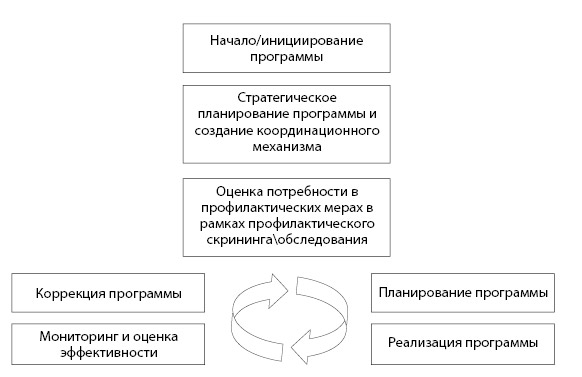
Рисунок 2.10 Цикл реализации программы профилактики на рабочем месте
Начальным этапом программы – является принятие решения о ее реализации. Следующим этапом является стратегическое планирование программы и создание координационного механизма. Стратегическое планирование – это определение основных долгосрочных целей программы (снижение заболеваемости с временной утратой трудоспособности; увеличение количества сотрудников регулярно занимающихся физической активностью, стимулирование рационального питания на рабочем месте и др.) и путей их достижения. Накопленный международный опыт позволяет уже на данном этапе планировать основные цели и способы их достижения. Цели должны быть четкими, измеряемыми и с временными характеристиками. Координационный механизм – это механизм управления программой. В управляющие советы/комитеты должны входить как специалисты по реализации таких программ, так и представители руководства предприятия, причем, чем выше ранг руководителя, тем более быстрым и эффективным будет внедрение программы.
Сам цикл профилактики начинается с этапа оценки потребности в профилактических мерах в рамках профилактического скрининга/обследования. Это обязательный этап реализации любой программы, так как любой коллектив имеет свои особенности, как демографические, так и в отношении состояния здоровья и других параметров, значимых при планировании профилактических программ.
В рамках оценки потребности определяют следующие ключевые параметры:
• демографические (пол, возраст, стаж работы и др.),
• состояние здоровья (заболеваемость, распространенность факторов риска, суммарный уровень риска), эти данные необходимы для установки приоритетов программы профилактики;
• потребность в профилактических мерах (это степень готовности к коррекции имеющихся факторов риска, ее формирование зависит от многих факторов, предыдущего опыта, отношения к данному фактору риска в коллективе и др.).
Оценка потребности позволяет скорректировать приоритеты профилактической программы, и разработать эффективные меры коррекции факторов риска. Рациональнее всего концентрироваться на тех факторах риска, к коррекции которых работники уже готовы, то можно прогнозировать значительный эффект при умеренных усилиях. Например, если в коллективе женщин, которые хотят снизить массу тела, предложить конкретные меры – изменение меню столовых, консультации диетологов и др., то эффект будет. Если же в коллективе, где все руководство курит, и сложные вопросы обсуждаются в процессе курения, предложить меры по отказу от курения – консультация специалиста, никотинзаместительная терапия и др., это не сработает, люди просто не придут. В этой ситуации низкой потребности к коррекции конкретного фактора риска сначала необходима реализация мер по формированию потребности – это работа с руководством, направленная на убеждение необходимости служить примером для сотрудников в борьбе с вредной привычкой и меры пропаганды.
На следующем этапе – тактическое планирование программы, на основании стратегического планирования и данных, полученных на предыдущем этапе оценки потребности, формируется комплекс мер. Содержание программы можно разделить на 2 основных блока – это медицинская составляющая и стимулирование здорового образа жизни (рис. 2.11).
Сам цикл профилактики начинается с этапа оценки потребности в профилактических мерах в рамках профилактического скрининга/обследования. Это обязательный этап реализации любой программы, так как любой коллектив имеет свои особенности, как демографические, так и в отношении состояния здоровья и других параметров, значимых при планировании профилактических программ.
В рамках оценки потребности определяют следующие ключевые параметры:
• демографические (пол, возраст, стаж работы и др.),
• состояние здоровья (заболеваемость, распространенность факторов риска, суммарный уровень риска), эти данные необходимы для установки приоритетов программы профилактики;
• потребность в профилактических мерах (это степень готовности к коррекции имеющихся факторов риска, ее формирование зависит от многих факторов, предыдущего опыта, отношения к данному фактору риска в коллективе и др.).
Оценка потребности позволяет скорректировать приоритеты профилактической программы, и разработать эффективные меры коррекции факторов риска. Рациональнее всего концентрироваться на тех факторах риска, к коррекции которых работники уже готовы, то можно прогнозировать значительный эффект при умеренных усилиях. Например, если в коллективе женщин, которые хотят снизить массу тела, предложить конкретные меры – изменение меню столовых, консультации диетологов и др., то эффект будет. Если же в коллективе, где все руководство курит, и сложные вопросы обсуждаются в процессе курения, предложить меры по отказу от курения – консультация специалиста, никотинзаместительная терапия и др., это не сработает, люди просто не придут. В этой ситуации низкой потребности к коррекции конкретного фактора риска сначала необходима реализация мер по формированию потребности – это работа с руководством, направленная на убеждение необходимости служить примером для сотрудников в борьбе с вредной привычкой и меры пропаганды.
На следующем этапе – тактическое планирование программы, на основании стратегического планирования и данных, полученных на предыдущем этапе оценки потребности, формируется комплекс мер. Содержание программы можно разделить на 2 основных блока – это медицинская составляющая и стимулирование здорового образа жизни (рис. 2.11).
Рисунок 2.11 Основные компоненты программы профилактики на рабочем месте.
Медицинская составляющая профилактической программы должна включать в обязательном порядке профилактические/скрининговые осмотры с компонентом оценки потребности в профилактических вмешательствах. При планировании скрининговых осмотров необходимо учитывать, что это не просто «диспансеризация», но компонент комплексной профилактической программы. Поэтому содержание осмотра должно включать компоненты оценки потребности и параметры, которые стимулировали ли бы работниками на изменение образа жизни, т.е. включать не только раннюю диагностику хронических заболеваний, но и оценку факторов риска и суммарного риска развития заболеваний.
Основным недостатком реализуемых у нас в стране скрининговых осмотров работников является то, что обычно не предусмотрен механизм использования этих результатов для последующих профилактических мер. Работник, получив на руки результаты осмотра, не знает, что с ними делать дальше и даже выявленное подозрение на серьезное хроническое заболевание не всегда воспринимается как сигнал к активным действиям.
При наличии у предприятия собственной медицинской службы результаты скрининговых осмотров должны использоваться для активного наблюдения работников с хроническими заболеваниями/факторами риска. При отсутствии собственной медицинской службы в крупных офисах целесообразно введение должности врача офиса, одной из функций которого является контроль выполнение рекомендаций, полученных по результатам скрининговых осмотров. В западных компания основная роль врача офиса заключается именно в активной реализации профилактических функций, а не в пассивном ожидании обращения сотрудников.
В крупных компаниях стало общепринятой практикой обеспечение работников добровольным медицинских страхованием. В городах это позволяет обеспечить работников качественной медицинской помощью при возникновении необходимости углубленной диагностики и лечения по поводу хронических заболеваний.
В рамках приобщения к здоровому образу жизни важно создавать среду в которой вести здоровый образ жизни модно, удобно и общепринято. В этой связи очень важен пример топ-менеджеров, которые должны не только создавать условия, но и сами приходить в спортзал, отказаться от курения и выбирать рациональное питание.
Для эффективного приобщения к здоровому образу жизни на рабочем месте необходимо создание условий и возможностей. Организационные изменения могут осуществляться в нескольких направлениях:
• доступность рационального питания;
• возможности для занятий физической активностью;
• запрет/ограничение курения;
• коррекция стресса.
Доступность рационального питания – это изменение работы столовых с повышением доли блюд рационального питания. Хорошо работает маркировка блюд правильного питания специальным знаком и указанием калорийности блюд. Если изменения работы столовой поддерживаются информационной кампанией с разъяснением того, насколько важно правильное питание, то достигается максимальный эффект.
Возможности для занятий спортом могут включать как спортивные и тренажерные залы непосредственно на предприятии, так и обеспечение абонементами в фитнесс-центры/организацию выездных тренировок. Оптимально выделение хотя бы одного часа рабочего времени в неделю для занятий в спортивном зале непосредственного на предприятии, особенно на начальном этапе реализации программы. Наиболее эффективной формой обеспечения абонементы в фитнесс-центры являются семейные абонементы, так как это снимает вопрос выбора – здоровый образ жизни или время с семьей и повышает мотивацию к занятиям спортом.
Меры по запрету курения на рабочих местах связи с принятыми законодательными мерами по ограничению курения, в скором времени должно стать повсеместными. Международный опыт свидетельствует – запрет курения в офисных зданиях эффективная и недорогая мера борьбы с курением.
Коррекция стресса на рабочем месте - это специальные программы стресс-менеджмента подразумевающие планирование рабочего процесса и др.
Для привлечения работников к здоровому образу жизни и возможностям, предоставляемым предприятием необходимо использовать все каналы коммуникации с сотрудниками: электронные рассылки, интранет-портал и др. Важно, чтобы информация о здоровом образе жизни была предоставлена в интересной форме и с разумной периодичностью. Целесообразно привлекать к подготовке материалов специалистов по маркетингу и PR, которые могут разработать «рекламную кампанию» здорового образа жизни с единой концепцией, визуализацией и воздействием на работников.
Этап мониторинга и оценки эффективности программы позволяет определить степень реализации всей профилактической программы и ее отдельных компонентов и эффективность программы, и удовлетворенность сотрудников. Механизмами оценки эффективности являются опросы сотрудников, анализ статистики заболеваемости и временной нетрудоспособности, повторные скрининговые обследования работников. Важно на этапе планирования четко определять параметры эффективности, их целевые значения, механизмы и сроки их оценки. Примеры критериев оценки эффективности можно представлены в таблице 2.13.
Таблица 2.13. Критерии оценки эффективности профилактической программы на рабочем месте
Основным недостатком реализуемых у нас в стране скрининговых осмотров работников является то, что обычно не предусмотрен механизм использования этих результатов для последующих профилактических мер. Работник, получив на руки результаты осмотра, не знает, что с ними делать дальше и даже выявленное подозрение на серьезное хроническое заболевание не всегда воспринимается как сигнал к активным действиям.
При наличии у предприятия собственной медицинской службы результаты скрининговых осмотров должны использоваться для активного наблюдения работников с хроническими заболеваниями/факторами риска. При отсутствии собственной медицинской службы в крупных офисах целесообразно введение должности врача офиса, одной из функций которого является контроль выполнение рекомендаций, полученных по результатам скрининговых осмотров. В западных компания основная роль врача офиса заключается именно в активной реализации профилактических функций, а не в пассивном ожидании обращения сотрудников.
В крупных компаниях стало общепринятой практикой обеспечение работников добровольным медицинских страхованием. В городах это позволяет обеспечить работников качественной медицинской помощью при возникновении необходимости углубленной диагностики и лечения по поводу хронических заболеваний.
В рамках приобщения к здоровому образу жизни важно создавать среду в которой вести здоровый образ жизни модно, удобно и общепринято. В этой связи очень важен пример топ-менеджеров, которые должны не только создавать условия, но и сами приходить в спортзал, отказаться от курения и выбирать рациональное питание.
Для эффективного приобщения к здоровому образу жизни на рабочем месте необходимо создание условий и возможностей. Организационные изменения могут осуществляться в нескольких направлениях:
• доступность рационального питания;
• возможности для занятий физической активностью;
• запрет/ограничение курения;
• коррекция стресса.
Доступность рационального питания – это изменение работы столовых с повышением доли блюд рационального питания. Хорошо работает маркировка блюд правильного питания специальным знаком и указанием калорийности блюд. Если изменения работы столовой поддерживаются информационной кампанией с разъяснением того, насколько важно правильное питание, то достигается максимальный эффект.
Возможности для занятий спортом могут включать как спортивные и тренажерные залы непосредственно на предприятии, так и обеспечение абонементами в фитнесс-центры/организацию выездных тренировок. Оптимально выделение хотя бы одного часа рабочего времени в неделю для занятий в спортивном зале непосредственного на предприятии, особенно на начальном этапе реализации программы. Наиболее эффективной формой обеспечения абонементы в фитнесс-центры являются семейные абонементы, так как это снимает вопрос выбора – здоровый образ жизни или время с семьей и повышает мотивацию к занятиям спортом.
Меры по запрету курения на рабочих местах связи с принятыми законодательными мерами по ограничению курения, в скором времени должно стать повсеместными. Международный опыт свидетельствует – запрет курения в офисных зданиях эффективная и недорогая мера борьбы с курением.
Коррекция стресса на рабочем месте - это специальные программы стресс-менеджмента подразумевающие планирование рабочего процесса и др.
Для привлечения работников к здоровому образу жизни и возможностям, предоставляемым предприятием необходимо использовать все каналы коммуникации с сотрудниками: электронные рассылки, интранет-портал и др. Важно, чтобы информация о здоровом образе жизни была предоставлена в интересной форме и с разумной периодичностью. Целесообразно привлекать к подготовке материалов специалистов по маркетингу и PR, которые могут разработать «рекламную кампанию» здорового образа жизни с единой концепцией, визуализацией и воздействием на работников.
Этап мониторинга и оценки эффективности программы позволяет определить степень реализации всей профилактической программы и ее отдельных компонентов и эффективность программы, и удовлетворенность сотрудников. Механизмами оценки эффективности являются опросы сотрудников, анализ статистики заболеваемости и временной нетрудоспособности, повторные скрининговые обследования работников. Важно на этапе планирования четко определять параметры эффективности, их целевые значения, механизмы и сроки их оценки. Примеры критериев оценки эффективности можно представлены в таблице 2.13.
Таблица 2.13. Критерии оценки эффективности профилактической программы на рабочем месте
| Краткосрочные | Среднесрочные | Долгосрочные | |
| Медицинские | Осведомленность о программе. Осведомленность о факторах риска. |
Распространенность факторов риска. Заболеваемость с временной утратой трудоспособности. |
Заболеваемость хроническими неинфекционными заболеваниями. Смертность. |
| Экономические | Объем инвестиций в программу | Число дней временной нетрудо способности Возврат инвестиций |
Сохраненные годы жизни Затраты на сохраненные годы жизни |
Принципы планирования и реализации эффективных программ профилактики хронических заболеваний на рабочем месте
Профилактические программы на рабочем месте эффективны, однако их массовое внедрение и достижение максимально возможного эффекта сталкивается с объективными трудностями. В США уже в конце 1990-х гг. на 90% рабочих мест уже были введены те или, иные элементы профилактики на рабочем месте, но только 7% реализуемых программ включали все необходимые элементы, которые обеспечивают достижение значительного эффекта в отношении коррекции факторов риска заболеваний и улучшения прогноза. Многолетний опыт реализации профилактических программ свидетельствует о необходимости соблюдения ряда принципов при планировании и проведении программ первичной профилактики сердечно-сосудисых заболеваний:
• оценка потребности в профилактических вмешательствах, проводимая в рамках профилактического скрининга,
• планирование c элементами самоконтроля,
• индивидуальный подход к разработке рекомендаций по коррекции факторов риска,
• индивидуальный подход к разработке рекомендаций по коррекции факторов риска,
• коррекция нескольких факторов риска,
• разработка и внедрение (реализация) нескольких вариантов участия в профилактических программах,
• легкий доступ к участию в программе,
• социальная поддержка со стороны родственников, друзей, сослуживцев,
• применение различных вариантов стимулирования,
• достаточная продолжительность программы и мониторинг ее эффективности.
Оценка ситуации, включая оценку потребности в профилактических вмешательствах, проводимая в рамках профилактического скрининга описана ранее.
Осознанное планирование c элементами самоконтроля – это постановка целей и детальный план достижения каждой из них. Цели должны быть реалистичными, краткосрочными, и желательно, устанавливаемыми самим участником программы. В программах коррекции массы тела регулярное взвешивание с фиксацией результатов ассоциировалось с большим снижением массы тела по сравнению с отсутствием самоконтроля веса.
Индивидуальный подход к разработке рекомендаций по коррекции факторов риска является одним из элементов планирования профилактического воздействия. Получение индивидуализированных рекомендаций по коррекции факторов риска по результатам профилактического скрининга существенно увеличивает вероятность их коррекции.
Продемонстрирован значительный эффект профилактических программ, направленных на коррекцию нескольких факторов риска. Необходима выработка плана с выделением приоритета, причем первым может быть не самый значимый фактор риска, а тот который человеку проще изменить, тогда успех коррекции одного фактора риска может стимулировать на устранение других факторов.
Разработка и внедрение (реализация) нескольких вариантов участия в профилактических программах существенно увеличивает долю лиц, принимающих в ней участие и достигающих положительного эффекта. Например, включение в программу как индивидуального, так и группового профилактического консультирования и мероприятий по пропаганде здорового образа жизни является более эффективным, чем предложение одного варианта вмешательства.
При планировании программы необходимо учитывать легкий доступ к участию в ней. Например, если групповое профилактическое консультирование проводили вне предприятия, то в нем участвуют менее 1% работников, если непосредственно на предприятии, то более существенный процент работников.
Социальная поддержка со стороны родственников, друзей, сослуживцев является важным компонентом любой профилактической программы, обеспечивающим повышение ее эффективности. Доказано, что успех отказа от курения ассоциировался с наличием социальной поддержки. На рабочем месте, лица, участвующие в профилактической программе могут формировать поддержку друг другу.
В некоторых случаях применение различных вариантов стимулирования может способствовать повышению эффективности профилактических программ. Например, в некоторых странах за участие в профилактическом скрининге и профилактических программах могут снизить стоимость медицинской страховки.
Важным условием планирования профилактической программы является достаточная продолжительность программы и мониторинг ее эффективности. Для того чтобы добиться реального снижения суммарного риска, продолжительность программы должна быть не менее 1 года, так как изменения в первые месяцы, как правило, не стойкие. А для того, чтобы оценить полный эффект программы на здоровье и социально-экономический эффект необходима программа продолжительность не менее 3 лет.
Контрольные вопросы:
1. Как организуется профилактика на рабочем месте?
2. Каковы критерии эффективности профилактики на рабочем месте?
2.7. Санитарно-гигиеническое просвещение
Санитарно-гигиеническое просвещение — совокупность образовательных, воспитательных, агитационных, пропагандистских и др. мероприятий, направленных на формирование здорового образа жизни, профилактику заболеваний, более быстрое выздоровление, сохранение и укрепление здоровья, повышение трудоспособности населения, продление активного долголетия.
Санитарно-гигиеническое просвещение – один из основных методов профилактической работы. Оно позволяет обеспечить целевые группы достоверной информацией о проблеме, а также привлечь к ней внимание. Просвещение проводится в виде лекций, докладов, коллективных и индивидуальных бесед, инструктажа, плакатов и других наглядных пособий, выставок, стенгазет, демонстрации специальных кинофильмов и т.п. (табл. 2.14).
Следует помнить, что безадресное санитарно-гигиеническое просвещение, проводимое без обратной связи, с нарушением этических правил, без учета характеристик целевых групп может приводить к негативным последствиям, например, к ятрогении (ухудшению состояния индивидуума в результате неосторожного действия медицинского персонала).
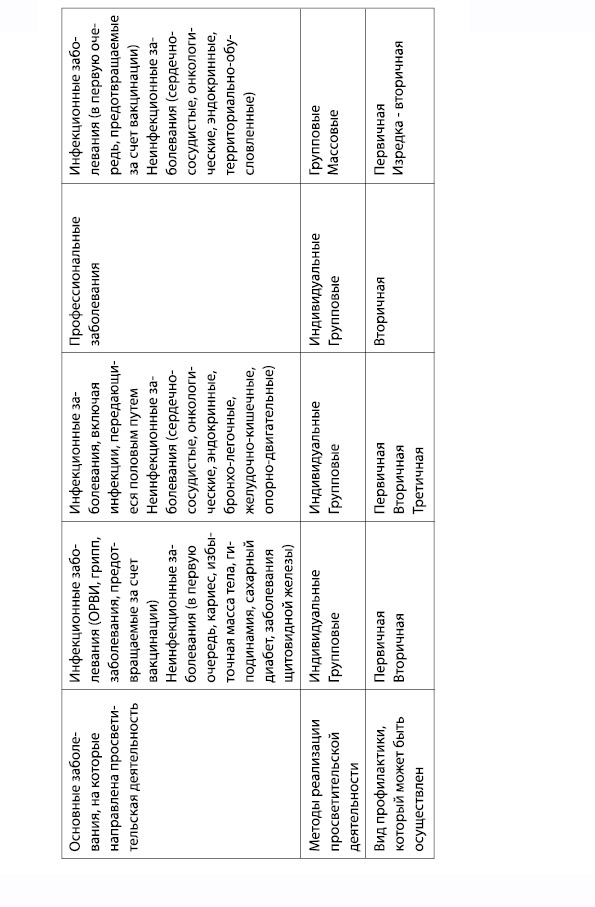

• распространение достоверных медицинских и гигиенических знаний среди целевых групп,
• воспитание санитарно-гигиенических навыков у целевых группы с целью сохранения и укрепления здоровья или же быстрейшего выздоровления,

• повышение санитарно-гигиенической культуры населения.
Санитарно-гигиеническое просвещение проводится с учетом пола, возраста, климато-географических особенностей, национальных традиций и др. факторов. Учитываются условия жизни населения, проводится ли просвещение в городской или сельской местности и т.д.
Министерство здравоохранения и социального развития РФ предъявляет следующие основные требования к медико-санитарному просвещению:
1. Систематичность, преемственность средств и методов просвещения.
2. Современность и достоверность приводимых сведений, соответствие отечественным и зарубежным клиническим рекомендациям, соотнесение их с рекомендациями ВОЗ.
3. Преемственность и взаимосогласованность различных компонентов системы информационных, методических и образовательных материалов для медико-санитарного просвещения населения.
4. Жёсткая методология создания материалов, использование при работе только качественных источников информации.
5. Утверждение ключевыми профессиональными медицинскими обществами, например, Ассоциацией медицинских обществ по качеству (http://www.asmok.ru).
6. Единство дизайна, подчёркивающее преемственность и системность всех информационных, методических и образовательных материалов для медико-санитарного просвещения населения.
7. Стиль изложения в материалах для населения должен быть чётким, понятным, без узкоспециальной медицинской терминологии, кратким; изложение должно быть эмоционально окрашено и убедительно.
8. Обновляемость. Система должна предусматривать обновление включенных сведений в соответствии с достижениями медицинской науки не реже 1 раза в 2 года.
На сайте ЦНИИ организации и информатизации здравоохранения МЗиСР РФ (http://www.mednet.ru/ru/zdorovyj-obraz-zhizni/sanitarno-prosvetitelskaya-deyatelnost.html) можно найти рекомендации по подготовке просветительских материалов в зависимости от типа лечебно-профилактического учреждения, в котором предполагается проведение санитарно-просветительской работы.
Большое количество информационно-просветительских материалов и акций подготовлено и проведено Лигой здоровья нации (http://www.ligazn.ru). Основные проекты касаются следующих аспектов профилактической деятельности: здоровье населения, Россия без табака, общество против наркотиков, безалкогольная Россия.
Следует помнить, что наиболее эффективно проведение санитарно-гигиенического просвещения для детей дошкольного и младшего школьного возраста, т.к. именно в этот возрастной период идет активное усвоение информации и формирование навыков поведения. Показана высокая эффективность просветительских программ по обучению дошкольников и младших школьников методам гигиены рта, профилактике дорожного травматизма, физической активности, рациональному питанию и ряда других. Однако те навыки, что не востребованы в конкретный возрастной период, не усваиваются детьми. Так, например, бесполезно обучать девочек методам самоисследования молочных желез до их формирования.
При проведении санитарно-гигиенического воспитания возникают следующие основные проблемы:
1. Отбор информации. В настоящее время накоплено большое количество научной информации по тем или иным аспектам здорового образа жизни и медицинской профилактики. Например, в базе данных ПабМед (http://www.ncbi.nlm.nih.gov/pubmed) можно найти более 250 тыс. статей по вопросам питания или физической активности, 170 тыс. статей – по вопросам курения, 160 тыс.– про инфекционные заболевания. Понятно, что такое количество информации не сможет усвоить ни один человек. Следовательно, необходимо отобрать самое важное для целей просвещения.
2. Адаптация информации. Обычно научная информация содержит большое число специальных терминов, непонятных представителям целевых групп. Поэтому любая научная информации должна быть упрощена стилистически и терминологически, чтобы быть понятной неспециалисту.
3. Подбор средств и методов донесения информации. Изложение информации в виде текста, как правило, способствует ее низкому усвоению. Повышение наглядности информации за счет таблиц, рисунков или видеофильмов обычно способствует лучшему ее усвоению. Наиболее эффективны интерактивные методы донесения информации, которые предполагают активное участие представителей целевых групп в процессе обучения. Например, этому способствуют игровые формы донесения информации.
Кроме того, важно, чтобы была дана информация не только о самой проблеме, но и способах ее решения. Эффективно давать алгоритмы, схемы действия. Хорошо, если некоторые ситуации будут апробированы в игровой форме.
В учебных учреждениях эффективность санитарно-гигиенического просвещения, как правило, повышается, если информация сообщается не на одном предмете, а на нескольких. В этом случае у обучающего формируется комплексный взгляд на проблему, происходит интеграция межпредметных связей, развивается системное и критическое мышление.
4. Учет начальных знаний и устремлений целевой аудитории. Любая санитарно-гигиеническая информация обращаются к уже имеющему опыту индивидуума. Если человек уже имеет опыт, противоречащий сообщаемой ему информации, то такая информация может быть отвергнута.
Например, именно с этим связана низкая эффективность программ отказа для курения: до курильщика трудно донести информацию о вреде курения, т.к. его собственный опыт показывает обратное. К сожалению, чтобы курильщик сам осознал вред курения, должно пройти порядка двадцати-тридцати лет.
В тоже время, если знаний индивидуума недостаточно для восприятия санитарно-просветительской информации, то она также плохо усвоится.
Так, бесполезно школьникам рассказывать о том, как те или иные продукты питания влияют на функции органов желудочно-кишечного тракта до того, как они прошли анатомию человека. Информация о влиянии радиации на организм не будет адекватно восприниматься до того, как индивид усвоит темы «радиоактивный распад» и «радиоактивные вещества».
Если программа санитарно-гигиенического просвещения учитывает знания начальной аудитории, то она должна меняться в зависимости от них. Например, должно быть предусмотрено дополнительное рассмотрение тех или иных вопросов, которые недостаточно усвоены в базисном уровне. Такая программа просвещения будет ригидной, т.е. подвижной. Иными словами, содержание подобной программы может быть частично изменено в зависимости от исходных знаний целевой аудитории.
Как правило, ригидные программы реализуются в учебных и лечебно-профилактических учреждениях. Программы для населения в целом или же реализуемые на рабочих местах обычно являются унифицированными, т.е. их содержание не может быть изменено в зависимости от знаний конкретного человека.
5. Контроль усвоения информации. Важно, чтобы санитарное просвещение не только было проведено, но информация, изложенная в нем, была усвоена представителями целевых групп. В идеале должно сформироваться правильное, здоровьесберегающее, поведение (рис. 2.12).
Однако конечный контроль знаний обычно возможен при реализации программ санитарно-гигиенического просвещения только в учебных и лечебно-профилактических учреждениях. На рабочем месте подобный контроль проводится, как правило, если существует непосредственная угроза жизни и здоровью работника или других людей. При массовых программах просвещения такой контроль невозможен.
Рисунок 2.12. Желаемое изменение знаний и поведения в результате программы санитарно-гигиенического просвещения
В тоже время удается контролировать знания, но не действия. Между тем, существует разрыв между знаниями и действиями.
Так, большинство курильщиков знают о вреде курения, но из-за этого не отказываются от вредной привычки.
Рядом исследователей предлагается исследовать не знания, а мотивацию поведения, т.е. те или иные аспекты психологической деятельности, что побуждают человека к поведению. В частности, предполагается исследовать изменение мотивации на здоровьесберегающее поведение. Однако инструменты для таких измерений только разрабатываются.
Контрольные вопросы
1. Что такое «санитарно-гигиеническое просвещение»?
2. Какие основные методы и средства санитарно-гигиенической работы Вы знаете?
3. Как организуется санитарно-гигиеническое воспитание в зависимос-ти от целевой группы?
4. Какие требования предъявляются к санитарно-гигиеническому про-свещению?
5. Какие основные проблемы возникают при проведении медико-санитарного просвещения?
Самостоятельная работа
Разработайте санитарно-проветительский плакат по актуальной проблеме, согласованной с педагогом. Определитесь, для кого адресован бюллетень. Подберите яркое, броское название. Обоснуйте подбор рисунков и другой наглядной информации. Обратите внимание на шрифт текста, он должен легко читаться. Представьте результат на следующем занятии, обсудите с преподавателем.
Так, большинство курильщиков знают о вреде курения, но из-за этого не отказываются от вредной привычки.
Рядом исследователей предлагается исследовать не знания, а мотивацию поведения, т.е. те или иные аспекты психологической деятельности, что побуждают человека к поведению. В частности, предполагается исследовать изменение мотивации на здоровьесберегающее поведение. Однако инструменты для таких измерений только разрабатываются.
Контрольные вопросы
1. Что такое «санитарно-гигиеническое просвещение»?
2. Какие основные методы и средства санитарно-гигиенической работы Вы знаете?
3. Как организуется санитарно-гигиеническое воспитание в зависимос-ти от целевой группы?
4. Какие требования предъявляются к санитарно-гигиеническому про-свещению?
5. Какие основные проблемы возникают при проведении медико-санитарного просвещения?
Самостоятельная работа
Разработайте санитарно-проветительский плакат по актуальной проблеме, согласованной с педагогом. Определитесь, для кого адресован бюллетень. Подберите яркое, броское название. Обоснуйте подбор рисунков и другой наглядной информации. Обратите внимание на шрифт текста, он должен легко читаться. Представьте результат на следующем занятии, обсудите с преподавателем.
2.8. Диспансеризация
Термин «диспансеризация» появился в начале XIX в., и в переводе с французского он означает «избавление», «освобождение». Однако в наше время значение термина несколько изменилось.
Диспансеризация представляет собой метод систематического врачебного наблюдения за состоянием здоровья различных групп населения в медицинских учреждениях, с целью предупреждения и раннего выявления заболеваний, являющихся основными причинами смертности, в том числе и социально значимых, для эффективного их дальнейшего лечения.
Диспансеризация населения - один из важных методов внедрения профилактического направления в практику здравоохранения, она, как способ, совмещает в себе предупредительные и лечебные методы первичной профилактики заболеваний. По характеру профилактического воздействия диспансеризация сочетает в себе элементы первичной и вторичной профилактики.
В основе диспансеризации лежит скрининговое исследование условно здоровых лиц с целью раннего выявления заболеваний или факторов риска. В 1968 г. были предложены критерии Вильсона-Джангера (Wilson-Jungner), определяющие эффективность профилактического скрининга. До настоящего времени эти критерии не потеряли своей актуальности. Согласно данным критериям, профилактический скрининг будет эффективен, если:
• состояние, на которое нацелена программа скрининга, является важной проблемой здоровья,
• развитие болезни (состояния) должно быть хорошо изучено,
• у состояния есть выявляемая ранняя стадия,
• вмешательство на ранней стадии более эффективно, чем в поздних,
• доступен диагностический тест для выявления ранней стадии болезни,
• тест для выявления ранней стадии приемлем для утилитарного использования (например, имеет низкую стоимость, прост в исполнении, хорошо воспроизводится, не требует инвазивных вмешательств),
• определены интервалы между повторными обследованиями,
• обеспечены дополнительные диагностические и лечебные вмешательства, потребность в которых возникает в результате скрининга (например, для уточнения диагноза или способа лечения),
• физический и психологический вред меньше, чем польза от программы,
• стоимость программы в отношении к ее полезности не выше, чем у прочих медицинских вмешательств (программ).
В дополнение к перечисленным критериям следует добавить мнение экспертов ВОЗ, которые считают, что профилактический скрининг эффективен, если он охватывает не менее 80% лиц целевой группы.
Следует помнить, что ранее выявление заболевания не всегда означает повышение эффективности его лечения. В ряде случаев это может потребовать дополнительных затрат системы здравоохранения на уточнение диагноза. Если же отсутствуют методы лечения ранней фазы заболевания, то его диагностика может привести к повышенной настороженности пациента, и в конечном итоге – развитию ятрогении (изменения психологического состояния пациента в результате неосторожного действия медицинского персонала).
Приведем пример со специально подобранными цифрами (рис 2.13). Пусть воздействие некоторого этиологического фактора приводит к развитию рака предстательной железы. С момента появления изменений простат-специфического антигена (PSA) до развития рака проходит 10 лет, а с момента появления УЗИ-изменений до развития рака – 5 лет. Если заболевание вылечить на стадии PSA-изменений, то средняя продолжительность жизни составит 13 лет, УЗИ-изменений– 8 лет.
Кажется, что диагностика рака предстательной железы на стадии PSA-изменений увеличивает продолжительность жизни. Однако это не так. Легко посчитать, что вмешательство на стадии УЗИ-изменений также увеличивает продолжительность жизни на 3 года.
В тоже время изменения PSA не являются специфичными для рака предстательной железы, требуется проведение большого числа исследований для уточнения или исключения диагноза. Факт повышения PSA может приводить к повышенной онкологической настороженности мужчин. Поэтому многие зарубежные исследователи рекомендуют проводить скрининг рака предстательной железы при помощи УЗИ, что приводит к снижению затрат на дополнительную диагностику заболевания и не оказывает существенного влияния на продолжительность жизни по сравнению с определением PSA.
Термин «диспансеризация» появился в начале XIX в., и в переводе с французского он означает «избавление», «освобождение». Однако в наше время значение термина несколько изменилось.
Диспансеризация представляет собой метод систематического врачебного наблюдения за состоянием здоровья различных групп населения в медицинских учреждениях, с целью предупреждения и раннего выявления заболеваний, являющихся основными причинами смертности, в том числе и социально значимых, для эффективного их дальнейшего лечения.
Диспансеризация населения - один из важных методов внедрения профилактического направления в практику здравоохранения, она, как способ, совмещает в себе предупредительные и лечебные методы первичной профилактики заболеваний. По характеру профилактического воздействия диспансеризация сочетает в себе элементы первичной и вторичной профилактики.
В основе диспансеризации лежит скрининговое исследование условно здоровых лиц с целью раннего выявления заболеваний или факторов риска. В 1968 г. были предложены критерии Вильсона-Джангера (Wilson-Jungner), определяющие эффективность профилактического скрининга. До настоящего времени эти критерии не потеряли своей актуальности. Согласно данным критериям, профилактический скрининг будет эффективен, если:
• состояние, на которое нацелена программа скрининга, является важной проблемой здоровья,
• развитие болезни (состояния) должно быть хорошо изучено,
• у состояния есть выявляемая ранняя стадия,
• вмешательство на ранней стадии более эффективно, чем в поздних,
• доступен диагностический тест для выявления ранней стадии болезни,
• тест для выявления ранней стадии приемлем для утилитарного использования (например, имеет низкую стоимость, прост в исполнении, хорошо воспроизводится, не требует инвазивных вмешательств),
• определены интервалы между повторными обследованиями,
• обеспечены дополнительные диагностические и лечебные вмешательства, потребность в которых возникает в результате скрининга (например, для уточнения диагноза или способа лечения),
• физический и психологический вред меньше, чем польза от программы,
• стоимость программы в отношении к ее полезности не выше, чем у прочих медицинских вмешательств (программ).
В дополнение к перечисленным критериям следует добавить мнение экспертов ВОЗ, которые считают, что профилактический скрининг эффективен, если он охватывает не менее 80% лиц целевой группы.
Следует помнить, что ранее выявление заболевания не всегда означает повышение эффективности его лечения. В ряде случаев это может потребовать дополнительных затрат системы здравоохранения на уточнение диагноза. Если же отсутствуют методы лечения ранней фазы заболевания, то его диагностика может привести к повышенной настороженности пациента, и в конечном итоге – развитию ятрогении (изменения психологического состояния пациента в результате неосторожного действия медицинского персонала).
Приведем пример со специально подобранными цифрами (рис 2.13). Пусть воздействие некоторого этиологического фактора приводит к развитию рака предстательной железы. С момента появления изменений простат-специфического антигена (PSA) до развития рака проходит 10 лет, а с момента появления УЗИ-изменений до развития рака – 5 лет. Если заболевание вылечить на стадии PSA-изменений, то средняя продолжительность жизни составит 13 лет, УЗИ-изменений– 8 лет.
Кажется, что диагностика рака предстательной железы на стадии PSA-изменений увеличивает продолжительность жизни. Однако это не так. Легко посчитать, что вмешательство на стадии УЗИ-изменений также увеличивает продолжительность жизни на 3 года.
В тоже время изменения PSA не являются специфичными для рака предстательной железы, требуется проведение большого числа исследований для уточнения или исключения диагноза. Факт повышения PSA может приводить к повышенной онкологической настороженности мужчин. Поэтому многие зарубежные исследователи рекомендуют проводить скрининг рака предстательной железы при помощи УЗИ, что приводит к снижению затрат на дополнительную диагностику заболевания и не оказывает существенного влияния на продолжительность жизни по сравнению с определением PSA.
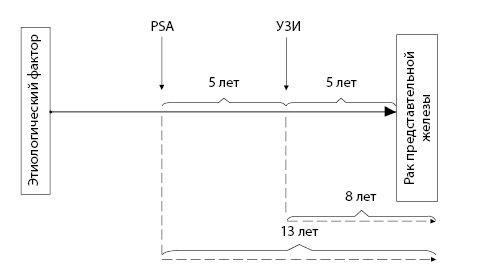
Рисунок 2.13. Парадокс продления жизни при раке предстательной железы
Международными исследованиями показа эффективность проведения скрининга для:
• аневризмы аорты (мужчины, после 65 лет),
• алкоголизма,
• рака молочных желез (женщины, старше 40-50 лет, при семейном анамнезе – старше 30-35 лет),
• цервикального рака,
• рака толстого кишечника (лица старше 50 лет),
• депрессии,
• глюкозы и холестерина крови,
• инфекций, передающихся половым путем (женщины),
• артериального давления,
• индекса массы тела,
• курения,
• остеопороза (женщины старше 60 лет).
В СССР была хорошо налажена система диспансеризации. Распад Советского Союза повлек за собой и разрешение системы медицинской помощи. Лишь в 2006 г. была возобновлена система диспансеризации. В настоящее время диспансеризация проводится для (табл. 2.15):
• детей,
• работающих граждан,
• лиц с вредными (опасными) условиями труда.
Таблица 2.15. Порядок проведения диспансеризации
• аневризмы аорты (мужчины, после 65 лет),
• алкоголизма,
• рака молочных желез (женщины, старше 40-50 лет, при семейном анамнезе – старше 30-35 лет),
• цервикального рака,
• рака толстого кишечника (лица старше 50 лет),
• депрессии,
• глюкозы и холестерина крови,
• инфекций, передающихся половым путем (женщины),
• артериального давления,
• индекса массы тела,
• курения,
• остеопороза (женщины старше 60 лет).
В СССР была хорошо налажена система диспансеризации. Распад Советского Союза повлек за собой и разрешение системы медицинской помощи. Лишь в 2006 г. была возобновлена система диспансеризации. В настоящее время диспансеризация проводится для (табл. 2.15):
• детей,
• работающих граждан,
• лиц с вредными (опасными) условиями труда.
Таблица 2.15. Порядок проведения диспансеризации
| Категория | Дети | Работающие граждане |
| Основные приказы Министерства здравоохранения и социального развития, определяющий порядок проведения | Приказ № 162н от 3 марта 2011г. «О проведении диспансеризации пребывающих в стационарных учреждениях детей-сирот и детей, находящихся в трудной жизненной ситуации» | Приказ № 55н от 4 февраля 2010г. «О порядке проведения дополнительной диспансеризации работающих граждан»; Приказ № 203н от 31 марта 2010 г. «О порядке проведения федеральными учреждениями здравоохранения, находящимися в ведении Федерального медико-биологического агентства, дополнительной диспансеризации работающих граждан» |
| Осмотр врачами-специалистами | В возрасте от 0 до 4-х лет включительно: •педиатр, •невролог, •офтальмолог, •детский хирург, •оториноларинголог, •акушер-гинеколог, •детский стоматолог, •ортопед-травматолог, •психиатр (с 3-х лет); В возрасте от 5 до 17 лет включительно: •педиатр, •невролог, •офтальмолог, •детский хирург, •оториноларинголог, •акушер-гинеколог, •детский уролог-андролог, •детский стоматолог, •детский эндокринолог, •ортопед-травматолог, •психиатр. |
•терапевт (врач-терапевт участковый, врач общей практики, семейный врач), •акушер-гинеколог, •хирург, •невролог, •офтальмолог |
| Дополнительные методы исследования | •клинический анализ крови; •клинический анализ мочи; •электрокардиография; •ультразвуковое исследование (сердца, почек, печени и желчного пузыря, тазобедренных суставов для детей первого года жизни). |
•общий белок, •холестерин, •липопротеиды низкой плотности сыворотки крови, •триглицериды сыворотки крови, • креатинин, •мочевая кислота, •билирубин, •амилаза, •сахар крови; •клинический анализ крови и мочи, •онкомаркер специфический CA-125 (женщины после 45 лет), •онкомаркер специфический PSA (мужчины после 45 лет), •электрокардиография, •флюорография, •маммография (женщины после 40 лет), •цитологическое исследование мазка из цервикального канала |
• I группа – здоровые лица;
• II группа – здоровые лица, но имеющие факторы риска;
• III группа – пациенты, нуждающиеся в амбулаторном дообследовании и при показаниях – лечении;
• IV группа – пациенты, направляемые на стационарное дообследование и лечение;
• V группа – пациенты, нуждающиеся в высокотехнологичной медицинской помощи.
При необходимости пациенты по результатам диспансеризации берутся на динамическое наблюдение.
Помимо диспансеризации могут проводиться регулярные осмотры следующих категорий граждан:
• всех поступающих на работу или в учебное заведение,
• призывников,
• имеющих допуск к профессии, связанной с воздействием вредных и опасных производственных факторов либо с повышенной опасностью для окружающих,
• имеющих факторы риска развития социально значимых заболеваний — онкологических, сердечно-сосудистых, туберкулеза и др.,
• для декретированных контингентов (работников общественного питания, торговли, детских учреждений и т.д.) с целью предупреждения распространения ряда заболеваний,
• перед проведением иммунопрофилактики различных групп населения согласно национальному календарю профилактических прививок,
• при проведении оздоровления лиц и контингентов, находящихся под воздействием неблагоприятных для здоровья факторов, с применением мер медицинского и немедицинского характера.
Контрольные вопросы:
1. Дайте определение понятию «диспансеризация».
2. Каким критериям должно отвечать скрининговое исследование, чтобы быть эффективным?
3. Как проводится диспансеризация на территории нашей страны?
1. Дайте определение понятию «диспансеризация».
2. Каким критериям должно отвечать скрининговое исследование, чтобы быть эффективным?
3. Как проводится диспансеризация на территории нашей страны?
2.9. Психологические аспекты построения профилактических программ (Шпиленя Л.С., Солнцева Н.Е.)
Учет психологических аспектов представляется чрезвычайно важным при проектировании и исполнении эффективных профилактических программ. Причем основные общие положения в этой области имеют универсальный характер и применимы к профилактическим программам различного содержания и направленности. Особое внимание в профилактической деятельности уделяется предупреждению употребления психоактивных веществ. Это направление профилактической деятельности представляется наиболее разработанным с позиций теории и практики современной психологии. Полученные в результате такой работы данные и заключения могут быть применимы и в профилактике других социальных заболеваний, а также для предупреждения различных видов и форм девиантного и делинквентного поведения.
В истории развития профилактических подходов в России можно выделить три этапа, каждый из которых характеризуется спецификой психологических аспектов.
Первый этап был представлен так называемой «негативной профилактикой», то есть тактикой запугивания, устрашения населения тяжелыми последствиями, недугами, подстерегающего каждого, кто злоупотребляет, например алкоголем, курением или жирной пищей. Эта практика отличалась, как известно, малой эффективностью. Более того, доминанта такого подхода в профилактической деятельности сама по себе формировала феномен ятрогении, внушая страхи и опасения за состояние своего здоровья. Изолированное использование такого подхода не приводит к желаемым результатам, поскольку обладание информацией об опасности, например, употребления психоактивных веществ, редко приводит к формированию последовательного безопасного поведения, основанного на знаниях. В европейском плане противодействия наркотикам (2005-2008) данное положение была отражено в тезисе о необходимости «избегать информационных акций, не включающих мероприятия, направленные на развитие эмоционального компонента, а также других неинтерактивных мероприятий»
Основой второго этапа было обращение к личности и разуму человека. В этот период населению активно предлагалась объективная информация о патогенных механизмах нежелательных воздействий, предлагались различные модели здорового образа жизни. Низкая эффективность данных методов профилактического воздействия обусловлена их ориента-цией, в основном, на взрослую аудиторию, в то время как основной группой риска остается молодежь. Подростки, в отличие от взрослых, не имеют опыта, в том числе и житейского, в связи с чем, информация, ими получаемая, так и остается лишь оторванными от жизни знаниями, не трансформируясь в убеждения и установки.
И, наконец, современный, третий этап развития профилактических концепций ориентирован на исходные причины и, прежде всего, психологические предпосылки возникновения и развития различных заболеваний и девиантных форм поведения. Было показано, что именно в области психологии заключаются ответы на многие вопросы, связанные как с «предрасположенностью» к различным формам девиаций, так и повышения уровня физического, психического и духовного здоровья населения в целом.
Развитию этого направления в значительной степени способствовало положение о выделении общего девиантного синдрома адаптации (В.А.Ананьев, 2006).
Для характеристики психологических аспектов современной профилактической деятельности представляется целесообразным выделить два основных раздела этого направления:
• определение психологических факторов риска возникновения и развития социальных заболеваний и девиантного поведения. Раннее выявление психологических предпосылок девиаций и своевременная коррекция состояния для упреждения возникновения различных отклонений;
• развитие психологии здоровья - научного направления о психологических причинах здоровья, о методах и средствах его сохранения, укрепления и развития.
Учет психологических факторов риска для эффективной первичной профилактики особенно значим в детском и подростковом возрасте. Основные факторы риска приобщения к потреблению психоактивных веществ, возникновения социальных заболеваний и девиантного поведения приведены в таблице 2.16.
Таблица 2.16. Основные индивидуально-психологические факторы риска
| Сфера личности | Основные факторы риска |
| Поведенческая сфера | •гипертрофированные поведенческие реакции, •недостаток самоконтроля над поведением, •неспособность к межличностному общению, •чрезмерная критичность и агрессивность по отношению к окружающим, •неспособность к самостоятельному принятию решений, •склонность к рискованному поведению, •привычка уклоняться от жизненных трудностей, •неадекватные стратегии коппинг-поведения (избегания). |
| Мотивационно-потребностная сфера | •неадекватное удоволетворение потребностей, •повышенное любопытство, •высокая потребность в поиске ощущений, •расторможенность сферы влечений, •разрыв между сформировавшимся высоким уровнем притязаний и возможностью их реализации. |
| Эмоциональная сфера | •стремление к избеганию агрессивных переживаний, •низкая фрустрационная толерантность, •тревожно-мнительные черты характера, •частое и длительное пребывание в депрессивных состояниях, •длительное пребывание в стрессовых состояниях, •гедонистические установки по отношению к ожидаемым эмоциональным переживаниям, •стремление избегать нежелательные эмоциональные состояния и скуку, •несформированность чувства привязанности, •алкситимия. |
| Характеро-логическая сфера | акцентуации характера (неустойчивый тип, эпилептойдный тип, гипертимный тип и др.) |
| Когнитивная сфера | •проблема интересов, •низкий интеллектуальный уровень. |
| Сфера «Я-концепции» | •проблемы с идентификацией, •низкая самооценка, •низкое самоуважение, •«комплекс неполноценности». |
| Духовная сфера | •проблемы самоопределения личности, •дефицит или деформация ценностно-смысловых ориентаций. |
Выявление тех или иных факторов риска позволяет выделить конкретные «мишени профилактического воздействия», причем психологические конструкты, которые необходимо развить для формирования здорового образа жизни, имеют значительные отличия в различных возрастных группах и, как следствие, на разных этапах школьного обучения (табл. 2.17).
Таблица 2.17. Психологические навыки, необходимы для формирования здорового образа жизни в школе
| Уровень обучения |
Психологические навыки |
| Начальная школа | •самоидентификация, •усвоение правил взаимоотношений, •преодоление конфликтных ситуаций в модельных конфликтах, •обучение общению с чужими, •усвоение принципов вербального и невербального общения, •умение слушать и высказывать свое мнение, •умение выражать чувства и эмоции, •умение преодолевать трудности. |
| Основная школа | •знание принципов поведения в группе, •умение занять свою позицию в группе, •умение принять самостоятельное решение, •способность противостоять давлению, •умение отстаивать собственное мнение, •умение принимать и уважать чужую точку зрения, •умение сказать «Нет», •формирование Я-концепции, •формирование отношения к психоактивным веществам (ПАВ), •умение общаться с членами группы, как на вербальном, так и невербальном уровне, •представление о рискованном и нерискованном поведении,
•знание принципов поведения в группе, •умение занять свою позицию в группе, •умение принять самостоятельное решение, •способность противостоять давлению, •умение отстаивать собственное мнение, •умение принимать и уважать чужую точку зрения, •умение сказать «Нет», •формирование Я-концепции, •формирование отношения к психоактивным веществам (ПАВ), •умение общаться с членами группы, как на вербальном, так и невербальном уровне, •представление о рискованном и нерискованном поведении, |
| Старшая школа | •формирование социальной позиции, •формирование представлений о половых различиях, •умение принять ответственное решение, •формирование адекватного полоролевого поведения, •умение противостоять рискованному поведению, •умение самостоятельно находить выход из конфликтной ситуации, •формирование ответственного отношения к здоровью, •мотивация на семейные ценности и верность в браке, •умение распознать манипулирование и противостоять ему, •формирование негативного отношения к ПАВ, •развитие адаптивных способностей личности, •выбор собственной жизненной позиции, •формирование нравственных и моральных ценностей, •выбор здорового образа жизни, •формирование гражданской позиции, •умение анализировать собственные поступки, •умение искать новые формы взаимоотношений со старыми знакомыми, •умение нести ответственность за других (младших, пожилых, больных и т.д.), •формирование толерантности, •формирование позиции ненасилия, •умение противостоять давлению и насилию, •уважение другой личности, •умение противостоять азартным играм, •умение альтернативно «выбрасывать адреналин», не через экстремальное поведение, •способность распознавать и противостоять влияниям •самореализация, •формирование цельной личности. |
Последние годы характеризуются развитием нового направления психологических аспектов профилактики – психологии здоровья. Психология здоровья – это наука о психологических причинах здоровья, о методах и средствах его сохранения, укрепления и развития (В.А.Ананьев, 2006). Психология здоровья опирается на теорию и практику предупреждения развития различных заболеваний, как психических, так и соматических и включает в себя мероприятия по созданию личностных условий индивидуального развития, компенсации к требованиям жизненной среды, обеспечивает психологическую адаптацию личности в обществе, для чего развивает личностные качества, которые необходимы для установления гармоничных социальных связей, способствует самореализации человека, повышения его качества жизни. Таким образом, психология здоровья включает в себя не только предупреждение психической и соматической патологии и девиаций поведения, но и общее совершенствование человека.
Многие теоретические аспекты психологии здоровья основываются на философско-психологических концепциях существования человека.
Так, Альбер Камю – один из создателей экзистенциальной философии предполагал, что жизнь человека абсурдна и непознаваема. И потому удел человека – смириться и жить как мифический герой Сизиф: безропотно катить свой камень и быть счастливым (А.Камю,1942). Основатель гуманистической психологии Абрахам Маслоу утверждал, что наивысшая потребность человека – это потребность в самореализации. Он отмечал, что многие люди страдают «комплексом Йоны» - страхом собственной значимости и величия, они боятся полнокровной жизни, ставят мелкие цели. Если же намеренно стать менее значимой личностью, чем позволяют способности, то человек становится несчастным, что приводит к алкоголизму, наркоманиям, другим социальным заболеваниям и к девиантному поведению (А.Маслоу, 1954). Основатель трансакционного анализа Эрик Берн, подчеркивал, что одна из главных проблем человека – структурирование времени. Неумение структурировать время (деятельность, контакты) приводит к безрадостности, скуке, что в свою очередь способствует развитию зависимостей (Э.Берн,1964). Важное место в теории психологии здоровья принадлежит идеям Виктора Франкла, который ввел понятие «экзистенциальная пустота» - подразумевая утрату смысла жизни. Наличие такой пустоты предполагает развитие зависимостей от алкоголя, наркотиков, «ноогенных» неврозов, девиаций поведения. Автор разработал систему «логотерапии» - постижения смысла жизни через творчество, переживание духовных ценностей, ценностей отношения к ситуации (В.Франкл, 1959).
Вначале, при определении психологии здоровья, преобладали преимущественно медикоцентристские взгляды. Так, психология здоровья определялась как совокупность взглядов по психологии, которые могут найти применение для понимания здоровья и болезни (Н.В.Ходырева, 1991).
Современный подход рассматривает в качестве главной цели психологии здоровья - всестороннее совершенствование человека. Попутной задачей психологии здоровья является сохранение, укрепление и целостное развитие соматической, психической и духовной составляющей здоровья. Характеризуя именно психологические аспекты психологии здоровья можно, прежде всего, выделить такие направления исследований, как изучение роли психологических факторов в сохранении, укреплении и развитии здоровья; разработка методов психологического воздействия в укреплении и развитии здоровой личности.
Теоретическим обоснованием психологии здоровья является понимание психического здоровья не как отсутствие дезадаптации, а как способность к постоянному развитию и обогащению личности. Новые концепции психического здоровья предусматривают тенденции к развитию, росту, самореализации, сознательную способность руководить свои действиями и поступками, быть ответственным перед собой и окружающими, иметь развитую систему ценностей, уметь адекватно воспринимать самого себя и окружающих.
Контрольные вопросы:
1. Дайте понятия «здоровье» и «психологическое здоровье»
2. Объясните низкую эффективность негативной профилактики у несовершеннолетних.
3. Что входит в понятие «психологические факторы риска»?
4. Какие концепции «психологии здоровья» вам известны?
5. Формирования каких защитных факторов можно ожидать:
- в начальной школе
- в средней школе?
2.10. Этические аспекты построения профилактических программ (Тищенко П.Д., Юдин Б.Г.)
При реализации профилактических программ следует учитывать индивидуальные особенности представителей целевой аудитории. Индивидуум, как правило, имеет право не принять то или иное профилактическое воздействие в силу личных убеждений, религиозных мировоззрений и т.д. Учет индивидуальных особенностей пациента предполагает соблюдение этических норм врачом.
Ранее для описания моральных аспектов взаимоотношений между врачом и пациентом было принято пользоваться термином «деонтология», в настоящее время чаще применяется термин «биоэтика», который, впрочем, имеет более широкий смысл, включая моральные аспекты применения новых биомедицинских технологий и т.п. Дело в том, что в деонтологии было принято воспринимать пациента (в полном соответствии с латинским значением этого понятия) как пассивного участника лечебно-профилактического процесса. В биоэтике же, напротив, акцентируется равноправное взаимодействие между врачом и пациентом, то обстоятельство, что именно пациенту принадлежит – после получения от врача всей необходимой для этого информации – решающий голос в выборе тех или иных методов и средств лечения.
Биоэтика изучает моральные стороны того, что делает человек в сферах медицины и биологии.
Термин «биоэтика» был предложен в 1970 г. американским онкологом Ван Ренсселером Поттером, который с его помощью хотел подчеркнуть чрезвычайную актуальность объединения усилий представителей гуманитарных наук и естествоиспытателей (прежде всего биологов и медиков) с тем, чтобы обеспечить интеграцию биологии, экологии и медицины с человеческими ценностями. По Поттеру, биоэтика как «наука выживания должна быть не просто наукой, а новой мудростью, которая объединила бы два наиболее важных и крайне необходимых элемента — биологическое знание и общечеловеческие ценности». Первоначально биоэтика развивалась главным образом в США. В 1980-х гг. она получила признание и начала активно разрабатываться в Западной Европе и Австралии, а с 1990-х гг. — в странах Восточной Европы, включая Россию, в Латинской Америке, Азии, а затем и в Африке.
Сфера интересов биоэтики — это поиски ответов на сложнейшие моральные проблемы, которые лавинообразно порождает прогресс биомедицинской науки и практики. Допустимы ли попытки создания генетическими методами новой «породы» людей, которые в отличие от «природных» людей будут меньше подвержены действию факторов риска? Имеет ли смысл проводить генетическую диагностику такого заболевания, которое разовьется у индивида через несколько десятилетий и для которого нет сколько-нибудь эффективных методов лечения? Нужно ли разрешение родителей на проведение вакцинации ребенка в условиях угрозы распространения эпидемии? Подобные вопросы встают перед человечеством практически ежедневно. Призвание биоэтики — это выявление таких проблем, стимулирование их широкого общественного обсуждения и поиски морально обоснованных решений.
Биоэтика не отменяет ни клятву Гиппократа, ни традиционные ценности милосердия, благотворительности и ненанесения вреда пациенту. Вместе с тем по сравнению с традиционной медицинской этикой она уделяет значительно больше внимания такой моральной ценности, как человеческое достоинство пацента. Одно из центральных мест в ней занимает идея автономии человека, его неотчуждаемого права самостоятельно принимать наиболее важные решения, касающиеся его собственной жизни, как в нормальных условиях, так и в ситуации заболевания.
Отметим еще одну важную особенность биоэтики. Мы живем в плюралистическом обществе. История показывает, насколько опасно пытаться навязать обществу одну-единственную, общеобязательную систему идеологических, национальных, религиозных или иных ценностей. Все мы можем различаться по своим ценностным предпочтениям, но в тоже время все мы являемся гражданами одного общества, представители одного человеческого рода. Опасно стремиться превратить всех в коммунистов, православных, католиков или мусульман. Поэтому необходимо формировать социальные навыки совместной жизни, признавая и уважая расовые, культурные, религиозные и иные особенности других.
Модели взаимоотношения медицинских работников и пациентов. Современная медицинская практика представляет собой сложно дифференцированную систему, в рамках которой медики и пациенты могут участвовать в различных формах социального взаимодействия. Каждая из этих форм отражает как сложившиеся в данном обществе традиции медицинской практики, так и ее особенности применительно к той или иной конкретной ситуации.
Для описания различных вариантов взаимоотношений между медицинскими работниками и пациентами американский философ Роберт Витч выделил четыре базовые модели:
• инженерную,
• пасторскую (патерналистскую),
• коллегиальную,
• контрактную (договорную).
Эти модели неравноценны по своему моральному значению и представляют собой иерархию от наименее морально обоснованной инженерной модели к наиболее обоснованной — контрактной.
1. Инженерная модель. В рамках инженерной модели врач относится к пациенту как к безличностному механизму. Задача врача видится в том, чтобы «подремонтировать» сломавшийся механизм или, в случае профилактики, предотвратить его «поломку», обусловленную действием внешних или внутренних факторов. Профилактика заключается в том, что врач с помощью определенных физических или биохимических воздействий стремится обеспечить бесперебойное функционирование механизма.
Инженерная модель строится на представлении о медицинской деятельности как сфере приложения объективного, ценностно нейтрального научного знания, которое, как и наука, должно находиться «по ту сторону добра и зла».
Благо пациента — это сохраненное здоровье, которое описывается через совокупность объективных признаков: биохимических показателей, значений артериального давления, значений газообмена, данных рентгенографии и т. д. и т. п.
В принципе критика инженерной модели обоснована в той степени, в которой речь идет о моральной установке сознания врача. Современный моральный стандарт медицинской деятельности со всей решительностью предписывает не допускать деперсонализации отношения к пациенту.
2. Пасторская (патерналистская) модель. В рамках патерналистской модели отношения между врачом и пациентом напоминают отеческое отношение родителя к ребенку или священника к прихожанину.
По сравнению с инженерной моделью здесь мы видим большее внимание к моральному содержанию взаимоотношений между врачами и пациентами. Это уже не безличная манипуляция с предметом, что характерно для инженерной модели. Патерналистское отношение наполнено личностнымым содержанием, когда пациент воспринимается не как бездушный механизм, а как личность, заслуживающая сострадания, сочувствия и соучастия.
Патерналистское врачевание строится как определенного рода межличностное общение. В отличие от инженерного оно может быть охарактеризовано такими моральными принципами, как любовь к ближнему, благотворительность, милосердие и справедливость. Правда, личности находятся при этом в неравном положении. Врач играет роль «отца», обладающего определенными научными знаниями и умеющего их применить для оказания помощи пациенту. Пациент играет роль несведущего ребенка, чья моральная доблесть заключается в дисциплинированном выполнении предписаний и назначений «старшего».
Патерналистская модель господствовала в медицине на протяжении многих столетий. Она явно выражена и в «Клятве Гиппократа». Патернализм в общении с пациентами остается нормой для значительного числа современных медиков, и не так мало пациентов воспринимают патерналистское отношение к себе как вполне адекватное.
3. Коллегиальная модель. Гораздо большее пространство для реализации ценностей автономной личности создает коллегиальная модель отношения между медицинскими работниками и пациентами. Больной при этом выступает в качестве равноправного партнера по отношению к врачу. Такое равноправие предполагает, что пациент получает от врача необходимый объем правдивой информации о своем состоянии здоровья, путях профилактики, вариантах лечения, прогнозе заболевания, возможных осложнениях и т. д. Будучи в некоторой степени приближен в отношении информированности к медикам, пациент оказывается в состоянии осмысленно участвовать в принятии конкретных решений, касающихся своего лечения. Он реализует свое неотъемлемое право на свободу выбора, действуя в определенной мере как коллега лечащего врача.
При проведении индивидуальной или групповой профилактической программы желательно, чтобы общение пациента и медика приближались к идеалам коллегиальной модели, напоминая консилиум профессионалов, в котором знания одного дополняют и уточняют знания другого. Решение о том или ином медицинском назначении вырабатывается совместно. Активное участие пациентов в профилактических программах повышает их эффективность.
4. Контрактная модель. Говоря о контрактной модели взаимоотношений между медиками и пациентами, Р. Витч имеет в виду не только юридическое, но и более общее, «символическое» содержание понятия «контракт» (договор). Контрактом или договором называется определенная форма установления правил взаимодействия различных социальных субъектов между собой. Специфика контракта заключается в том, что эти правила вырабатываются участниками свободно, на основе учета взаимных интересов. Заключая контракт, стороны распределяют между собой полномочия, устанавливают взаимную ответственность, определяют преследуемые цели и средства их достижения. Нарушение договора одной из сторон дает другой право на его расторжение.
Характерно, что в новой редакции Федерального закона РФ от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» ответственность за состояние здоровья возложена не только на врача, но и на пациента (см. главу 1).
Контрактная форма отношений позволяет избежать тех сковывающих автономию пациента характеристик, которые присущи инженерной и патерналистской модели. Одновременно она не уповает на иллюзию возможности участия пациента в качестве «коллеги» врача. Пациент добровольно устанавливает отношения с врачом на тех условиях, которые считает для себя выгодными. При этом он может делегировать определенные «властные» полномочия врачу с тем, чтобы тот мог адекватно выполнить свои профессиональные обязательства, обусловив их договором на медицинское обслуживание.
Контрактная модель более реалистична, чем коллегиальная. Она учитывает асимметрию во взаимодействии врачей с пациентами, т. е. неизбежное наличие «вертикальных» отношений зависимости. Вместе с тем эта зависимость устанавливается на определенных условиях. Если они не соблюдаются, то пациент вправе считать для себя этот договор недействительным и лишить врача тех полномочий, которые последний получил в силу договора.
Основные принципы биоэтики. Можновыделить четыре основных принципа биоэтики:
• принцип уважения человеческого достоинства,
• принцип признания автономии личности,
• принцип благодеяния и невреждения («твори добро и не причиняй зла!»),
• принцип справедливости.
В совокупности перечисленные принципы задают этические «координаты», описывающие моральный статус человека в системе тех социальных отношений, в которую он попадает при проведении профилактических программ.
1. Принцип уважения человеческого достоинства. В окружающем нас мире присутствуют два разных по своему статусу класса существ. Во-первых, это существа, подобные нам, или «люди». Во-вторых, существа, как одушевленные (животные), так и неодушевленные (вещи), которые нам не подобны. К животным и неодушевленным предметам человек может относиться как к средству для достижения своих целей, удовлетворения своих потребностей.
Отметим, что Статья 21 Конституции Российской Федерации гласит: «Достоинство личности охраняется государством. Ничто не может быть основанием для его умаления».
2. Принцип признания автономии личности. В биоэтике этот термин понимается прагматично — человек признается в качестве «автономной личности» в том случае, когда он действует свободно на основе рационального понимания собственного блага.
Принцип признания автономии личности предполагает не просто хорошее отношение к ней. Свой поступок необходимо планировать и осуществлять так, чтобы оставлять пространство для свободного ответственного поступка другого человека.
Традиционный медицинский патернализм предписывал врачу принимать решения и действовать самостоятельно, игнорируя «невежественное» мнение о содержании собственного блага пациента. Тем самым врач лишал пациента возможности быть личностью, хозяином собственного тела, «автором» собственной биографии. Это унижает достоинство человека, ставит его в подчиненное положение, которое не только морально недоброкачественно, но и несет в себе угрозу его жизненно-важным интересам.
Последнее особенно актуально в ситуации проведения профилактических программ для людей, отличающихся друг от друга по своим моральным, культурным или религиозным нормам и ценностям.
3. Принцип благодеяния и невреждения («твори добро и не причиняй зла!»).
Содержание блага разнится в зависимости от того, кто оценивает ту или иную ситуацию. Традиционно считалось, что лишь врач может объективно оценить, что для данного пациента является благом, а что - нет. Хороший пациент должен лишь дисциплинированно выполнять назначения врача.
Но нередко интересы врача и пациента не совпадают. В системах бесплатного распределения медицинских услуг над пациентом всегда висит угроза недополучения необходимого объема помощи, особенно дефицитной. В коммерчески ориентированном секторе здравоохранения ситуация бывает прямо противоположной. Врач может быть объективно заинтересован в том, чтобы «продать» больше услуг. Пациенту же угрожает уже не «недолечивание», а «перелечивание».
Кроме того, могут расходиться мнения врача и пациента относительно того, что есть «выздоровление», «улучшение состояния». Как мы уже отмечали выше, для учета мнения пациента о своем состоянии здоровья и о тех ограничениях, которые на него накладывает болезнь или профилактическое вмешательство, используется термин «качество жизни».
4. Принцип справедливости. Уважать в конкретном человеке личность — означает также относиться к нему справедливо. Особенно это актуально при проведении программ профилактики для лиц, относящихся к уязвимым категориям, в частности, для тех, для кого характерны поведенческие факторы риска, Ведь акцентирование на наличии факторов риска может вести к дополнительному риску для таких пациентов – риску их стигматизации и дискриминации.
Четыре правила биоэтики. Четыре описанных выше принципа определяют лишь самые общие условия защиты прав и благополучия пациента, отношения к нему как к автономной личности. Не существует каких-либо простых алгоритмов, которые позволяли бы однозначно применять их в многообразии конкретных ситуаций. Определенную помощь в этом переходе от общих принципов к конкретным ситуациям оказывают четыре правила биоэтики:
• правдивости,
• конфиденциальности,
• неприкосновенности частной жизни,
• добровольного информированного согласия.
1. Правило правдивости. В общении с пациентами необходимо правдиво, в доступной форме и тактично информировать их о диагнозе и прогнозе заболевания, доступных методах лечения, их возможном влиянии на образ и качество жизни пациента, о правах пациента.
2. Правило конфиденциальности. Без согласия пациента врач не должен собирать, накапливать и распространять (передавать или продавать) идентифицирующую данного человека информацию, касающуюся его частной жизни. Элементами частной жизни являются факт обращения к врачу, информация о состоянии здоровья, биологических, психологических и иных характеристиках, о методах профилактики и лечения, привычках, образе жизни и т. д.
3. Правило неприкосновенности частной жизни. Без разрешения пациента запрещено передавать третьим лицам информацию о состоянии его здоровья, образе жизни и личных особенностях, а также о факте обращения за медицинской помощью.
4. Правило добровольного информированного согласия. Любое медицинское вмешательство, в т. ч. профилактическое, должно осуществляться с согласия пациента, полученного добровольно и на основе достаточной информированности о диагнозе и прогнозе развития болезни с учетом разных вариантов профилактики или лечения, о возможном влиянии лечения на образ и качество жизни пациента, наконец, о праве пациента в любой момент отозвать свое согласие.
Учет сформулированных выше принципов и правил, которые были выработаны в биоэтике, является необходимым условием для того обеспечения высоких стандартов защиты прав, здоровья и благополучия пациентов. Без их соблюдения невозможны разработка и реализация морально обоснованных профилактических программ.
Контрольные вопросы
1. Дайте определение понятию «биоэтика».
2. Перечислите основные модели взаимоотношений врач-пациент.
3. Какие основные правила и принципы биоэтики Вы знаете?
4. Почему важно соблюдать этические принципы при реализации профилактических программ?
2.11. Профилактика с точки зрения доказательной медицины
Когда идет речь о профилактических программах, всегда одновременно возникает вопрос об эффективности того или иного вмешательства. Эта проблема с давних пор интересовала человечество.
Например, живший в XVIII в., король Швеции Густав III решил выяснить: что безопаснее пить для здоровья – чай или кофе? Для решения этой проблемы он предложил паре однояйцевых близнецов вместо виселицы - пожизненное заключение. При этом один пил большую чашку чая три раза в день, второй – кофе. Первым умер пивший чай в возрасте 83 лет. Так решили, что кофе безопаснее чая. По иронии судьбы короля убили в возрасте 45 лет на костюмированном балу (1792).
Однако у современного читателя подобное доказательство безопасности кофе вряд ли вызовет что-либо, кроме усмешки. Накопление информации в области охраны здоровья привело к тому, что зачастую одни источники противоречат другим. Для решения этого противоречия в 1990 г. канадскими учеными был предложен термин «доказательная медицина» (медицина, основанная на доказательствах, evidence based medicine).
Доказательная медицина – технология сбора, анализа, синтеза и использования медицинской информации, позволяющая принимать оптимальные решения по профилактике и лечению заболеваний.
1. Сбор медицинской информации начинается с планирования дизайна исследования. Исследование для оценки эффективности профилактического вмешательства может быть:
• ретроспективным, т.е. нацеленным на изучение того, как фактор, воздействовавший в прошлом, мог повлиять на состояние здоровья теперь,
• проспективным, т.е. изучающим влияние того или иного воздействия в настоящее время на состояние здоровья в будущем.
2. Анализ медицинской информации предполагает использование методов математической статистики, к которым предъявляется целый ряд специальных требований.
3. Синтез информации означает ее сопоставление с уже известными данными.
4. Использование информации предполагает выработку клинических рекомендаций. В литературе подобные рекомендации часто называют качественная (надлежащая) клиническая практика (good clinical practice, GCP). В России правила качественной клинической практики, прежде всего касающиеся правил проведения исследований, сформулированы в Стандарте отрасли ОСТ 42-511-99 «Правила проведения качественных клинических испытаний в Российской Федерации», утвержденным Министерством Здравоохранения РФ 29 декабря 1998 г., а также в ГОСТ Р 52379-2005 «Надлежащая клиническая практика», введенных Федеральным агентством по техническому регулированию и метрологии от 27 сентября 2005 г. № 232-ст.
Доказательная медицина – это не новая наука, новый подход, или технология сбора, анализа, обобщения и интерпретации научной информации. Необходимость в доказательной медицине возникла в связи с увеличением объема научной информации, в частности в области клинической фармакологии. Ежегодно в клиническую практику внедряются все новые и новые воздействия на организм человека. Они активно изучаются путем многочисленных клинических исследований, результаты которых нередко оказываются неоднозначными, а иногда и прямо противоположенными. Чтобы использовать полученную информацию на практике, ее необходимо не только тщательно проанализировать, но и обобщить. Другая причина – нехватка средств, связанная с ростом расходов на здравоохранение. В этой ситуации из большого числа воздействия необходимо выбрать именно те, которые обладают наиболее высокой эффективностью и лучше переносятся больными. При этом следует помнить, что новизна или высокая стоимость нового воздействия не всегда являются гарантией его высокой эффективности.
Доказательством эффективности и безопасности лечения могут служить только результаты адекватных клинических исследований. Именно методы, эффективность и безопасность которых доказана, используются при попытках стандартизации подходов к профилактике и терапии распространенных заболеваний.
Однако доказательная медицина не ограничивается анализом результатов клинических исследований. Принципы ее применимы к любой области медицины, включая общие проблемы организации оптимальной системы здравоохранения и охраны здоровья граждан.
ОСТ 42-511-99 «Правила проведения качественных клинических испытаний в Российской Федерации» и ГОСТ Р 52379-2005 «Надлежащая клиническая практика»
Ниже мы приводим ряд выдержек из ОСТ 42-511-99 ГОСТ Р 52379-2005, касающихся определения основных понятий:
1. «Надлежащая клиническая практика … представляет собой международный этический и научный стандарт планирования и проведения исследований с участием человека в качестве субъекта, а также документального оформления и представления результатов таких исследований.
2. Соблюдение указанного стандарта служит для общества гарантией того, что права, безопасность и благополучие субъектов исследования защищены, согласуются с принципами, заложенными Хельсинкской декларацией Всемирной медицинской ассоциации (ВМА), и что данные клинического исследования достоверны».
3. «Исследователь - …физическое лицо, несущее ответственность за проведение клинического исследования в исследовательском центре. В случае проведения исследования в исследовательском центре группой лиц исследователем (главным исследователем) является руководитель группы».
4. «Исследуемый продукт -… лекарственная форма активного вещества или плацебо, изучаемая или используемая для контроля в клиническом исследовании, в том числе зарегистрированный лекарственный продукт в случае, если способ его применения отличается от утвержденного, а также при его использовании по новому показанию или для получения дополнительной информации по утвержденному показанию.
5. Клиническое испытание/исследование - любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность».
Заметим, что без проведения клинического исследования невозможно оценить эффективность или неэффективность того или иного воздействия на организм человека с точки зрения профилактики или лечения заболевания.
6. «Информированное согласие испытуемого - добровольное, письменное согласие испытуемого на участие в клиническом исследовании после ознакомления со всеми особенностями данного исследования в объёме, предусмотренном законодательством». Получение информированного согласия необходимо для того, чтобы обеспечить этическую сторону клинических исследований» (см также §§ 1.2, 2.10).
7. «Протокол - документ, который описывает задачи, методологию, процедуры, статистические аспекты и организацию клинического исследования». По сути, дизайн любого исследования начинается с подготовки его протокола.
8. «Исследовательский центр - место проведения клинического исследования».
9. «Комитет по этике рассматривает вопрос о проведении клинического испытания в установленные сроки и даёт письменное заключение, указывая название исследования, рассмотренные документы и дату одного из следующих возможных решений: 1) одобрения на проведение исследования; 2) требования о внесении изменений в предоставленную документацию для получения одобрения на проведение исследования; 3) отказа в одобрении на проведение исследования; 4) отмены и (или) приостановления выданного ранее одобрения на проведение исследования». Комитет по этике отвечает за этическую сторону организации клинического исследования».
10. «Мониторинг проводится с целью обеспечения прав, безопасности и охраны здоровья испытуемых; подтверждения точности и полноты, полученных в ходе исследования данных; подтверждения соответствия проводимого клинического исследования настоящим правилам, действующим нормативным требованиям и утвержденному протоколу исследования»,
11. «Физическое лицо, осуществляющее мониторинг (далее - монитор), имеет соответствующую подготовку, а также обладает научными и (или) медицинскими знаниями, необходимыми для надлежащего выполнения своих функций. Необходимо документальное подтверждение квалификации монитора».
Уровни доказательств в медицине
Следует заметить, что если эффективность профилактики или лечения была изучена в рандомизированном клиническом исследовании, это еще не означает, что она окончательно установлена. Результаты исследования зависят от его плана, выбранной цели, критериев отбора больных, методов диагностики, оценки эффективности, длительности, числа пациентов, схемы профилактики или лечения и т. д. Неадекватное планирование клинического исследования может сделать бессмысленными полученные данные. Но и результаты хорошо спланированного исследования могут оказаться неинформативными, если авторам не удается продемонстрировать наличие статистически значимого эффекта. Как правило, это связано с небольшим по объему исследованием, не имеющим мощной статистической базы, необходимой для получения достоверных результатов.
Поэтому выделяют следующие уровни доказательств в медицине (по мере убывания):
• систематический (систематизированный) анализ (мета-анализ) представляет собой обзор литературы по проблеме, подготовленный специальным образом с учетом методов математической статистики. Наиболее известным Интернет-ресурсом, на котором представлены систематические обзоры, является Кохрановское сотрудничество (http://www.cochrane.org). На русском языке информация, прежде всего, представлена на сайте специалистов общества по доказательной медицине (http://www.osdm.org) и российского общества клинических исследователей (http://www.clinvest.su).
• мегаисследования, которые включают в себя не менее 10.000 случаев наблюдения. Такие исследования проводятся в нескольких клинических центрах, как правило, расположенных в разных городах (лучше – странах). Поэтому в качестве синонима в литературе иногда используется термин многоцентровые исследования,
• рандомизированное исследование – исследование в котором лица, получавшие то или иное воздействие (опытная группа) и не получавшие воздействие (контрольная группа) определены случайным образом. Исследование называется слепым, если пациент не знает, какое воздействие он получает, например, принимает ли он препарат или плацебо (пустышку). Исследование называется двойным слепым, если исследователь не знает, какой препарат он дает пациенту.
воздействие (контрольная группа) определены случайным образом. Исследование называется слепым, если пациент не знает, какое воздействие он получает, например, принимает ли он препарат или плацебо (пустышку). Исследование называется двойным слепым, если исследователь не знает, какой препарат он дает пациенту.
• контролируемое исследование – предполагает наличие контрольной и опытной групп,
• неконтролируемое исследование – предполагает отсутствие контрольной группы,
• экспертное мнение.
Иногда в литературе уровни доказательств называют в виде классов, обозначаемых либо латинскими буквами, либо римскими цифрами:
• класс I (A) - мегаисследования, а также результаты систематического анализа нескольких рандомизированных контролируемых исследований,
• класс II (B) - небольшие рандомизированные и контролируемые исследования,
• класс III (C) - нерандомизированные клинические исследования,
• класс IV (D) - выработка группой экспертов консенсуса по проблеме.
Чтобы свести к минимуму возможные искажения при проведении клинических исследований и интерпретации их результатов предложено использовать систематизированные обзоры, которые количественно обобщают имеющуюся научную информацию.
Систематизированные обзоры (systematic review) представляют собой серьезные научные исследования, материалом для которых служат результаты клинических исследований с целью изучения метода лечения. Систематизированный обзор всегда содержит раздел «материалы и методы». На основании него проводится мета-анализ (meta-analysis) – обобщение и статистический анализ результатов отдельных исследований.
Фремингемское исследование
Фремингемское исследование (http://www.framinghamheartstudy.org) представляло собой крупное эпидемиологическое изыскание, начавшееся в США в 1948 г.. Хотя дизайн данного исследования был разработан до появления термина «доказательная медицина», он отвечает всем требованиям доказательности. Изначально была изучена когорта из 5209 человек, которая наблюдалась в течение 30 лет. В 1971 г. были включены еще 5124 человека (дети первого поколения). Целью исследования явилось изучение связи факторов риска (повышенное артериальное давление, гиперхолестеринемия, сахарный диабет, курение, гипертрофия левого желудочка) и риска развития сердечно-сосудистых заболеваний.
В ходе исследования были установлены следующие основные факты:
• возникновение ишемической болезни сердца связано с высоким артериальным давлением, высоким уровнем холестерина в крови, курением, ожирением, диабетом, отсутствием физической нагрузки,
• употребление 10 г/сут. поваренной соли является фактором риска развития артериальной гипертензии (после эта норма была пересмотрена на 5-6 г/сут.),
• каждые 5 кг лишнего веса увеличивают на 10 мм систолическое артериальное давление и на 5 мм - диастолическое давление,
• абдоминальное ожирение приводит к увеличению частоты сердечных сокращений.
Чувствительность и специфичность теста
Для интерпретации результатов клинических исследований, необходимо знать чувствительность и специфичность использованных методик. Это связано с тем, что практически для всех заболеваний существует «золотой стандарт» диагностики, т.е. метод, который при правильном использовании дает безошибочный результат. Однако на практике «золотой стандарт» либо дорог в применении, либо требует большого количества времени на проведение, либо процедура диагностики не является индефирентной для организма пациента (инвазивное вмешательство, лучевая диагностика и т.д.). Поэтому часто используют другие, менее затратные методики. При этом результаты диагностики могут отличаться от «золотого стандарта» (табл. 2.18). Используемый метод характеризуется чувствительностью и специфичностью.
Под чувствительностью метода понимают вероятность поставить диагноз заболевания пациенту, у которого оно есть согласно «золотому стандарту». Иными словами чувствительность метода можно рассчитать по формуле:
Чувствительность =
Под специфичностью метода понимают вероятность определить отсутствие заболевания у пациента, у которого оно не обнаружено согласно «золотому стандарту»:
Специфичность =
Как правило, методики, используемые в популяционных исследованиях или для целей скрининга, обладают высокой чувствительностью и небольшой специфичностью. Это приводит к большому числу ложно положительных результатов, т.е у части здоровых лиц выявляется заболевание. Поэтому диагноз заболевания обычно не может быть поставлен на основании одного метода исследования, а требуется проведение последовательных диагностических процедур.
Таблица 2.18. Расчет специфичности и чувствительности диагностического метода
Воспроизводимость теста
Бывает так, что результаты диагностики заболевания зависят от того, кто интерпретировал результаты исследования. Особенно часто подобная ситуация возникает при использовании визуальных методов исследования. В ряде случаев результаты исследования зависят от использованного диагностического оборудования, хотя принцип диагностики был одним и тем же.
Под вопроизводимостью понимают вероятность того, что будут получены одинаковые результаты при повторных измерениях устойчивых показателей разными исследователями на разных приборах одного и того же класса.
К сожалению, обычно воспроизводимость диагностических процедур низкая. Поэтому при поступлении пациента в стационар повторяют проведение многих исследований, ранее выполненных в поликлинике. Из-за большой роли человеческого фактора в интерпретации результатов лабораторных и инструментальных методов исследования, как правило, решение о важных для пациента вмешательствах (например, о проведении операции) делается на основании заключения консилиума, а не одного врача.
Низкая воспроизводимость диагностических тестов, используемых в медицине, часто ставит под сомнение возможность переноса результатов многоцентровых клинических исследований в повседневную практику работы врача.
Эффективность профилактических вмешательств с точки зрения доказательной медицины
Согласно международным рекомендациям, выделяют несколько классов эффективности профилактических вмешательств на основании данных литературы:
• А – строго рекомендуется - подтверждено систематическим обзором или несколькими рандомизированными многоцентровыми исследованиями
• В – рекомендуется – имеется хотя бы одно рандомизированное доказательство эффективности
• С – нет рекомендаций – имеются противоречивые сведения
• D – не рекомендуется без наличия соответствующих показаний – имеется хотя бы одно доказательство неэффективности
• I – не рекомендуется – имеются независимые доказательства неэффективности
К сожалению, существует ограниченное число популяционных первичных профилактических вмешательств, отнесенных к классу А (табл. 2.19). Многие из приводимых в книге программ профилактики относятся к классу В, а некоторые – и к классу С. Часть рекомендаций не может быть реализована на популяционном уровне.
Таблица 2.19. Перечень мероприятий, эффективных для первичной профилактики хронических неинфекционных заболеваний (составлена в соавторстве с Власовым В.В.)
Ниже мы приводим ряд выдержек из ОСТ 42-511-99 ГОСТ Р 52379-2005, касающихся определения основных понятий:
1. «Надлежащая клиническая практика … представляет собой международный этический и научный стандарт планирования и проведения исследований с участием человека в качестве субъекта, а также документального оформления и представления результатов таких исследований.
2. Соблюдение указанного стандарта служит для общества гарантией того, что права, безопасность и благополучие субъектов исследования защищены, согласуются с принципами, заложенными Хельсинкской декларацией Всемирной медицинской ассоциации (ВМА), и что данные клинического исследования достоверны».
3. «Исследователь - …физическое лицо, несущее ответственность за проведение клинического исследования в исследовательском центре. В случае проведения исследования в исследовательском центре группой лиц исследователем (главным исследователем) является руководитель группы».
4. «Исследуемый продукт -… лекарственная форма активного вещества или плацебо, изучаемая или используемая для контроля в клиническом исследовании, в том числе зарегистрированный лекарственный продукт в случае, если способ его применения отличается от утвержденного, а также при его использовании по новому показанию или для получения дополнительной информации по утвержденному показанию.
5. Клиническое испытание/исследование - любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность».
Заметим, что без проведения клинического исследования невозможно оценить эффективность или неэффективность того или иного воздействия на организм человека с точки зрения профилактики или лечения заболевания.
6. «Информированное согласие испытуемого - добровольное, письменное согласие испытуемого на участие в клиническом исследовании после ознакомления со всеми особенностями данного исследования в объёме, предусмотренном законодательством». Получение информированного согласия необходимо для того, чтобы обеспечить этическую сторону клинических исследований» (см также §§ 1.2, 2.10).
7. «Протокол - документ, который описывает задачи, методологию, процедуры, статистические аспекты и организацию клинического исследования». По сути, дизайн любого исследования начинается с подготовки его протокола.
8. «Исследовательский центр - место проведения клинического исследования».
9. «Комитет по этике рассматривает вопрос о проведении клинического испытания в установленные сроки и даёт письменное заключение, указывая название исследования, рассмотренные документы и дату одного из следующих возможных решений: 1) одобрения на проведение исследования; 2) требования о внесении изменений в предоставленную документацию для получения одобрения на проведение исследования; 3) отказа в одобрении на проведение исследования; 4) отмены и (или) приостановления выданного ранее одобрения на проведение исследования». Комитет по этике отвечает за этическую сторону организации клинического исследования».
10. «Мониторинг проводится с целью обеспечения прав, безопасности и охраны здоровья испытуемых; подтверждения точности и полноты, полученных в ходе исследования данных; подтверждения соответствия проводимого клинического исследования настоящим правилам, действующим нормативным требованиям и утвержденному протоколу исследования»,
11. «Физическое лицо, осуществляющее мониторинг (далее - монитор), имеет соответствующую подготовку, а также обладает научными и (или) медицинскими знаниями, необходимыми для надлежащего выполнения своих функций. Необходимо документальное подтверждение квалификации монитора».
Уровни доказательств в медицине
Следует заметить, что если эффективность профилактики или лечения была изучена в рандомизированном клиническом исследовании, это еще не означает, что она окончательно установлена. Результаты исследования зависят от его плана, выбранной цели, критериев отбора больных, методов диагностики, оценки эффективности, длительности, числа пациентов, схемы профилактики или лечения и т. д. Неадекватное планирование клинического исследования может сделать бессмысленными полученные данные. Но и результаты хорошо спланированного исследования могут оказаться неинформативными, если авторам не удается продемонстрировать наличие статистически значимого эффекта. Как правило, это связано с небольшим по объему исследованием, не имеющим мощной статистической базы, необходимой для получения достоверных результатов.
Поэтому выделяют следующие уровни доказательств в медицине (по мере убывания):
• систематический (систематизированный) анализ (мета-анализ) представляет собой обзор литературы по проблеме, подготовленный специальным образом с учетом методов математической статистики. Наиболее известным Интернет-ресурсом, на котором представлены систематические обзоры, является Кохрановское сотрудничество (http://www.cochrane.org). На русском языке информация, прежде всего, представлена на сайте специалистов общества по доказательной медицине (http://www.osdm.org) и российского общества клинических исследователей (http://www.clinvest.su).
• мегаисследования, которые включают в себя не менее 10.000 случаев наблюдения. Такие исследования проводятся в нескольких клинических центрах, как правило, расположенных в разных городах (лучше – странах). Поэтому в качестве синонима в литературе иногда используется термин многоцентровые исследования,
• рандомизированное исследование – исследование в котором лица, получавшие то или иное воздействие (опытная группа) и не получавшие
 воздействие (контрольная группа) определены случайным образом. Исследование называется слепым, если пациент не знает, какое воздействие он получает, например, принимает ли он препарат или плацебо (пустышку). Исследование называется двойным слепым, если исследователь не знает, какой препарат он дает пациенту.
воздействие (контрольная группа) определены случайным образом. Исследование называется слепым, если пациент не знает, какое воздействие он получает, например, принимает ли он препарат или плацебо (пустышку). Исследование называется двойным слепым, если исследователь не знает, какой препарат он дает пациенту.• контролируемое исследование – предполагает наличие контрольной и опытной групп,
• неконтролируемое исследование – предполагает отсутствие контрольной группы,
• экспертное мнение.
Иногда в литературе уровни доказательств называют в виде классов, обозначаемых либо латинскими буквами, либо римскими цифрами:
• класс I (A) - мегаисследования, а также результаты систематического анализа нескольких рандомизированных контролируемых исследований,
• класс II (B) - небольшие рандомизированные и контролируемые исследования,
• класс III (C) - нерандомизированные клинические исследования,
• класс IV (D) - выработка группой экспертов консенсуса по проблеме.
Чтобы свести к минимуму возможные искажения при проведении клинических исследований и интерпретации их результатов предложено использовать систематизированные обзоры, которые количественно обобщают имеющуюся научную информацию.
Систематизированные обзоры (systematic review) представляют собой серьезные научные исследования, материалом для которых служат результаты клинических исследований с целью изучения метода лечения. Систематизированный обзор всегда содержит раздел «материалы и методы». На основании него проводится мета-анализ (meta-analysis) – обобщение и статистический анализ результатов отдельных исследований.
Фремингемское исследование
Фремингемское исследование (http://www.framinghamheartstudy.org) представляло собой крупное эпидемиологическое изыскание, начавшееся в США в 1948 г.. Хотя дизайн данного исследования был разработан до появления термина «доказательная медицина», он отвечает всем требованиям доказательности. Изначально была изучена когорта из 5209 человек, которая наблюдалась в течение 30 лет. В 1971 г. были включены еще 5124 человека (дети первого поколения). Целью исследования явилось изучение связи факторов риска (повышенное артериальное давление, гиперхолестеринемия, сахарный диабет, курение, гипертрофия левого желудочка) и риска развития сердечно-сосудистых заболеваний.
В ходе исследования были установлены следующие основные факты:
• возникновение ишемической болезни сердца связано с высоким артериальным давлением, высоким уровнем холестерина в крови, курением, ожирением, диабетом, отсутствием физической нагрузки,
• употребление 10 г/сут. поваренной соли является фактором риска развития артериальной гипертензии (после эта норма была пересмотрена на 5-6 г/сут.),
• каждые 5 кг лишнего веса увеличивают на 10 мм систолическое артериальное давление и на 5 мм - диастолическое давление,
• абдоминальное ожирение приводит к увеличению частоты сердечных сокращений.
Чувствительность и специфичность теста
Для интерпретации результатов клинических исследований, необходимо знать чувствительность и специфичность использованных методик. Это связано с тем, что практически для всех заболеваний существует «золотой стандарт» диагностики, т.е. метод, который при правильном использовании дает безошибочный результат. Однако на практике «золотой стандарт» либо дорог в применении, либо требует большого количества времени на проведение, либо процедура диагностики не является индефирентной для организма пациента (инвазивное вмешательство, лучевая диагностика и т.д.). Поэтому часто используют другие, менее затратные методики. При этом результаты диагностики могут отличаться от «золотого стандарта» (табл. 2.18). Используемый метод характеризуется чувствительностью и специфичностью.
Под чувствительностью метода понимают вероятность поставить диагноз заболевания пациенту, у которого оно есть согласно «золотому стандарту». Иными словами чувствительность метода можно рассчитать по формуле:
Чувствительность =
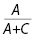
Под специфичностью метода понимают вероятность определить отсутствие заболевания у пациента, у которого оно не обнаружено согласно «золотому стандарту»:
Специфичность =
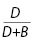
Как правило, методики, используемые в популяционных исследованиях или для целей скрининга, обладают высокой чувствительностью и небольшой специфичностью. Это приводит к большому числу ложно положительных результатов, т.е у части здоровых лиц выявляется заболевание. Поэтому диагноз заболевания обычно не может быть поставлен на основании одного метода исследования, а требуется проведение последовательных диагностических процедур.
Таблица 2.18. Расчет специфичности и чувствительности диагностического метода
| Диагноз согласно методу, для которого определяется чувствительность и специфичность | Диагноз согласно «золотому стандарту» | |
| Наличие заболевания | Отсутствие заболевания | |
| Наличие заболевания | Истинно положительный результат диагностики (А) | Ложно положительный (В) |
| Отсутствие заболевания | Ложно положительный результат диагностики (С) | Истинно отрицательный (D) |
Воспроизводимость теста
Бывает так, что результаты диагностики заболевания зависят от того, кто интерпретировал результаты исследования. Особенно часто подобная ситуация возникает при использовании визуальных методов исследования. В ряде случаев результаты исследования зависят от использованного диагностического оборудования, хотя принцип диагностики был одним и тем же.
Под вопроизводимостью понимают вероятность того, что будут получены одинаковые результаты при повторных измерениях устойчивых показателей разными исследователями на разных приборах одного и того же класса.
К сожалению, обычно воспроизводимость диагностических процедур низкая. Поэтому при поступлении пациента в стационар повторяют проведение многих исследований, ранее выполненных в поликлинике. Из-за большой роли человеческого фактора в интерпретации результатов лабораторных и инструментальных методов исследования, как правило, решение о важных для пациента вмешательствах (например, о проведении операции) делается на основании заключения консилиума, а не одного врача.
Низкая воспроизводимость диагностических тестов, используемых в медицине, часто ставит под сомнение возможность переноса результатов многоцентровых клинических исследований в повседневную практику работы врача.
Эффективность профилактических вмешательств с точки зрения доказательной медицины
Согласно международным рекомендациям, выделяют несколько классов эффективности профилактических вмешательств на основании данных литературы:
• А – строго рекомендуется - подтверждено систематическим обзором или несколькими рандомизированными многоцентровыми исследованиями
• В – рекомендуется – имеется хотя бы одно рандомизированное доказательство эффективности
• С – нет рекомендаций – имеются противоречивые сведения
• D – не рекомендуется без наличия соответствующих показаний – имеется хотя бы одно доказательство неэффективности
• I – не рекомендуется – имеются независимые доказательства неэффективности
К сожалению, существует ограниченное число популяционных первичных профилактических вмешательств, отнесенных к классу А (табл. 2.19). Многие из приводимых в книге программ профилактики относятся к классу В, а некоторые – и к классу С. Часть рекомендаций не может быть реализована на популяционном уровне.
Таблица 2.19. Перечень мероприятий, эффективных для первичной профилактики хронических неинфекционных заболеваний (составлена в соавторстве с Власовым В.В.)
| № | Наименование профилактического мероприятия | Комментарии |
| 1 | Оптимизация физической активности | Ежедневная физическая активность, вовлекающая все группы мышц. Минимальная двигательная активность взрослого – 30 минут ходьбы в среднем темпе в день |
| 2 | Рациональное питание (удовлетворение не только энергетических, но и пластических нужд организма, включая адекватное поступление витаминов, макро- и микро-элементов, пищевых волокон) | Ограничение приема соли до 10 г/сут без заболеваний сердечно-сосудистой системы и до 6 г/сут при предрасположенности к их развитию. Ежедневный прием фруктов, овощей и ягод в количестве 400 г и более, при этом примерно половина – в свежем виде. Отказ от жиров животного происхождения в пользу растительных. Максимальное содержание рафинированных сахаров – 5% (по энерге тической ценности) суточного рациона. Соблюдение режима питания. Разнообразное и качественно питание |
| 3 | Отказ от курения | Возможно применение никотин-содежащих препаратов на короткий период начала отказа от курения |
| 4 | Ограничение употребления алкоголя | Максимальная суточная доза алкоголя – 30 г в пересчете на спирт. Предпочтительнее напитки крепостью до 150. Алкоголь нельзя употреблять ежедневно. Алкоголь противопоказан детям, подросткам и беременным женщинам. Употребление алкоголя водителями может приводить к ДТП |
| 5 | Прием профилактических доз аспирина | Рекомендуется для лиц старше 40 лет, имеющих факторы риска развития сердечно-сосудистых заболеваний и не имеющих заболеваний желудочно-кишечного тракта |
| 6 | Определение уровня общего холестерина крови | 1 раз в 1-2 года; для мужчин - с 35 лет, для женщин – с 45 лет. |
| 7 | Скрининг на рак молочной железы у женщин | При семейном анамнезе с 35 лет, иначе - с 40 специальным рентгеновским маммографом 1 раз в 1-2 года. При сохранном менструальном цикле проводится с 6 по 12 день цикла. Женщины должны быть информированы о потенциальной пользе и вреде скрининга. |
| 8 | Скрининг на цервикальный рак (ПАП-тест, для женщин) | Всем сексуально активным женщинам, а также женщинам старше 40 лет 1 раз в год. |
| 9 | Скрининг на рак прямой кишки | Лицам старше 50 лет 1 раз в 3-5 лет сигмоскопия или рентгеновский снимок с контрастированием барием или ежегодное определение скрытой крови в кале. |
| 10 | Скрининг на депрессию | Проводится с помощью специализированных опросников |
| 11 | Обучение укладыванию ребенка в возрасте до 1 года | Детям до 1 года не рекомендуется спать на спине из-за возможной остановки дыхания во сне |
| 12 | Оценка физического и антропометрического развития | В детском возрасте |
Контрольные вопросы
1. Дайте определение понятию «доказательная медицина».
2. Какие основные принципы доказательной медицины Вы знаете?
3. Какие нормативные документы регламентируют проведение клинических исследований в России?
4. То такое «чувствительность» и «специфичность» теста?
5. Дайте определение понятию «воспроизводимость» теста.
6. Какие уровни доказательств в медицине Вы знаете?
7. Расскажите о Фремингемском исследовании.
8. Какие эффективные популяционные профилактические программы Вы знаете?
2.12. Оценка качества профилактических программ (Гуревич К.Г., Окунькова Е.В.)
Любая, даже самая проработанная профилактическая программа, постоянно или периодически должна подвергаться контролю (аудиту) на предмет эффективности реализации. Данный контроль может быть:
1. Внутренним, т.е. использовать информацию, получаемую на основании самой программы. Здесь может учитываться количество разработанных и проведенных мероприятий санитарно-просветительского характера, число лиц, участвовавших в них и т.д.
2. Внешним, т.е. использовать информацию о состоянии здоровья и распространенности факторов риска среди целевой аудитории. Например, можно учитывать число курильщиков, лиц с избыточной массой тела и т.д.
По времени проведения аудит качества реализации профилактических программ можно разделить на (рис. 2.14):
• краткосрочный - проводимый в течение месяцев с момента начала реализации программы,
• долгосрочный – проводимый в течение нескольких лет с момента начала реализации программы.
Ряд авторов выделяют среднесрочную оценку эффективности профилактических программ, которая занимает промежуточное положение между краткосрочным и долгосрочным аудитом.
Отметим, что для эффективного проведения аудита качества профилактического вмешательства обязательна оценка исходной ситуации. Примеры критериев краткосрочной и долгосрочной эффективности профилактических программ представлены в таблице 2.20.
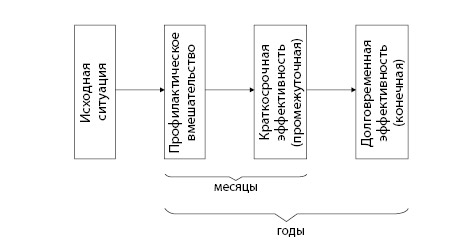
Рисунок 2.14. Оценка эффективности реализации профилактических программ
Таблица 2.20. Примеры критериев краткосрочной и долгосрочной эффективности профилактических программ
| Место реализации профилактической программы | Краткосрочная эффективность | Долгосрочная эффективность |
| Учебное учреждение |
Оценка знаний учащихся Число лекций, семинаров, тренингов и других профилактических мероприятий Полнота охвата учащихся профилактическими мероприятиями |
Снижение числа учащихся, имеющих нездоровое поведение и вредные привычки Повышение числа учащихся, питающихся правильно, соблюдающих режим дня и рекомендации по физической активности |
| Лечебно- профилактическое учреждение |
Оценка знаний медицинских работников Повышение информированности населения Число впервые выявленных случаев заболеваний Систематический прием лекарственных средств Полнота охвата профилактическими программами |
Снижение уровня артериального давления целевых групп Нормализация липидного обмена Число ампутаций конечностей из-за диабетической стопы Количество случаев выявления рака молочных желез IV стадии Число прободных язв желудка Количество лиц, признанных инвалидами Снижение удельного веса факторов риска |
| Рабочее место | Регулярный контроль артериального давления Выполнение врачебных рекомендаций по условиям труда |
Снижение инвалидизации, числа дней временной нетрудоспособности и госпитализаций |
| Территория |
Число обученных специалистов, Число оказанных профилактических услуг Число публикаций в средствах массовой информации |
Изменение структуры заболеваемости и удельного веса факторов риска Увеличение физической активности населения Изменение структуры питания населения Снижение суммарного риска осложнений |
При достижении той или иной цели профилактической программы, неизбежно встает вопрос об экономической составляющей. То есть приходится отвечать на вопрос: было ли профилактическое вмешательство эффективнее лечения с экономической точки зрения? При наличии нескольких методов профилактического вмешательства также приходится решать вопрос: какой из методов более оправдан экономически?
В медицине существует раздел, называющийся фармакоэкономикой, который позволяет оценить экономическую эффективность того или иного метода лечебного вмешательства. С нашей точки зрения, многие методы фармакоэкономики применимы и профилактическим программам.
Следует отметить, что оценка экономической эффективности в медицине является лишь вспомогательным методом. Определяющим критерием эффективности проведения профилактических программ является их социальная эффективность, т.е. изменение структуры заболеваемости или удельной выраженности факторов риска в целевых группах.
Оценка экономической эффективности профилактических вмешательств проводится при условии ограничения материальных ресурсов и относительно низкой социальной значимости заболевания, на профилактику которого предназначено вмешательство. Фармакоэкономика — это не поиск наиболее дешевых профилактических вмешательств и оправдание их использования, а расчёт затрат, необходимых для достижения желаемой эффективности, и соотнесение этих затрат с имеющимися возможностями.
Для оценки экономической эффективности профилактических вмешательств используют следующие виды затрат:
1. Прямые – связанные непосредственно с профилактикой заболевания, его дальнейшим лечением или реабилитацией пациента. Их делят на:
• медицинские (стоимость лечения, стоимость диагностики, оплата труда врача и т.д.),
• немедицинские (стоимость койко-дня, оплата спецодежды, расходы на приобретение средств наглядной агитации и т.д.).
2. Непрямые – вызванные заболеванием, но оплачиваемые не пациентом непосредственно, а обществом в целом. Включают в себя: оплату листка временной трудоспособности, снижение производительности труда, уход за пациентом и т.д.
3. Неосязаемые – которые невозможно оценить непосредственно. Например: боль, ограничения в физической активности, приступы удушья.
С точки зрения фармакоэкономики, экономическая эффективность программы может быть оценена по четырем основным критериям:
1. Минимизация затрат. Профилактическое вмешательство снижает затраты системы здравоохранения (или экономики в целом) по сравнению с лечением. При существовании нескольких видов пропрофилактических вмешательств одно из них обеспечивает наименьшую стоимость реализации при условии достижения одинаковых конечных точек в долгосрочной перспективе. 2. Затраты-эффективность. Подбирается то профилактическое вмешательство, которое при минимальных затратах обеспечивает максимальную эффективность. Очень часто используется в виде модификации влияния на бюджет (табл. 2.21).
3. Затраты-полезность. Оценивается то, какая польза может быть получена в результате реализации программы профилактики. Как правило, данный метод используется для заболеваний, при которых неосязаемые экономические затраты составляют существенную часть, например, для онкологических заболеваний. Важной составляющей данного анализа является оценка готовности
пациента или общества платить за профилактическое вмешательство. Если нет готовности платить, то внедрение профилактической технологии невозможно.
4. Затраты-выгода (утилитарность). Позволяет оценить, какая выгода может быть достигнута за счет профилактики (например, снижение времени пребывания в стационаре, времени реабилитации). Данный метод крайне сложен, его результаты неоднозначно интерпретируются, поэтому он редко используется.
Таблица 2.21. Пример проведения экономического анализа двух сравниваемых технологий профилактики методом влияния на бюджет
| Показатель |
Технология 1, тыс. руб. | Технология 2, тыс. руб. | Разница, тыс. руб. |
| Затраты на профилактику: •медико-санитарное просвещение •обучение персонала |
100 60 |
80 60 |
20 0 |
| Затраты на лечение: •основной препарат •дополнительное лечение |
70 120 |
80 140 |
-10 -20 |
| Стоимость больничного или койко-дня | 0,5 | 0,5 | 0 |
| Затраты на лабораторные и инструментальные методы контроля | 10 | 12 | -2 |
| Оплата труда медицинского персонала | 30 |
30 | 0 |
| Иные затраты | 25 | 30 |
-5 |
| Всего |
415,5 | 432,5 | -17 |
Выбор экономического критерия профилактической программы во многом определяется ее целями (табл. 2.22). Однако использование одного метода не исключает другого.
Таблица 2.22. Рекомендации по выбору метода фармакоэкономического анализа эффективности профилактического вмешательства (по Белоусов Ю.Б. и соавт., 2007)
| Ожидаемый результат | Основной метод анализа |
| Снижение удельного веса факторов риска | Минимизация затрат Затраты-эффективность |
| Увеличение средней продолжительности жизни | Минимизация затрат Затраты-эффективность |
| Повышение качества жизни | Затраты-полезность |
| Снижение числа дней временной нетрудоспособности | Затраты-полезность Затраты-выгода |
| Снижение потребности в реабилитационных мероприятиях | Затраты-выгода |
К сожалению, в настоящее время имеется ограниченное число профилактических вмешательств, для которых показана экономическая эффективность (Shemilt I. et al., 2006):
• программы профилактики для детей дошкольного возраста;
• профилактика депрессий у детей школьного возраста;
• профилактика цервикального рака;
• профилактика колоректального рака;
• профилактика травм коленного сустава.
Отсутствие сведений об экономической эффективности других профилактических программ не означает, что их не стоит проводить. Возможно, их экономические преимущества будут изучены в будущем.
Контрольные вопросы:
1. Как проводится оценка качества профилактических программ?
2. Дайте определение понятию «Фармакоэкономика».
Здоровый образ жизни и профилактика заболеваний
Под редакцией Ющука Н.Д., Маева И.В., Гуревича К.Г.
Москва,2012
(голосов:1) Просмотров: 21902
|
Похожие новости
Глава 1. Государственная политика в отношении здорового образа жизни и профилактики заболеваний (Гуревич К.Г., Окунькова Е.В.)1.1. Основные программные документы организаций, работающих в области охраны здоровья Целый ряд международных организаций занимается вопросами охраны здоровья. По своей организационной структуре они могут быть: • правительственные – объединяющие различные государства на официальном уровне. На международном уровне такую роль играют организации, созданнОпределение основных понятий (Терехова М.В.)В зависимости от точки зрения на уровни «континуума состояния здоровья», конкретный человек будет оценивать свое состояние, исходя из субъективной нормы, а исследователь в зависимости от целей и специфики исследования может выбирать статистическую, социальную или функциональную норму. В медицине чаще всего дается следующее определении нормы. Норма — количественное выражение качественного состояния живогоЗдоровый образ жизни и профилактика заболеванийВ учебном пособии рассматриваются вопросы здорового образа жизни и профилактики наиболее распространенных и социально-значимых заболеваний. Материал излагается по принципу от простого к сложному и систематизирован по главам. Дополнительные сведения вынесены в приложения. Учебное пособие написано с учетом требований ФГОС 3 поколения.12-13 декабря 2013 года VII Научно-практическая конференция Эндокринологические аспекты в педиатрииКонференция на тему "Эндокринологические аспекты в педиатрии", приглашает специалистов принять учсатие в конференции, которая состоится 12-13 декабря 2013 года, в здании правительства Москвы. Будут так же проведены дискуссионные семинары для заинтересованных специалистов. А так же в коференции примут участие более 500 специалистов различных облПролиферативные заболевания женской репродуктивной системы в практике врача акушера – гинеколога - научно-практический семинар13 июня 2012 г приглашаются специалисты в области акушерства, оперативной и эндокринологической гинекологии на научно-практический семинар. |
Комментарии
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.